 |
 |
| Korean J Med > Volume 81(2); 2011 > Article |
|
요약
목적:
ST분절 상승 심근경색증 환자에서 증상 발생 후 일차적 관동맥 중재술까지의 시간지연은 중요한 예후인자로 알려져 있다. 본 연구는 ST분절 상승 심근경색증 환자에서 시간지연을 분석하고 증상 발생 후 일차적 관동맥 중재술까지의 시간이 임상 성적에 미치는 영향을 알아보고자 하였다.
방법:
한국인 급성 심근경색증 등록 연구사업(Korea Acute Myocardial Infarction Registry, KAMIR)에 등록된 환자 중 증상 발생 후 12시간 내에 일차적 관동맥 중재술을 시행 받은 ST상승 급성심근경색증 환자 3,399명을 대상으로 하였다. 증상 발생 후 일차적 관동맥 중재술 까지의 시간이 3시간 이내를 I군(n = 955), 3시간 이상을 II군(n = 2,444)으로 분류하여 병원 내 사망률, 1년 사망률과 주요 심혈관계 합병증 발생률을 비교하였다.
결과:
증상 발생 후 병원 도착까지의 평균 시간은 188.0 ± 133.6분(중앙값: 152), 병원 도착 후 일차적 관동맥 중재술까지의 시간은 평균 97.8 ± 67.9분(중앙값: 80), 증상 발생 후 일차적 관동맥 중재술까지의 시간은 285.8 ± 146.2분(중앙값: 250)이었다. 병원 내 사망률은 I군(3.6%)에서 II군(5.2%, p= 0.044)보다 유의하게 낮았으며, 1년 사망률도 I군(4.7%)에서 II군(7.2%, p= 0.012)보다 유의하게 낮았다. 1년 주요 심혈관계 합병증 발생률은 양 군 간에 유의한 차이는 없었다(I군 17.9%, II군 20.4%, p= 0.179).
Abstract
Background/Aims:
The delay between the onset of myocardial infarction symptoms and primary percutaneous coronaryintervention (PCI) is an important prognostic factor in patients with ST-segment elevation acute myocardial infarction (STEMI).We reviewed this delay in patients with STEMI and analyzed clinical outcomes.
Methods:
The study enrolled 3,399 patients (age, 61.4 ± 12.8 years; 25.6% women) with STEMI who underwent primary PCIwithin 12 hours of symptom onset between October 2005 and February 2008 from the Korea Acute Myocardial Infarction Registry.The patients were divided into two groups according to the symptom-to-balloon time: group I (≤ 3 hours, n = 955) and group II (>3 hours, n = 2444). The in-hospital mortality rates and 1-year mortality and major adverse cardiac event (MACE) rates werecompared between the two groups.
Results:
The mean time interval from the onset of symptoms to arrival at the emergency room (ER) was 188.0 ± 133.6 minutes(median, 152 minutes). The mean time interval from the ER to reperfusion (door-to-balloon time) was 97.8 ± 67.9 minutes (median,80 minutes). The mean time interval from the onset of symptoms to reperfusion (symptom-to-balloon time) was 285.8 ± 146.2minutes (median 250 minutes). The in-hospital mortality rate was significantly lower in group I as compared with group II (3.6%versus 5.2%, p= 0.044). The 1-year mortality rate was also significantly lower in group I (4.7% versus 7.2%, p= 0.012), while the1-year MACE rate was not significantly different between groups (17.9% versus 20.4%, p= 0.179).
약물 치료와 관동맥 중재술의 발달로 우리나라에서 급성 심근경색증에 의한 사망률은 지속적으로 감소하는 추세이나 그 발생률과 유병률은 꾸준히 증가하고 있으며 여전히 성인사망의 주요 원인이 되고 있다[1]. 식생활의 서구화와 노령 인구의 증가로 인하여 심혈관 질환의 유병률이 지속적으로 증가할 것으로 예상되면서 그 예방과 치료에 관심이 높아지고 있으며, 급성 심근경색증 환자에서 사망률을 낮추기 위한 노력이 계속되고 있다.
급성 심근경색증 환자에서 심근손상을 줄이고 사망률을 낮추기 위해서는 신속한 재관류 치료가 필요한데[2], 최근에는 혈전용해요법보다는 일차적 관동맥 중재술이 사망률이나 재심근경색, 뇌졸중의 합병증을 줄일 수 있어 선호되고 있다[3]. 이러한 상황에서 서구 사회에서는 증상 발생부터 관동맥 중재술까지의 시간 단축에 대한 연구가 활발히 이루어져 왔으며 증상발생 후 중재술까지의 시간(symptom-to-balloon time)과 병원 도착 후 중재술까지의 시간(door-to-balloon time) 단축의 중요성을 강조하고 있다[4-6].
최근 우리나라에서도 한국인 급성 심근경색증 등록 연구사업(Korea Acute Myocardial Infarction Registry, KAMIR)을 기반으로 일차적 관동맥 중재술과 시간 지연 요인에 대한 몇몇 연구들이 발표되었다[7-9].
본 연구에서는 KAMIR data를 이용하여 ST분절 상승 심근경색증 환자에서 증상 발생 후 시술 시간까지의 시간지연을 분석하고 이러한 시간지연이 병원 내 사망률, 1년 사망률과 주요 심혈관계 합병증에 미치는 영향에 대하여 알아보고자 하였다.
2005년 10월부터 2008년 2월까지 KAMIR에 등록된 14,885명의 환자 중에서 증상 발생 후 12시간 이내에 일차적 관동맥 중재술을 시행 받은 ST분절 상승 심근경색증 환자 3,399명을 대상으로 시간 지연에 대한 분석을 시행하였고, symptom- to-balloon time이 3시간 이내인 환자를 I군(n = 955), 3시간 이상인 환자를 II군(n = 2,444)으로 분류하여 양 군 간의 임상성적을 비교하였다(Fig. 1).
급성 심근경색증은 30분 이상 지속되는 전형적인 흉통, 심근 효소치가 정상의 2배 이상 증가한 경우, 추적 심전도에서 심근손상을 나타내는 ST-T절의 변화 또는 새로운 Q파의 존재 중 두 가지 이상을 만족하는 경우로 정의하였다[10].
전체 환자의 평균 나이는 61.4 ± 12.8세였고, 여성의 비율은 25.6%였다. 대상 환자의 임상적 특징에서 연령이 I군(3시간 이내인 환자)보다 II군(3시간 이상인 환자)에서 많았으며(I군 58.1 ± 12.5세, II군 62.7 ± 12.6세: p< 0.001), 여성의 비율도 I군보다 II군에서 많았다(I군 16.4%, II군 29.1%: p< 0.001). 이전에 급성 심근경색증이나 관동맥 중재술을 시행받은 기왕력(I군 13.4%, II군 10.4%: p= 0.013), 흡연의 기왕력(I군 56.0%, II군 47.5%: p< 0.001), 가족력(I군 8.3%, II군 6.1%: p= 0.02)은 I군에서 많았고, 고혈압은 II군에서 많았다(I군 41.0%, II군 45.6%: p= 0.016). 내원 당시 좌심실 구혈률과 Killip class는 양 군 간에 차이가 없었으며, 심박수(I군 73.9 ± 36.1, II군 76.2 ± 20.4: p= 0.023)와 비전형적인 증상을 보이는 환자비율(I군 6.3%, II군 10.6%: p< 0.001)은 II군에서 높았다(Table 1).
증상 발생 후 응급실에 도착할 때까지의 시간(symptom-to-door time)은 평균 188.0 ± 133.6 (중앙값: 152)분, 병원 도착 후 일차적 관동맥 중재술을 시행할 때까지의 시간(door-to-balloon time)은 평균 97.8 ± 67.9 (중앙값: 80)분, 증상 발생 후 일차적 관동맥 중재술까지의 시간(symptom-to-balloon time)은 평균 285.8 ± 146.2 (중앙값: 250)분이었다. 여성의 경우 symptom- to-balloon time이 남성에 비해 유의하게 길었으며(남성 274.3 ± 144.1분, 여성 319.3 ± 147.0: p< 0.001), 65세 이상인 환자에서 65세 이하의 환자에 비해 시간지연이 유의하게 길었다(65세 이하 265.7 ± 141.5분, 65세 이상 315.3 ± 147.9분: p< 0.001). 전체 대상 환자 중 62.7% (2,131/3,399명)은 개인의원 혹은 이차 종합병원을 방문한 뒤 일차적 관동맥 중재술을 위해 전원되었으며, 평균 전원 시간은 112.5 ± 78.7분(중앙값: 94)이었다(Table 2).
병변의 위치, 다혈관질환, 시술 전후의 TIMI flow는 양 군 간에 차이가 없었으나, ACC/AHA 병변의 분류에서 복잡병변은 II군에서 많았다(I군 77.5%, II군 81.2%: p= 0.018, Table 3).
병원 내 사망률은 I군(3시간 이내인 환자)에서 3.6% (34/955명)로 II군(3시간 이상인 환자) 5.2% (127/2,444명)보다 유의하게 낮았다(p= 0.044). 1개월 추적관찰은 85.3%에서 이루어졌으며, 1개월 추적관찰상 사망률(I군 4.7%, II군 7.2%, p= 0.012)과 주요 심혈관계 합병증 발생률(I군 6.0%, II군 9.0%, p= 0.006)도 I군에서 통계적으로 유의하게 낮았다. 1년 추적관찰은 66%에서 이루어졌으며, 1년 추적관찰상에서도 사망률은 I군에서 유의하게 낮았다(I군 7.8%, II군 11.1%, p= 0.018). 그러나 주요 심혈관계 합병증 발생률은 양 군 간에 유의한 차이가 없었다(I군 17.9%, II군 20.4%, p= 0.179, Table 4).
ST분절 상승 심근경색증 환자에서 증상 발생부터 재관류까지의 시간 단축이 사망률 감소와 연관이 있음은 잘 알려져 있으며, ACC/AHA guideline에서는 symptom-to-balloon time을 120분 이내, door-to-balloon time을 90 이내로 권고하고 있다[13]. 본 연구의 결과에 따르면, door-to-balloon time이 90분 이내인 경우가 61% (평균 97.8 ± 67.9분)로 병원에 도착한 이후에는 반 이상의 환자가 권고 시간 내에 일차적 관동맥 중재술을 시행받았음을 알 수 있다. 하지만 symptom-to-balloon time이 120분 이내인 경우는 불과 8.3% (평균 285.8 ± 146.2) 밖에 되지 않았으며, symptom-to-door time이 60분 이내인 경우도 16.5% (평균 188.0 ± 133.6)밖에 되지 않았다. 다른 병원에 들렀다 오는 경우 전원시간도 평균 112.5 ± 78.7분(중앙값: 94)으로 시간지연에 중요한 요소임이 확인되었다.
국내에서 이전에 발표된 연구에서 Kim 등[8]은 단일 병원의 STEMI 환자에 대해 증상 발생부터 일차적 관동맥 중재술까지의 시간 지연 요인을 분석하였다. Kim 등[8]의 연구에 따르면 10년 전에 비해 환자의 병원도착 전 시간지연이 절반 정도로 감소하였고, 의료진의 치료 시간도 상당히 빨랐으나 symptom-to-balloon time이 평균 311.0 ± 13.6분(중앙값: 250)으로 여전히 많은 시간이 소요되고 증상 발생 후에 빠른 시간 내에 119를 이용하여 일차적 관동맥 중재술이 가능한 병원으로 방문할 수 있도록 홍보 및 교육이 필요하며, 병원 상호간의 협조로 전원시간을 줄이는 노력 또한 필요하다고 하였다. 본 연구도 김 등의 연구 결과와 유사한 시간 지연 양상을 보이고 있으며 병원 도착 전 시간지연(pre-hospital delay)을 줄이기 위해 많은 노력이 필요하다는 사실을 뒷받침하고 있다.
Saczynski 등[14]은 북미의 ST분절 상승 심근경색증 환자에서 pre-hospital delay에 대해 발표하였다. Saczynski 등의 연구에 따르면 24시간 이상 지연된 환자를 제외할 경우, pre- hospital delay가 1986년에는 평균 3.6시간(중앙값: 2.0), 2005년에는 평균 3.7시간(중앙값: 2.0)으로 20년 동안 큰 차이가 없으며 여전히 급성 심근경색증 환자가 병원 도착 전 많은 시간을 소비하고 있다고 발표하였다. ST분절 상승 심근경색증 환자에 대한 의료시스템이 잘 갖추어진 선진국의 경우도 본 연구와 비교하여 pre-hospital delay가 큰 차이가 없으며 20년간 pre-hospital delay를 전혀 줄이지 못했다는 사실로 미루어 볼 때, 향후 우리나라에서도 pre-hospital delay를 줄이는 일이 쉽지 않음을 짐작할 수 있다. 따라서 ST분절 상승 심근경색증 환자에서 시간 지연을 일으키는 요인들에 대한 구체적인 연구들이 계속되어야 하며 보다 체계적인 접근이 필요할 것으로 생각된다. 본 연구에서는 여성과 65세 이상의 고령의 환자에서 시간 지연이 길게 나타났으므로 이런 군을 대상으로 더 집중적인 교육 및 홍보가 이루어져야 할 것으로 생각된다.
본 연구에서 병원 내 사망률과 1개월 사망률, 1년 사망률 모두 symptom-to-balloon time이 3시간 이내인 환자군에서 유의하게 낮았다. 이전 연구에서 Song 등[7]은 2007년 1월까지의 KAMIR 자료를 분석하여 symptom-to-balloon time이 4시간 이내인 군과 이후인 군에서 1개월 사망률과 주요 심혈관계 합병증 발생률에 차이가 없다고 발표하였다. 본 연구에서는 송 등의 연구에 비해 대상 환자수가 2배 이상으로 많아지면서 유의한 결과가 나온 것으로 생각된다. 다변량 분석에서 1년 사망률과 주요 심혈관계 합병증 발생률에 영향을 미치는 예후 인자는 나이, 비전형적인 증상, Killip class III-IV, 좌심실 구혈률 35% 미만 등으로 분석되었으며 이전 검사들과 비슷한 양상으로 나타났다[15-17].
본 연구의 제한점은 등록된 심근경색증 환자를 대상으로 시행한 후향적 분석으로서 시간이 기술되지 않았거나 정확하게 입력되지 않은 환자가 상당수 제외되었다는 점, 정기적 시간 간격을 두고 추적관찰을 하지 않았다는 점, 두 군 간에 기본적인 임상적 특징에 많은 차이가 있었다는 점, 1년간 추적관찰이 66%에서만 시행된 점을 들 수 있다. 이러한 제한점으로 인하여 다변량 분석에서는 원내 사망률, 1개월 사망률, 1년 사망률 모두 양 군 간에 유의한 차이가 없었다. symptom- to-balloon time이 12시간 이상으로 지연된 경우나 일차적 관동맥 중재술을 시행 받지 못한 경우는 분석에서 제외되었다는 점도 결과에 영향을 주었을 것으로 생각된다. 또한 다변량 분석시 Cox 회귀 모형을 이용하지 못한 점도 통계 분석상 제한점으로 생각된다.
결론적으로, ST분절 상승 심근경색증 환자에서 병원 도착 전 많은 시간이 지연됨을 알 수 있었고, 이러한 시간 지연이 1년 사망률에 유의하게 영향을 미치는 것으로 나타났다. 따라서 ST분절 상승 심근경색증 환자에서 사망률을 낮추기 위해서 병원 도착 전 시간 지연을 줄이기 위한 체계적인 교육 및 홍보가 더욱 강조되어야 할 것으로 생각된다.
REFERENCES
1. Hong JS, Kang HC, Lee SH, Kim J. Long-term trend in the incidence of acute myocardial infarction in Korea: 1997-2007. Korean Circ J 2009;39:467–476.



2. De Luca G, van 't Hof AW, de Boer MJ, et al. Time-to-treatment significantly affects the extent of ST-segment resolution and myocardial blush in patients with acute myocardial infarction treated by primary angioplasty. Eur Heart J 2004;25:1009–1013.


3. Keeley EC, Boura JA, Grines CL. Primary angioplasty versus intravenous thrombolytic therapy for acute myocardial infarction: a quantitative review of 23 randomized trials. Lancet 2003;361:13–20.


4. Antoniucci D, Valenti R, Migliorini A, et al. Relation of time to treatment and mortality in patients with acute myocardial infarction undergoing primary coronary angioplasty. Am J Cardiol 2002;89:1248–1252.


5. De Luca G, Suryapranata H, Zijlstra F, et al. Symptom-onsetto-balloon time and mortality in patients with acute myocardial infarction treated by primary angioplasty. J Am Coll Cardiol 2003;42:991–997.


6. Brodie BR, Stone GW, Cox DA, et al. Impact of treatment delays on outcomes of primary percutaneous coronary intervention for acute myocardial infarction: analysis from the cadillac trial. Am Heart J 2006;151:1231–1238.


7. Song YB, Hahn JY, Gwon HC, Kim JH, Lee SH, Jeong MH. The impact of initial treatment delay using primary angioplasty on mortality among patients with acute myocardial infarction: from the Korea acute myocardial infarction registry. J Korean Med Sci 2008;23:357–364.



8. Kim JA, Jeong JO, Ahn KT, et al. Causative factors for time delays in patients with acute st-segment elevation myocardial infarction undergoing primary percutaneous coronary intervention. Korean J Med 2010;78:586–594.
9. Lee SO, Oh SE, Jeong MH, et al. Clinical impact of symptomto-door time on 1-year mortality in patients with non-ST segment elevation acute myocardial infarction. Korean J Med 2010;78:717–724.
10. Thygesen K, Alpert JS, White HD. Universal definition of myocardial infarction. Eur Heart J 2007;28:2525–2538.


11. Ryan TJ, Bauman WB, Kennedy JW, et al. Guidelines for percutaneous transluminal coronary angioplasty: a report of the American Heart Association/American College of Cardiology Task Force on Assessment of Diagnostic and Therapeutic Cardiovascular Procedures (committee on percutaneous transluminal coronary angioplasty). Circulation 1993;88:2987–3007.


12. Scanlon PJ, Faxon DP, Audet AM, et al. ACC/AHA guidelines for coronary angiography: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (committee on coronary angiography): developed in collaboration with the Society for Cardiac Angiography and Interventions. J Am Coll Cardiol 1999;33:1756–1824.


13. Antman EM, Hand M, Armstrong PW, et al. 2007 focused update of the ACC/AHA 2004 guidelines for the management of patients with ST-elevation myocardial infarction: a report of the American College of Cardiology/American Heart Association Task Force on practice guidelines: developed in collaboration with the Canadian Cardiovascular Society endorsed by the American Academy of Family Physicians: 2007 writing group to review new evidence and update the ACC/AHA 2004 guidelines for the management of patients with ST-elevation myocardial infarction, writing on Behalf of the 2004 Writing Committee. Circulation 2008;117:296–329.


14. Saczynski JS, Yarzebski J, Lessard D, et al. Trends in prehospital delay in patients with acute myocardial infarction (from the Worcester Heart Attack Study). Am J Cardiol 2008;102:1589–1594.



15. De Luca G, Suryapranata H, Ottervanger JP, Antman EM. Time delay to treatment and mortality in primary angioplasty for acute myocardial infarction: every minute of delay counts. Circulation 2004;109:1223–1225.


Patient selection criteria. A total of 14,885 patients were registered from the Korean Acute Myocardial Infarction Registry (KAMIR). Patients were eligible for enrollment if they had STEMI and were treated with primary PCI within 12 hours after symptom onset. Ultimately, 3,399 patients were enrolled. The patients were divided into two groups according to the symptom-to-balloon time: group I (≤ 3 hours, n = 955) and group II (> 3 hours, n = 2,444).
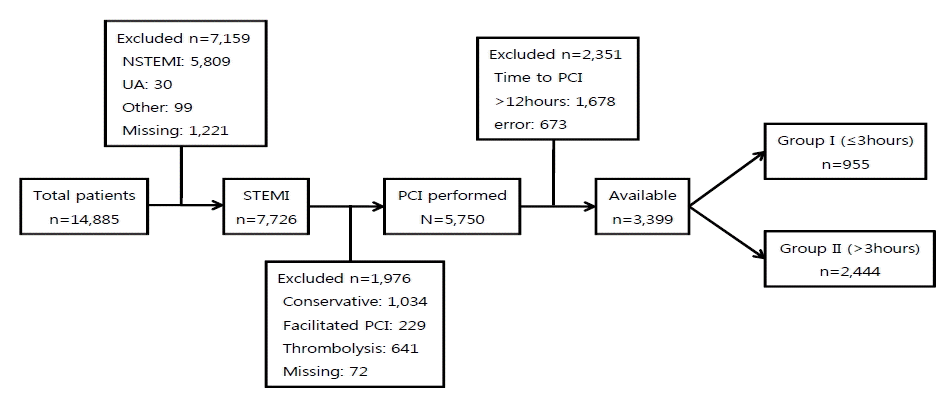
Figure 1.
Table 1.
Baseline clinical characteristics
Table 2.
Time delay and transport status
Table 3.
Coronary angiographic and procedural characteristics
Table 4.
Comparison of mortality and major adverse cardiac events (MACE)
Table 5.
Multivariate predictors of 1-year mortality
Table 6.
Multivariate predictors of the 1-year major adverse cardiac events (MACE)
- TOOLS
-
 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link XML Download
XML Download Full text via DOI
Full text via DOI-
 Download Citation
Download Citation
 Print
Print-
Share :








