암성통증의 약물치료
Cancer Pain Management
Article information
의료보험 심사평가원에서 제시한 항암제 권고안[1] 및 National Comprehensive Cancer Network에서 제시하는 성인 암 환자의 통증에 관한 권고안[2]을 중심으로 살펴보기로 한다.
암성 통증 조절 시 유의 사항
환자, 가족 그리고 의료진을 포함한 team approach를 통해 효과적인 통증 조절을 할 수 있으며 담당의는 다음과 같은 사항을 유념해야 한다[3].
1) 마약성 진통제를 투여하기 전 또는 도중에는 설사가 있는 환자를 제외한 모든 환자에게서 변비를 예방하는 방법을 시작해야 한다.
2) 환자 그리고 환자 가족과 함께 통증과 통증 조절에 관해 상의해야 한다.
3) 환자가 치료에 적극적으로 참여하도록 한다.
4) 통증에 대해 언급하는 것을 꺼리는 환자에게는 통증을 조절할 수 있는 안전하고 효과적인 방법이 많이 있다는 것을 안심시킨다.
5) 약이나 치료 기술에 대한 비용을 고려한다.
6) 환자를 치료하는 다른 임상의와 통증의 평가 및 조절에 관해 공유한다.
통증의 평가
통증 평가를 적절하게 하지 못하는 것이 치료가 제대로 안 되는 결정적인 요인이다. 평가는 치료를 시작한 후에 정기적인 간격으로, 통증에 대한 새로운 보고가 있을 때 그리고 약물 또는 비약물적 요법 후 적절한 간격(즉, 주사 약물 투여 15-30분 후 또는 경구 약물 투여 1시간 후)에 시행한다.
통증을 조절할 때 통증의 원인을 파악하는 것이 매우 중요하다. 암환자를 치료하는 임상의는 bone lesions/metastases, visceral, neuropathies/plexopathies, paraneoplastic syndrome, 방사선 치료 후, 항암 화학요법 후, 호르몬 치료 후, 수술 후, bisphosphonates와 같은 주된 암통증 원인을 파악하여야 한다.
초기 평가: 초기 평가의 목표는 통증의 병태생리를 알고 통증의 강도를 파악하며 환자의 기능에 미치는 영향을 평가하는 것이다. 이를 위해 병력청취, 신체검사, 심리사회적 평가, 진단적 평가를 시행한다.
환자의 자가 보고: 환자의 자가 보고는 통증 평가의 근간이 된다. 평가 도구로는 numeric rating scales, verbal rating scales, visual analog scales, picture scales이 사용된다. 임상의는 환자가 통증(환자가 통증의 질에 관하여 표현하는 단어를 청취한다. 통증 발생의 시간적인 특징과 돌발성 또는 주기성에 대해 알아본다), 위치, 양산의 변화, 강도, 유발 또는 경감 요인, 인지 장애, 통증 조절의 목표와 같은 사항을 표현할 수 있도록 도와야 한다.
통증 조절의 결과에 대한 평가: 임상의는 통증 치료 후 통증 강도가 감소하는지, 심리 사회적 기능 향상이 있었는지 살펴봐야 한다. 약물 복용 행태에 대해 평가하여 환자의 순응도를 알아보고 암환자에서는 매우 드물지만 약물 중독과 관련된 결과도 주기적으로 평가해야 한다.
진통제 사용원칙
WHO 3단계 진통제 사다리에 따라 진통제를 선택 또는 추가하여 1단계로 경한 통증에는 비마약성 진통제를 우선 처방하고, 통증이 계속될 때는 2단계로 약한 마약성 진통제를 추가하고, 심한 통증인 경우에는 3단계인 강한 마약성 진통제를 투여한다. 하지만 대부분의 암성 통증은 2 또는 3단계 진통제를 필요로 하므로 1단계를 건너 뛰어 중등도 통증에는 처음부터 약한 마약성 진통제를 처방하고, 통증이 계속될 때에는 강한 마약성 진통제를 추가하며, 심한 통증에는 처음부터 강한 마약성 진통제를 투여할 수 있다. 또한 통증의 종류에 따라 통증 정도와 상관없이 진통보조제를 병용하여 진통효과를 기대할 수 있다. Strong opioid로는 Morphine sulfate oral, Morphine parenteral, Oxycodone oral, Methadoen oral, Fentanyl intravenous, Fentanyl transdermal, Buprenorphine oral, Buprenorphine intravenous, Buprenorphine transdermal, Nicomorphine oral, Nicomorphine intravenous 등이 있고, Weak opioid로는 Dihydrocodein, Tramadol 등이 있다.
진통제 투여는 “경구로, 시간에 맞춰, 순차적으로, 개개인 별로” 투여하는 것이 원칙이다. 따라서 마약성 진통제는 경구용 마약성 진통제 등 비침습적 경로의 제형(좌제, 패취제 포함)을 우선 투여한다. 또한, 최초로 마약성 진통제를 사용하는 환자에서는 지속형 미약성 진통제만을 처음부터 사용하는 것은 바람직하지 아니하며, 속효성 마약성 진통제로 단기간 용량을 적정(滴定, dose titration)한 후에 지속형 마약성 진통제를 투여하여야 한다. 진통제를 일정한 시간 간격으로 투여하여 혈중농도를 항상 일정하게 유지하면 암성 통증의 재발을 예방할 수 있다. 통증이 잘 조절되던 중에 급작스럽게 발생하는 돌발성 통증에 대비하여 속효성 진통제를 미리 처방하여 돌발성 통증 발생 시 환자가 사용할 수 있도록 한다.
투여약제
마약성 진통제
마약성 진통제를 장기간 사용하게 되면 내성(tolerance)과 신체적 의존성(physical dependence)이 올 수 있으나 내성이나 신체적 의존성을 마약중독(addiction)과 혼돈해서는 안되며, 통증이 있는 환자에서 마약중독은 아주 드물다. 마약성 진통제는 천정효과(ceiling effect)가 없기 때문에 통증조절을 위해서 용량의 제한없이 증량할 수 있으며, 용량의 증량이 마약중독을 의미하지는 않는다. 작동제를 사용하고 있는 환자는 pentazocine, nalbuphine 같은 혼합형 작동 길항제를 같이 사용해서는 안 된다. 왜냐하면 혼합형 작동 길항제가 길항제로 작용하여 금단 증상을 초래하고 통증을 악화시키게 된다. Meperidine (Demerol®)은 반복적인 사용으로 대사산물에 의한 중추신경계 부작용을 초래하게 되므로 암성 통증 같은 만성 통증에는 사용하지 않는다. 투여 경로는 경구투여가 간편하기 때문에 가장 많이 사용되며 주사제는 피하지속주입이 많이 사용되고, 근육주사는 환자에게 통증을 유발하고 흡수가 불확실하기 때문에 사용하지 않는 것이 좋다. 마약성 진통제에 의한 부작용은 환자 개인간에 차이가 많기 때문에 항상 자세히 관찰하여야 하며, 피할 수 없는 부작용에 대해서는 예방적으로 치료하여야 한다.
Fentanyl 주사를 암성통증에 사용 시엔 PCA를 사용하여 경막외 및 정맥내로 주입 시 사용할 수 있으며 투여용량은 진료의사의 의학적 판단에 따른다. Oxycodone 마약성 진통제의 투여용량은 초기 5-30 mg q4-6h 속효성 제재 또는 10 mg q12h 서방정 투여를 하며 환자상태 및 진료의사의 의학적 판단에 따라 투여 용량은 증가시킬 수 있다. Fentanyl patch는 주사 또는 경구용 마약성 진통제에 동등한 용량을 투여한다.
Fentanyl citrate 구강정은 ‘현재 지속성 통증에 대한 아편양 제제 약물 치료를 받고 있는 암 환자의 돌발성 통증에 연하곤란 등으로 경구약제를 투여할 수 없는 경우’에 투여 시 요양급여가 인정된다.
모르핀 용량적정 예
속효성 경구 모르핀의 경우 규칙용량 10-20 mg q4h, 돌발성 통증 5-10 mg q1h prn으로 하며 지속형 경구 모르핀은 30-60 mg hs를 투여를 시작하여 만일 24시간 투여 총 용량이 120 mg인 경우에는 지속형 모르핀 60 mg q12h, 속효성 모르핀 20 mg q1h prn (돌발성 통증 시)으로 투여한다(Figs. 1 and 2).
투여방법 및 제제변경에 따른 투여량의 조절
동등 진통 용량표(equianalgesic dose table)를 사용한다(Tables 1 and 2). 새 약제의 초회용량은 불완전한 교차내성(incomplete crosstolerance)을 고려하여 동등진통용량의 50-75%를 투여하고 전에 사용하던 진통제로 통증조절이 불충분하였던 경우에는 새 약제의 초회 용량은 동등진통용량의 75-100%를 투여한다. 돌발성통증(breakthrough pain)에 대비하여 새로 결정된 약제 1일 약제의 10-15%를 필요한 경우(prn)에 복용할 수 있도록 처방한다.
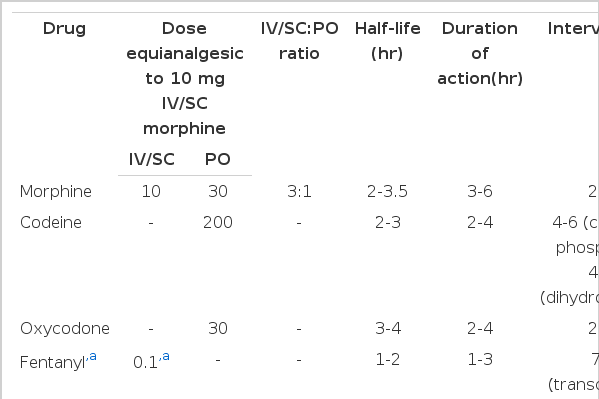
Oral and parenteral opioid equivalences and relative potency of drugs as compared with morphine based on single dose studies
비마약성 진통제
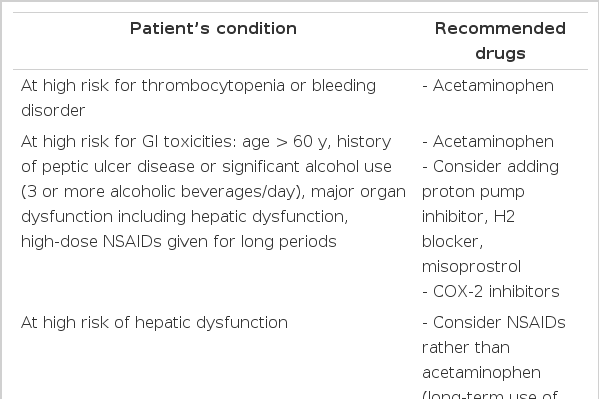
NSAID는 신장, 위장관 또는 심장 독성의 위험이 높은 환자나, 혈소판 감소증이나 출혈성 경향이 있는 경우 주의한다. 과거에 효과적이며 순응도가 좋았던 경우는 ibuprofen을 400 mg qid를 사용하고 하루 최대 3,200 mg까지 고려한다. NSAID를 사용할 때 2개 이상의 NSAID에 효과가 없으면 다른 진통제를 고려하고 효과는 있으나 독성이 있는 경우에는 다른 NSAID를 고려한다. 전신적 투여가 가능하지 않을 때는 국소 도포 제재를 사용할 수 있다. 이외에 acetaminophen 650 mg 4시간 간격 또는 1 g qid를 사용할 수 있다. 환자의 상태에 따라 다음 표 3과 같은 약이 권장된다.
만약 두 가지 NSAID를 연속적으로 시도했는데 효과가 없으면 다른 진통 방법을 사용한다.
진통 보조제
진통 보조제는 마약성 진통제의 효과를 증강시키고, 특정한 종류의 통증에 대한 진통제로서 사용되며, 통증과 연관된 증상을 완화시키고, 마약성 진통제의 부작용을 치료하기 위해 사용할 수 있다. WHO 3단계 진통제사다리의 어느 단계에서도 사용 가능하다. 골성 통증인 경우는 비스포스포네이트계(bisphosphonates)와 dexamethasone, prednisolone 등의 스테로이드(corticosteroids), 또는 칼시토닌(calcitonin)을 사용할 수 있다. 신경병증성 통증이 있는 경우에는 전격성 통증과 지속성 통증으로 나누어 적용한다. 전격성 신경 통증의 1차 약으로는 gabapentin (100-1,200 mg tid), diphenylhydantoin(초기 용량 12-15 mg/kg/day, in 2-3 divided doses; 유지용량 100 mg t.i.d), carbamazepine (100-400 mg bid), pregabalin(100-600 mg/d divided in 2-3 doses) 등의 항경련제(anticonvulsants)를 쓸 수 있고, 2차 약으로 amitriptyline (25-100 mg hs), imipramine (50-150 mg/d), nortriptyline (10-150 mg/d), paroxetine (10-50 mg/d) 등의 항우울제(antidepressants)를 사용할 수 있다. 지속성 신경병증성 통증에는 항우울제가 1차약, 항경련제가 2차약으로 사용될 수 있다. 그 외에 diazepam, lorazepam, midazolam 등의 벤조다이아제핀(benzodiazepines)이나 chlorpromazine, haloperidol 등의 페노사이아진계(phenothiazines)도 신경병증성 통증의 진통보조제로 사용될 수 있다.