보존적 치료로 호전된 알코올성 췌장염에 의한 비장피막하혈종 1예
A case of subcapsular splenic hematoma complicated by alcoholic pancreatitis, improved with conservative care
Article information
Abstract
췌장염이 있을 때 췌장과 비장의 인접한 위치와 해부학적인 연속성 때문에 드물게 비장피막하혈종이 생길 수 있다. 치료는 비장절제술, 경피적 도관 배액술 및 보존요법이 있는데 저자들을 혈역학적으로 안정한 환자에게 보존적 치료를 통해 호전된 경우를 1예 경험하였기에 문헌고찰과 함께 보고하는 바이다.
Trans Abstract
Splenic complications may occur during the course of pancreatitis, as the pancreas and spleen lie adjacent to each other. However, splenic complications associated with pancreatitis are rare, including splenic vein thrombosis, arterial pseudoaneurysm, subcapsular splenic hematoma, and splenic rupture. The management for subcapsular splenic hematoma with pancreatitis remains controversial. We report a case of a 51-year-old man with alcoholic pancreatitis and the rare complication of a large subcapsular splenic hematoma, which was managed conservatively with a good outcome.(Korean J Med 79:681-685, 2010)
서 론
췌장꼬리(tail of pancreas)와 비장문(hilum of spleen)은 서로 인접하고 있어서 췌장염이 발생한 경우 비장과 관련된 합병을 유발할 수 있다1). 췌장염과 관련된 비장의 합병증 중 비장의 피막하혈종은 췌효소의 비장피막과 실질 사이의 박리에 의한 비장표면의 출혈이나, 췌장가성낭종의 비문박리에 의한 출혈로 형성되는 매우 드물게 발생되는 경우로 국내에도 2예밖에 보고되지 않았다2,3). 비장피막하혈종이 형성된 경우에는 피막파열 및 비장파열의 위험이 있기에 조기에 병변을 발견하고 환자 상태에 따라 치료방침을 결정하는 것이 중요하다4,5). 비장절제술, 경피적 도관 배액술, 그리고 보존요법이 현재 주된 치료법으로 사용되고는 있지만 아직까지 표준 치료법이 확립되어있지 않다. 이에 저자들은 췌장염의 합병증으로 비장피막하혈종이 발생한 혈역학적으로 안정된 환자에게 있어서 보존적 치료를 통해 완치된 1예를 경험하였기에 이를 보고하는 바이다.
증 례
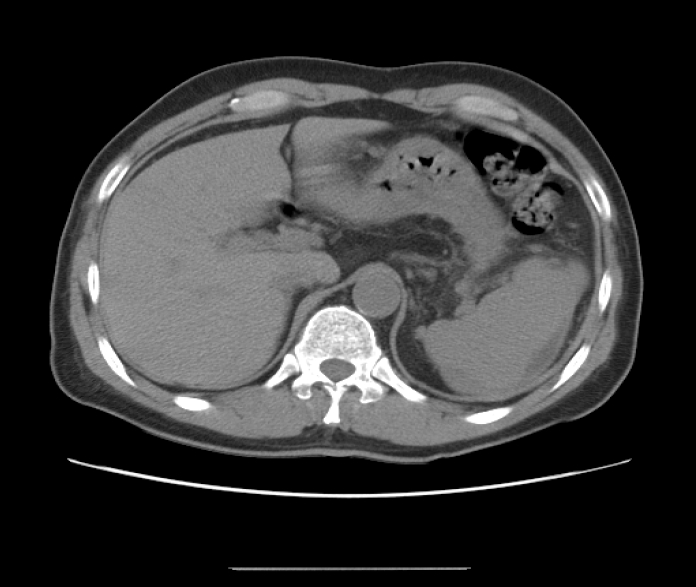
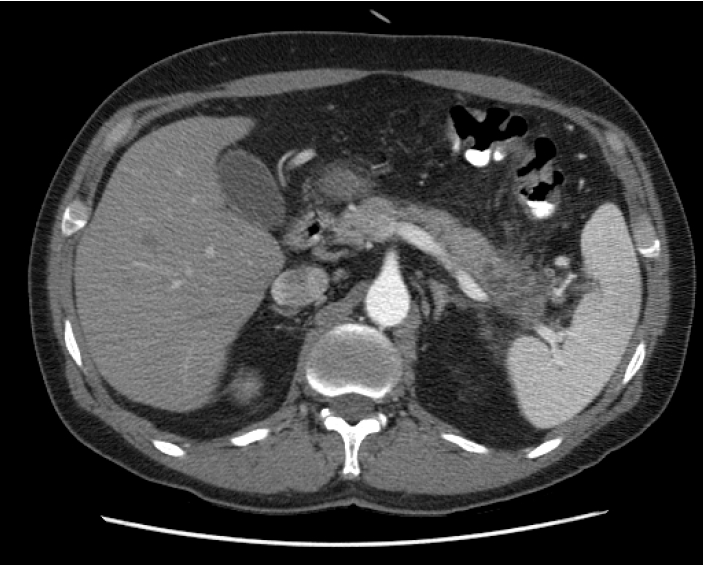
51세 남자 환자가 2일 전부터 시작된 상복부 통증을 주소로 응급실로 내원하였다. 통증은 식후 심해지며 쑤시는 듯한 양상이었으며, 오심 및 구토가 동반되었다. 내원 시 외상의 병력은 없었다. 환자는 만성알코올 중독으로 수차례 정신과 입원 치료를 받은 병력이 있으며, 1년 전 알코올성 췌장염을 진단 받은 이후에도 매일 소주 1병 이상의 술을 마셔왔다. 가족력에서는 특이사항은 없었다. 신체검사에서 급성병색을 보이고 있었고, 의식은 명료하였으며 활력징후는 혈압 106/70 mmHg, 맥박 분당 76회, 호흡 분당 20회, 체온 36.4℃였다. 복부는 경직되었으며, 장음은 감소되어 있었다. 심와부 및 우상복부에 심한 압통과 반사통이 있었고, 종괴는 만져지지 않았다. 호흡음 및 심음은 정상이었으며 사지와 몸통에 피부병변은 없었다. 내원 당시 일반혈액검사는 백혈구 9,800/mm3, 혈색소 12.9 g/dL, 혈소판 318,000/mm3이었으며, 혈청 생화학 검사에서 AST/ALT 135/19 IU/L, 총 빌리루빈 0.8 mg/dL, ALP/GGT 354/117 IU/L, amylase 98 IU/dL, lipase 1679 IU/dL, 총 단백 6.4 g/dL, 알부민 3.2 g/dL이었다. 단순흉부방사선사진은 특이소견이 관찰되지 않았으며, 단순복부사진에서도 장마비나 장폐쇄의 소견은 보이지 않았다. 복부 전산화 단층촬영에서 췌장꼬리에 지방침윤을 동반한 췌장염 소견을 보이고 있었으며 가성낭종 및 다른 합병증은 동반되지 않았다(그림 1). 입원 후 금식 및 수액공급을 하며 치료 하였으나 환자는 병실에서 몰래 술을 마시는 등 치료에 비협조적이어서 복부 통증의 완화 및 악화 그리고 amylase, lipase 수치의 하강 및 상승이 반복되었다. 한달이 지나서야 상복부 통증이 서서히 완화되고 amylase 93 IU/dL, lipase 610 IU/dL까지 감소되어 퇴원 예정이었다. 그러나 다시 상복부 통증이 심해지고 일반혈액검사에서 백혈구 6,900/mm3, 혈색소 7.7 g/dL, 혈소판 359,000/mm3로 새로이 빈혈이 발생함과 동시에 amylase 138 IU/dL, lipase 1,248 IU/dL으로 상승되어 복부 전산화 단층촬영을 다시 시행하였으며 비장 외측연을 따라 15×10 cm 크기의 초승달 모양의 병변이 조영 전 사진에서 비장의 실질보다 고음영으로 보이고, 조영 후 사진에서 조영 증가가 되지 않아 비장내 액체저류나 종양성 병변보다는 비장피막하혈종을 가장 먼저 의심할 수 있었다(그림 2).
Abdominal contrast-enhanced computed tomography scan shows an ill-defined low density lesion in the pancreatic tail with suspicious gradual enhancement and peri-pancreatic fat infiltration.
Abdominal precontrast (A) and contrast-enhanced (B) computed tomography scan shows a 15×10 cm hematoma surrounding a scalloped margin spleen.
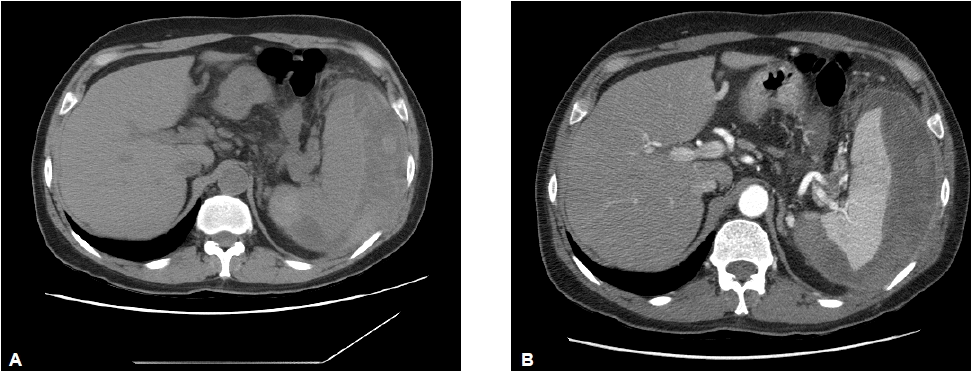
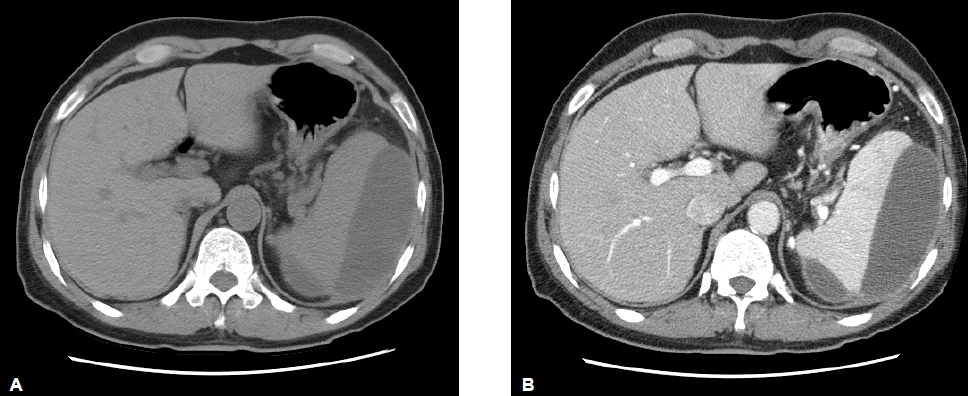
환자의 활력징후는 혈압 110/70 mmHg, 맥박 분당 80회, 호흡 분당 16회, 체온 36.6℃로 혈역학적 상태가 안정적이면서, 통증이 더욱 증가하거나 혈색소의 감소 및 좌상복부 종괴 촉지 등의 출혈이 지속되는 소견이 보이지 않아 금식 및 수액공급 그리고 통증조절만으로 치료하였다. 하지만 활력징후가 불안정해지고 혈색소 감소가 심화되는 등의 재출혈이 의심될 경우 즉시 비장절제술 또는 경피적 도관 배액술을 시행하기로 하였다. 보존적 치료는 환자의 통증이 호전되고 amylase, lipase 수치가 혈종발생 이전 수준으로 회복될 때까지 유지하기로 하고, 복부 전산화 단층촬영을 추적검사하여 혈종의 크기가 감소하였을 때 퇴원을 고려하기로 하였다. 보존적 치료를 3주정도 유지하였을 때 환자의 상복부 통증이 거의 호전되었으며 amylase 76 IU/dL, lipase 416 IU/dL으로 감소되어 복부 전산화 단층촬영을 추적검사하였으며 비장피막하혈종의 크기에는 큰 변화가 없었으나 환자는 더 이상의 통증이 없어 퇴원하기를 원하여 비장피막하혈종 발생 한달 만에 퇴원하였다. 퇴원 3주 후 추적검사한 복부 전산화 단층촬영에서는 비장피막하 혈종의 크기는 이전 검사에 비해 감소한 소견을 보였고(그림 3) 혈청검사도 amylase 66 IU/dL, lipase 235 IU/dL으로 정상화 되었으며 퇴원 4개월 후 추적검사한 복부 전산화 단층촬영에서는 비장피막하혈종은 거의 사라졌다(그림 4).
Follow up computed tomography scan 6 weeks later shows interval improvement of the subcapsular splenic hematoma (precontrast, A; enhanced, B)
고 찰
췌장꼬리는 비장문에 근접하게 위치하고 있으며 복막은 췌장의 전면부를 덮으면서 비장피막까지 연결되어서 비장혈관을 감싸고 있다. 이런 해부학적인 원인으로 드물지만 췌장의 염증이 비장 실질까지 파급될 수 있다6). 췌장염과 연관된 비장의 합병증으로는 정맥 혈전증, 가성 동맥류, 비장혈종, 비장파열 등이 있으며 췌장염의 1~5%에서 발생한다7). 이런 합병증들은 유발하는 기전은 세 가지로 첫째, 비장 혈관의 합병증으로 혈전 및 거짓동맥류 형성 등이 있으며 둘째, 췌장의 거짓낭이 비장문을 침범하여 박리됨으로 인해 비장경색, 비장파열, 동맥출혈 및 정맥혈전이 생기는 경우이며 셋째, 췌장꼬리에서부터 비장문까지 염증이 확장되어 비장혈종을 유발시키는 경우이다8). 췌장염으로 인한 비장혈종은 외상성 비장혈종보다 훨씬 드물게 발생하며 유병률은 0.4%로 보고된 바 있다9). 이러한 출혈성 비장 합병증은 단백분해효소를 포함한 췌장액이 직접 비장을 침범하여 비장내 작은혈관 또는 비장동맥과 같은 큰 혈관을 침습하여 출혈을 유발하며 이러한 출혈이 비장피막과 실질 사이를 박리하면서 확산되어 피막하혈종을 형성하기도 하며 비장내 액체저류로 인한 기계적 효과(mechanical effect)에 의해 출혈이 생길 수도 있다6). 또한 췌장꼬리에 생긴 가성낭종이 비장혈관을 압박하여 혈전을 생성하거나 또는 혈관을 직접 침범하여 출혈을 일으킬 수 있고 가성낭종과 동반된 췌장 삼출액이 비장문을 침범하면서 비장출혈, 파막하혈종, 비장내 가성낭종을 형성할 수 있다4,5,10). 본 저자들의 증례에서는 환자가 외상의 병력이 없으며 내원 당시 검사한 복부 전산화 단층촬영에서 췌장에 가성낭종이 생기지 않았고 췌장 꼬리부분에 염증소견이 보인 점을 미루어보아 췌장염으로 인한 췌장 삼출액이 비장피막하 공간을 직접 박리해서 박리된 비장 표면으로부터 출혈을 일으킨 것으로 생각된다.
비장피막하혈종은 췌장염이 있으면서 좌상복부에 종괴가 촉지되거나, 왼쪽 어깨로 방사통이 있으며 헤마토크리트가 중등도로 떨어지고 왼쪽 횡격막의 상승 소견이 보이면 임상적으로 의심할 수 있다7,8). 하지만 이러한 증상들은 괴사성 췌장염 또는 췌장의 가성낭종에서도 나타나는 비특이적 증상들로 조기에 복부 전산화 단층촬영을 시행하여 신속한 치료방침을 결정하는 것이 비장파열, 비장괴사 등으로 진행하는 것을 예방할 수 있다8).
췌장염에 의한 비장피막하혈종의 치료로는 비장절제술 및 원위부 췌장절제술, 경피적 도관 배액술, 그리고 보존요법 등이 있으며 아직까지 치료의 표준방침은 확립되어있지 않다7,8). 출혈이 지속되거나 혈역학적으로 불안정한 경우 조기 비장절제술을 시행하는 것이 안전하다고 알려져 있으며2,8,9), 췌장염으로 발생한 피막하혈종이 5 cm 이상인 경우 경피적 도관 배액술을 시행하여 감압시킴으로 해서 피막파열 및 비장파열을 예방할 수 있다는 주장도 있다11). 그러나 혈역학적으로 안정된 환자의 경우, 보존요법만으로 치료가 가능했던 증례가 외국의 경우 보고된 적이 있었다. Rypens 등은 췌장염으로 인한 비장피막하혈종이 발생한 11명의 환자 중 7명을 보존요법으로 치료를 했다고 하며12), Patel 등은 췌장염과 동반된 11.1×9.5 cm 크기의 비장피막하혈종을 보존요법으로 치료했다고 보고하였다13). 이들 증례에서 비장 병변의 자연소실까지 걸린 시간은 1주에서 4개월이었으며, 수술의 적응증은 임상적 소견에 근거해 결정하고, 혈역학적으로 안정된 환자는 보존적 치료가 가능하다고 보고하였다. 본 증례도 췌장염으로 인한 비장피막하혈종이 발생된 혈역학적으로 안정한 환자를 보존적 치료로 발생 5개월 후 혈종이 거의 사라진 것을 경험하였으며 국내에서 보존요법만으로 치료된 첫 증례이다.
결론적으로 현재 췌장염으로 인한 비장피막하혈종의 경우 여러 치료법들이 있으나, 아직 확립된 표준 치료는 없으며 이는 환자의 상태에 따라 적절한 치료법을 선택하여야 한다고 생각된다. 특히 혈역학적으로 안정된 환자의 경우 보존적 요법만으로도 치료가 가능하므로 증상이 심하지 않거나 지속적인 출혈의 소견이 없으면 일단 보존적 치료를 하는 것이 추천된다.