Вёю вАа
ВъљЖХЂ ВаёВЮ┤віћ вїђвХђвХё Ж│ев░ўвѓ┤ ВЋЁВё▒ВбЁВќЉВЌљ ВЮўьЋўвЕ░ Ж│ев░ўВЎИ ВЋЁВё▒ВбЁВќЉВЌљВёю ЖИ░ВЏљьЋю Ж▓йВџ░віћ Ж▒░ВЮў ВЌєвІц. Вюав░ЕВЋћВЮђ ВБ╝вАю Ж░ё, ьЈљ, вЄї в░Ј в╝ѕ вЊ▒ВЌљ ВаёВЮ┤ьЋўВДђвДї1) ВъљЖХЂ ВаёВЮ┤віћ вДцВџ░ вЊювг╝вЕ░ вѓ┤вДЅв│┤вІцвіћ ВБ╝вАю ВъљЖХЂ Жи╝ВИхВю╝вАю ВаёВЮ┤ьЋювІц. ВађВъљвЊцВЮђ Вюав░ЕВЋћВю╝вАю в│ђьўЋЖи╝В╣ўВаЂВюав░ЕВаѕВаюВѕа ьЏё ВъљЖХЂ вѓ┤вДЅ ВаёВЮ┤вАю ВДёвІеьЋю 1ВўѕвЦ╝ Ж▓йьЌўьЋўВўђЖИ░ВЌљ вгИьЌїЖ│аВ░░Ж│╝ ьЋеЖ╗ў в│┤Ж│аьЋўвіћ в░ћВЮ┤вІц.
ВдЮ вАђ
ьЎў Въљ: вЦўРЌІРЌІ, 62ВёИ, ВЌгВъљ
ВБ╝ Вєї: ВДѕ ВаљВЃЂВХюьўѕ
ьўёв│ЉваЦ: вѓ┤ВЏљ 5вЁё Ваё ьЈљЖ▓йВЃЂьЃюВЌљВёю Вџ░ВИА Вюав░ЕВЋћВю╝вАю ВДёвІе в░ЏЖ│а ВІав│┤ВА░ьЋГВЋћьЎћьЋЎВџћв▓Ћ(doxorubicin/docetaxel)Ж│╝ Вџ░ВИА Вюав░Ев│ђьўЋЖи╝В╣ўВаЂВюав░ЕВаѕВаюВѕаВЮё в░ЏВЮђ ьЏё в│┤ВА░ьЋГВЋћьЎћьЋЎВџћв▓Ћ(doxorubicin/cyclophosphamide ьЏё paclitaxel)Ж│╝ в░ЕВѓгВёа В╣ўвБївЦ╝ в░ЏЖ│а Въгв░юВЮў ВдЮЖ▒░ВЌєВЮ┤ ВДђвѓ┤вІцЖ░ђ вѓ┤ВЏљ 3вЁё Ваё ьЈљ Вџ░ВЃЂВЌйВЌљ вІеВЮ╝ в│ЉВєїВЮў ВаёВЮ┤Вё▒ Вюав░ЕВЋћВЮ┤ в░юЖ▓гвљўВќ┤ ВёцВЃЂВаѕВаюВѕа(wedge resection)ВЮё в░ЏВЮђ ьЏё capecitabineВю╝вАю В╣ўвБїьЋўВўђвІц. ВЮ┤ьЏё Вџ░ВИА ьЮЅвХђВЮў ьћ╝вХђВаёВЮ┤вАю gemcitabine/navelbineВю╝вАю В╣ўвБїьЋўВўђвІц. ВхюЖи╝ ВДѕ ВаљВЃЂ ВХюьўѕВЮ┤ 3ВБ╝Ж░ё ВДђВєЇвљўВќ┤ ВЎИвъўвЦ╝ в░ЕвгИьЋўВўђвІц.
ВІаВ▓┤Ж▓ђВѓг ВєїЖ▓г: вѓ┤ВЏљ вІ╣ВІю ьўѕВЋЋ 110/60 mmHg, В▓┤Вўе 36.5РёЃ, вДЦв░ЋВѕў 90ьџї/вХё, ьўИьЮАВѕў 20ьџї/вХёВЮ┤ВЌѕВю╝вЕ░ Ж▓░вДЅВЮђ ВЋйЖ░ё В░йв░▒ьЋўВўђвІц. ВІгьЈљВЮїВЮђ ВаЋВЃЂВЮ┤ВЌѕЖ│а, Вџ░ВИА Вюав░ЕВЮў ВѕўВѕа в░ўьЮћЖ│╝ ВаёВЮ┤Вё▒ ьћ╝вХђ в│Љв│ђВЮё Ж┤ђВ░░ьЋа Вѕў ВъѕВЌѕвІц. в│хвХђвіћ ВаЋВЃЂ ВъЦВЮїВЮ┤ВЌѕЖ│а, ВЋЋьєхВЮђ ВЌєВЌѕВю╝вЕ░ Ж░ёВЮ┤вѓў в╣ёВъЦВЮў ВбЁвїђвЈё ВЌєВЌѕвІц. вХђВЮИЖ│╝ Ж▓ђВѓгВЌљВёю ВХюьўѕВё▒ вХёв╣ёвг╝ВЮ┤ Ж┤ђВ░░вљўВЌѕвІц.
Ж▓ђВѓгВІц ВєїЖ▓г: вДљВ┤ѕьўѕВЋАЖ▓ђВѓгВЌљВёю ьўѕВЃЅВєї 10.1 g/dL, ьЌцвДѕьєаьЂгвдгьіИ 32%, в░▒ьўѕЖхг 3,170/╬╝L, ьўѕВєїьїљ 270,000/╬╝LВўђвІц. ВџћЖ▓ђВѓгВЌљВёю ВЮ┤ВЃЂВєїЖ▓гВЮђ ВЌєВЌѕвІц. ьўѕВ▓Г ВЃЮьЎћьЋЎЖ▓ђВѓгВЌљВёю В╣╝Віў 9 mg/dL, ВЮИ 3.9 mg/dL, BUN 9.5 mg/dL, creatinine 0.63 mg/dL, В┤Ю вІев░▒ 6.1 g/dL, ВЋївХђв»╝ 3.3 g/dL, ALP 145 IU/L, AST 25 IU/L, ALT 23 IU/LВўђвІц. ВбЁВќЉьЉюВДђВъљвіћ CEA 27.58 ng/mL (ВаЋВЃЂВ╣ў; 0~3.5 ng/mL ВЮ┤ьЋў), CA 15-3 12.53 U/mL (ВаЋВЃЂВ╣ў; 0~28 U/mL ВЮ┤ьЋў)ВўђвІц.
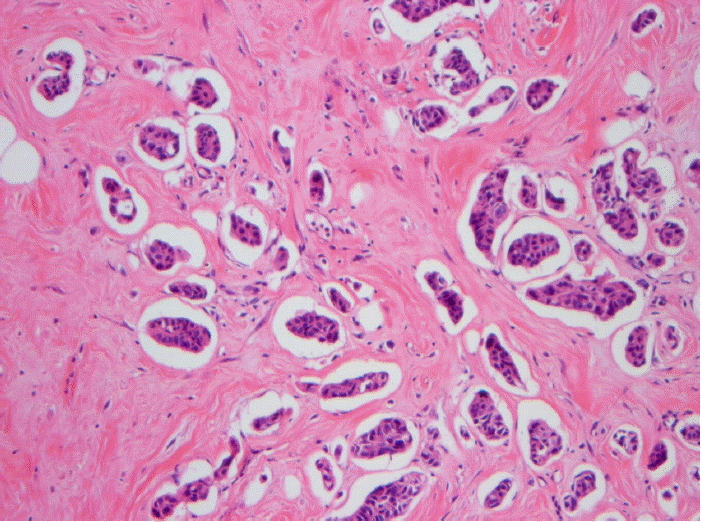
в░ЕВѓгВёа ВєїЖ▓г: ВДѕВІЮ В┤ѕВЮїьїїВЌљВёю ВъљЖХЂвѓ┤вДЅВЮ┤ 8 mmвАю вЉљЖ║╝ВЏїВаИ ВъѕВЌѕВю╝вѓў ВбЁВќЉВЮђ в░юЖ▓гьЋа Вѕў ВЌєВЌѕвІц. Ж│ев░ў ВъљЖИ░Ж│хвфЁВўЂВЃЂВЮў T2 Ж░ЋВА░ВўЂВЃЂВЌљВёю ВъљЖХЂвѓ┤вДЅЖ░Ћ вѓ┤ 1.1 cmВЮў Ж│аВІаьўИЖ░ЋвЈё ВбЁВќЉЖ│╝ ВБ╝ВюёВЮў ВађВІаьўИЖ░ЋвЈёВЮў ВаЉьЋЕвХђВюё ьїїВЌ┤ВЮё вЈЎв░ўьЋю ВъљЖХЂ Жи╝ВИхВЮў В╣еВюцВЮ┤ в│┤ВўђвІц(ЖиИвд╝ 1).
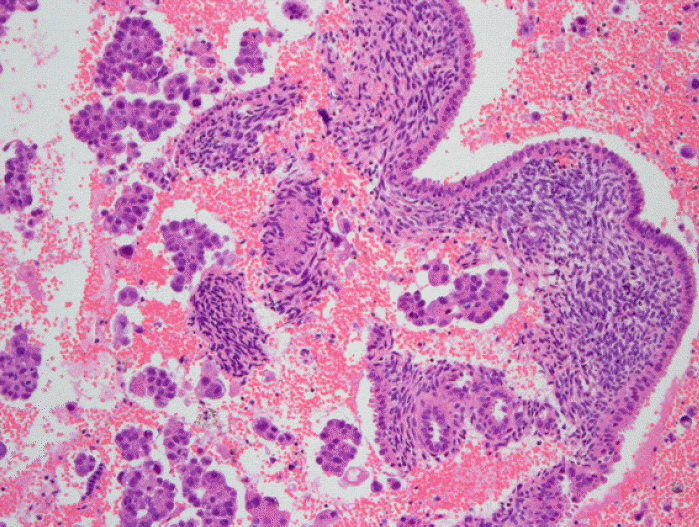
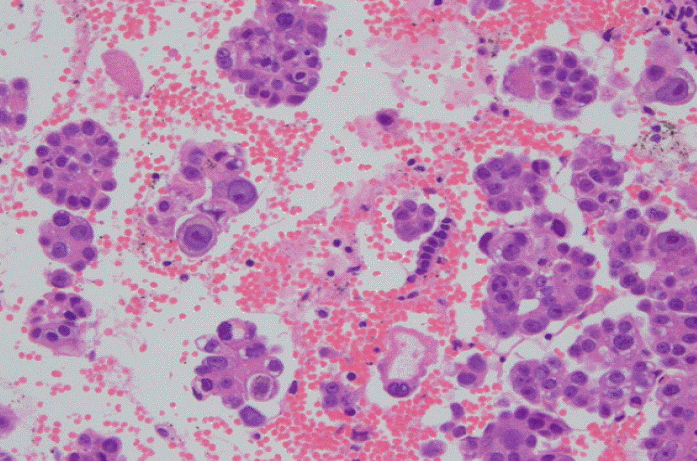
ВА░ВДЂьЋЎВаЂ ВєїЖ▓г: Вџ░ВИА Вюав░Е в│ђьўЋЖи╝В╣ўВаЂВюав░ЕВаѕВаюВѕавАю Вќ╗ВЮђ ВА░ВДЂВЌљВёю ВбЁВќЉВЮў ьЂгЖИ░віћ 8.0├Ќ2.7├Ќ3.7 cmВўђвІц. ьўёв»ИЖ▓й ВєїЖ▓гВЌљВёю В╣еВюцВё▒ в»ИВёИВюавЉљВЃЂ ВЋћВбЁВЮ┤ВЌѕЖ│а(ЖиИвд╝ 2), вЕ┤ВЌГВА░ВДЂьЎћьЋЎВЌ╝ВЃЅЖ▓ђВѓгВЌљВёю ВЌљВіцьіИвАюЖ▓љ в░Ј ьћёвАюЖ▓їВіцьЁївАа ВѕўВџЕВ▓┤(-) в░Ј C-erbB-2(1+)ВўђвІц. ВъљЖХЂвѓ┤вДЅ ВєїьїїВѕавАю Вќ╗ВЮђ ВъљЖХЂвѓ┤вДЅ ВА░ВДЂВЮђ ьўёв»ИЖ▓й ВєїЖ▓гВЌљВёю ВюёВХЋвљю ВъљЖХЂвѓ┤вДЅВА░ВДЂЖ│╝ ьЋеЖ╗ў в»ИВёИВюавЉљВЃЂ ЖхгВА░вЦ╝ в│┤ВЮ┤віћ ВбЁВќЉВёИьЈгЖ░ђ Ж┤ђВ░░вљўВЌѕВю╝вЕ░ вІцвЦИ вХђВюёВЮў ВъљЖХЂвѓ┤вДЅВА░ВДЂВЌљВёювіћ Вёа(gland)ВЮ┤вѓў ЖИ░ВДѕВЌљ ВЮ┤ьўЋВё▒ВЮђ Ж┤ђВ░░вљўВДђ ВЋіВЋўвІц(ЖиИвд╝ 3, ЖиИвд╝ 4). ВъљЖХЂ вѓ┤вДЅВЮў ВбЁВќЉВёИьЈгвіћ Вюав░Е в░Ј ьћ╝вХђВЮў ВбЁВќЉ ВёИьЈгВЎђ вЈЎВЮ╝ьЋю ВА░ВДЂьЋЎВаЂ ВєїЖ▓гВЮ┤ВЌѕВю╝вЕ░ вЕ┤ВЌГВА░ВДЂьЎћьЋЎВЌ╝ВЃЅЖ▓ђВѓгВЌљВёювЈё ВЌљВіцьіИвАюЖ▓љ в░Ј ьћёвАюЖ▓їВіцьЁївАа ВѕўВџЕВ▓┤(-), GCDFP-15(-), lactoalbumin (+), C-erbB-2 (2+)вАю вЈЎВЮ╝ьЋўВЌг Вюав░ЕВЋћВЮў ВаёВЮ┤вАю ВДёвІеьЋўВўђвІц.
В╣ўвБї в░Ј Ж▓йЖ│╝: ВъљЖХЂВЌљ 5,000 cGyВЮў в░ЕВѓгВёа В╣ўвБї ВцЉ Вџ░ВИА ьЮЅвХђ ьћ╝вХђ ВаёВЮ┤ВЮў ВДёьќЅВю╝вАю docetaxel/cyclophosphamideвАю В╣ўвБїьЋўВўђвІц. ВХћВаЂ ВаёВѓ░ьЎћвІеВИхВ┤гВўЂВЌљВёю ВъљЖХЂ в│Љв│ђВЮђ Ж┤ђВ░░вљўВДђ ВЋіВЋўВю╝вѓў ВбїВИА Вюав░Е в░Ј ьЮЅвХђВЌљ ВЃѕвАюВџ┤ ьћ╝вХђ ВаёВЮ┤Ж░ђ в░юВЃЮьЋўВўђЖ│а вЕ┤ВЌГВА░ВДЂьЎћьЋЎВЌ╝ВЃЅЖ▓ђВѓгВЌљВёю C-erbB-2 (3+)вАю вѓўьЃђвѓў trastuzumabВю╝вАю В╣ўвБїьЋўВўђвІц. ЖиИвЪгвѓў ВХћВаЂ ВаёВѓ░ьЎћвІеВИхВ┤гВўЂВЌљВёю ВъљЖХЂ(29 mm) в░Ј ьћ╝вХђВЮў в│Љв│ђВЮ┤ вЇћ ВДёьќЅьЋўВЌг ьўёВъгвіћ в│┤ВА┤ВаЂ В╣ўвБї ВцЉВЮ┤вІц.
Ж│а В░░
ВЮ╝в░ўВаЂВю╝вАю Вюав░ЕВЋћВЮђ Ж┤ђВЋћВбЁ 75%, ВєїВЌйВЋћВбЁ 10~20%вАю Ж┤ђВЋћВбЁВЮ┤ вЇћ ьЮћьЋўВДђвДї ВЃЮВІЮЖИ░ ВаёВЮ┤ВЮў 80% ВЮ┤ВЃЂ, ВюёВъЦЖ┤ђ ВаёВЮ┤ВЮў 75~95%Ж░ђ ВєїВЌйВЋћВбЁВЮ┤вІц2). В╣еВюцВё▒ в»ИВёИВюавЉљВЃЂ Вюав░ЕВЋћВЮђ 1993вЁё Peterson вЊ▒ВЮ┤ В╣еВюцВё▒ Ж┤ђВЋћВбЁВЮў ВЋёьўЋВю╝вАю ВаёВ▓┤ Вюав░ЕВЋћВЮў 0.9~2.7%вЦ╝ В░еВДђьЋювІцЖ│а В▓ўВЮї в│┤Ж│аьЋўВўђВю╝вЕ░, В╣еВюцВё▒ Ж┤ђВЋћВбЁв│┤вІц вїђЖ░ю ьЂгЖИ░Ж░ђ ьЂгЖ│а вд╝ьћёВаѕ ВаёВЮ┤ в░Ј вд╝ьћёьўѕЖ┤ђ В╣ев▓ћВЮ┤ ьЮћьЋўВДђвДї ВЏљЖ▓ЕВаёВЮ┤ ВќЉВЃЂВЮђ Въў ВЋївацВаИ ВъѕВДђ ВЋіЖ│а ВўѕьЏёвіћ вѓўВЂўвІц3).
ВъљЖХЂВЮў ВаёВЮ┤Вё▒ ВЋћВЮђ вїђвХђвХё ВЃЮВІЮЖИ░ВЋћВЌљВёю ЖИ░ВЏљьЋўвЕ░ вѓюВєїЖ░ђ Ж░ђВъЦ ьЮћьЋўЖ│а ВЃЮВІЮЖИ░ВЎИВЮў ВЋЁВё▒ ВбЁВќЉВЮў ВъљЖХЂ ВаёВЮ┤віћ вДцВџ░ вЊювг╝вІц. Вюав░ЕВЋћВЮў ВъљЖХЂ ВаёВЮ┤віћ ВЋёВБ╝ вЊювгИ Ж▓ЃВю╝вАю ВЋївацВаИ ВъѕВю╝вЕ░ ВЌгвЪг ВъЦЖИ░ВЮў вІцв░юВё▒ ВаёВЮ┤ вЋї Ж░ЎВЮ┤ в░юВЃЮьЋўвіћ Ж▓йьќЦВЮ┤ ВъѕвІц. Kumar вЊ▒4)ВЮђ ВъљЖХЂ ВаёВЮ┤Ж░ђ Въѕвіћ ВЃЮВІЮЖИ░ВЎИ ВЋЁВё▒ВбЁВќЉ ВцЉ Вюав░ЕВЋћВЮ┤ Ж░ђВъЦ вДјВЋўвІцЖ│а ьЋўВўђВю╝вѓў Sugiyama вЊ▒5)ВЮђ ВюёВЋћВЮ┤ вЇћ вДјВЋўвІцЖ│а ьЋўВўђвІц. ВЮ┤Ж▓ЃВЮђ ВДђВЌГ в░Ј ВЮИВбЁВЌљ вћ░вЦИ ВЋћВЮў в░юВЃЮ в╣ѕвЈё В░еВЮ┤ВЌљ ЖИ░ВЮИьЋю Ж▓ЃВю╝вАю ВЃЮЖ░ЂвљювІц. ВъљЖХЂ ВаёВЮ┤віћ вѓ┤вДЅв│┤вІцвіћ Ж▒░ВЮў вїђвХђвХёВЮ┤ Жи╝ВИх ВаёВЮ┤ВЮ┤вЕ░ ВъљЖХЂ Жи╝ВИхВЌљВёюВЮў В╣ев▓ћВЌєВЮ┤ ВъљЖХЂ вѓ┤вДЅВю╝вАю ВДЂВаЉ ВаёВЮ┤ьЋю Ж▓йВџ░віћ вДцВџ░ вЊювг╝вІц. в│И ВдЮвАђвіћ Ж│ев░ўВъљЖИ░Ж│хвфЁВўЂВЃЂВЮў T2 Ж░ЋВА░ВўЂВЃЂВЌљВёю ВъљЖХЂвѓ┤вДЅЖ░Ћ вѓ┤ 1.1 cmВЮў Ж│аВІаьўИЖ░ЋвЈёВЮў ВбЁВќЉВЮ┤ в│┤ВўђЖ│а, ВБ╝ВюёВЮў ВађВІаьўИЖ░ЋвЈё ВаЉьЋЕвХђВюёВЮў ьїїВЌ┤ВЮ┤ в│┤ВЌг ВъљЖХЂ вѓ┤вДЅВю╝вАю ВаёВЮ┤вљю ВбЁВќЉВЮ┤ ВъљЖХЂ Жи╝ВИхВю╝вАю В╣еВюцьЋю Ж▓ЃВю╝вАю ВДёвІеьЋўВўђвІц. Ж│ев░ў ВаёВѓ░ьЎћвІеВИхВ┤гВўЂВю╝вАювіћ ВъљЖХЂвѓ┤вДЅВЋћВЮў ьЎЋВЮИЖ│╝ вѓ┤в▓йВИх В╣ев▓ћВЮё ВЋїЖИ░ Вќ┤вахВДђвДї, ВъљЖИ░Ж│хвфЁВўЂВЃЂВЮђ ВъљЖХЂ вѓ┤в▓йВИхВЮў Жхгв│ёВЮ┤ Ж░ђвіЦьЋўвЕ░ ВъљЖХЂ вѓ┤вДЅВИхВЌљВёю ЖИ░ВЏљьЋўВЌг вЈїВХюьЋўвіћ ВбЁВќЉВЮё ьЎЋВЮИьЋа Вѕў ВъѕВќ┤ ВъљЖХЂ вѓ┤вДЅВЋћВЮ┤ ВЮўВІгвљўвіћ Ж▓йВџ░ВЌљ вДцВџ░ ьџеЖ│╝ВаЂВЮ┤вІц6). вўљьЋю ВъљЖХЂ вѓ┤вДЅ ВА░ВДЂВЮў ьўёв»ИЖ▓й ВєїЖ▓г в░Ј вЕ┤ВЌГВА░ВДЂьЎћьЋЎВЌ╝ВЃЅЖ▓ђВѓгВЌљВёю ВЏљв░ю вХђВюёВЮИ Вюав░ЕВЋћЖ│╝ вЈЎВЮ╝ьЋю ВєїЖ▓гВЮё в│┤ВўђВю╝вЕ░ ВъљЖХЂ вѓ┤вДЅВЮў вІцвЦИ вХђВюёВЌљВёю ВЏљв░юВё▒ ВъљЖХЂвѓ┤вДЅВЋћВЮё ВЮўВІгьЋа вДїьЋю ВЮ┤ьўЋВё▒ вЊ▒ВЮ┤ Ваёьўђ Ж┤ђВ░░вљўВДђ ВЋіЖ│а ВъљЖИ░Ж│хвфЁВўЂВЃЂ ВєїЖ▓гЖ│╝вЈё Въў вХђьЋЕьЋўВЌг ВЏљв░юВё▒ ВъљЖХЂвѓ┤вДЅВЋћв│┤вІцвіћ ВаёВЮ┤Вё▒ Вюав░ЕВЋћВю╝вАю ВДёвІеьЋўВўђвІц.
Meydanli вЊ▒7)ВЮ┤ tamoxifen в│┤ВА░Вџћв▓Ћ ВцЉВЮИ ьЎўВъљВЌљВёю Вюав░ЕВЋћВЮў ВъљЖХЂ ВаёВЮ┤ 4ВўѕвЦ╝ в│┤Ж│аьЋю в░ћ ВъѕВю╝вѓў ВъљЖХЂ ВаёВЮ┤вЦ╝ ВЮ╝Вю╝ьѓцвіћ ВџћВЮИВЮђ ьўёВъг ВЋївацВаИ ВъѕВДђ ВЋівІц.
Вюав░ЕВЋћ ьЎўВъљВЌљВёю В╣ўвБї ВцЉ Ж░ёьЌљВаЂВЮИ ВДѕ ВХюьўѕВЮ┤ ВъѕВЮё Вѕў ВъѕЖ│а ВъљЖХЂ ВаёВЮ┤Ж░ђ вДцВџ░ вЊювг╝ЖИ░віћ ьЋўВДђвДї Вюав░ЕВЋћ вўљвіћ ВюёВЋћВЌљВёю вІцвЦИ ВЋћВЌљ в╣ёьЋ┤ ВъљЖХЂ ВаёВЮ┤ВЮў в╣ѕвЈёЖ░ђ вЇћ вєњВю╝вЕ░ ВъљЖХЂЖ▓йвХђвАюВЮў ьўѕьќЅВё▒ вІевЈЁ ВаёВЮ┤Ж░ђ в│┤Ж│ављю в░ћ ВъѕВќ┤2), Вюав░ЕВЋћ ьЎўВъљВЌљВёю ВДѕ ВХюьўѕВЮ┤ ВъѕВЮё Ж▓йВџ░ вХђВЮИЖ│╝ Ж▓ђВДёВЮё ВІцВІюьЋўВЌг Вюав░ЕВЋћВЮў ВъљЖХЂ ВаёВЮ┤вЦ╝ ьЎЋВЮИьЋўвіћ Ж▓ЃВЮ┤ ВаЂВаѕьЋю В╣ўвБївЦ╝ ьЋўвіћвЇ░ вЈёВЏђВЮ┤ вља Ж▓ЃВЮ┤вІц.




 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print






