ýä£ Ùíá
ý▓£ýïØýØÇ Û©░ÙÅäýù╝ýªØÛ│╝ Û©░ÙÅäÛ│╝Ù»╝ýªØ, Û░äÝùÉýáüýØ© Û©░ÙÅäýêÿýÂòýØä Ýè╣ýºòý£╝Ùí£ ÝòÿÙèö Ùºîýä▒ Û©░ÙÅä ýºêÝÖÿý£╝Ùí£, ýáä ýä©Û│äýáüý£╝Ùí£ 3ýûÁ Ù¬à Û░ÇÙƒëýØÿ ýé¼Ù×îÙôñýØ┤ ýØ┤ÝÖÿÙÉÿýû┤ ý×êÙïñ[1]. ÙîÇÙÂÇÙÂäýØÿ ý▓£ýïØ ÝÖÿý×ÉÙôñýØÇ ÝØíý×à ýèñÝàîÙí£ýØ┤Ùô£ýá£(inhaled corticosteroid, ICS) Û©░Ù░ÿýØÿ Ýò¡ýù╝ýªØýᣠÙÿÉÙèö ýºÇýåìÝÿò Ù▓áÝâÇý×ÉÛÀ╣ÝØíý×àýá£(long acting beta agonist, LABA)ÙÑ╝ ýÂöÛ░ÇÝò£ Ù│ÁÝò®ýá£Ùí£ ÝÜ¿Û│╝ýáüý£╝Ùí£ ýªØýâüýØ┤ ýí░ýáêÙÉ£Ùïñ. ÛÀ©Ùƒ¼Ùéÿ Û│áýܮكëýØÿ ICSýÖÇ LABA Ù│ÁÝò®ýá£ÙÑ╝ ýé¼ýÜ®ÝòÿýºÇÙºî ýªØýâüýØ┤ ý×ÿ ýí░ýáêÙÉÿýºÇ ýòèÛ│á ý▓£ýïØ ýòàÝÖöÛ░Ç Ù░ÿÙ│ÁÙÉÿÛ▒░Ùéÿ ÝÅÉÛ©░ÙèÑ Û░ÉýåîÛ░Ç ýºäÝûëÝòÿÙèö ÝÖÿý×ÉÛÁ░ýØ┤ ýí┤ý×¼Ýò£Ùïñ[2]. ýØ┤ ÝÖÿý×ÉÛÁ░ýØä ýñæýªØý▓£ýïØ(severe asthma) Ýÿ╣ýØÇ ýñæýªØ Ùé£ý╣ÿýä▒ ý▓£ýïØ(severe refractory asthma)ý£╝Ùí£ Ùö░Ùí£ ÛÁ¼ÙÂäÝòÿÛ│á ý×êÙïñ. ýñæýªØý▓£ýïØ ÝÖÿý×ÉýØÿ ý£áÙ│æý£¿ýØÇ ýáäý▓┤ ý▓£ýïØ ÝÖÿý×ÉÛÁ░ýØÿ ýò¢ 3.6-10% Ù»©Ùºîý£╝Ùí£ ýÂöýáòÙÉÿýºÇÙºî, ýñæýªØý▓£ýïØýØÇ Û▓¢ýªØ-ýñæÙô▒ýªØ ý▓£ýïØýùÉ Ù╣äÝò┤ ýò¢ýá£ýØÿ ýé¼ýÜ®ýØ┤ ÙºÄÛ│á, ýÖ©Ù×ÿ Ù░Å ýØæÛ©ëýïñ Ù░®Ù¼©Û│╝ ý▓£ýïØ ýòàÝÖöÙí£ ýØ©Ýò£ ý×àýøÉýØ┤ Ù╣êÙ▓êÝòÿýù¼ ýáäý▓┤ ý▓£ýïØ ý╣ÿÙúîýùÉ ýé¼ýÜ®ÙÉÿÙèö Ù╣äýÜ®ýØÿ 50% ýØ┤ýâüýØä ýé¼ýÜ®Ýò£Ùïñ[3]. ÙÿÉÝò£ ýí░ýáêÙÉÿýºÇ ýòèÙèö ý▓£ýïØýªØýâüýØÇ ÝÖÿý×É Û░£ýØ©Û│╝ Û░Çýí▒ýØÿ ýéÂýØÿ ýºêýØä Ùû¿ýû┤Ù£¿Ùª¼Û│á, ÝòÖýùà Ù░Å ýºüý×Ñ ýâØÝÖ£ýùÉ ýÿüÝûÑýØä Ù»©ý│É ýâØýé░ýä▒ ýáÇÝòÿÙÑ╝ ý┤êÙ×ÿÝòÿÙèö Ùô▒ýØÿ ýé¼ÝÜîÛ░äýáæÙ╣äýÜ®ýØÿ ýåÉýïñÙÅä ýâüÙï╣ÝòÿÙïñ. Ùö░ÙØ╝ýä£ ýñæýªØý▓£ýïØýØä ýáòÝÖòÝòÿÛ▓î ýºäÙï¿ÝòÿÛ│á ý╣ÿÙúîÝòÿÙèö Û▓âýØÇ Û░£ýØ©ýáü, ýé¼ÝÜîýáü Û┤ÇýáÉýùÉýä£ Ù¬¿ÙæÉ ýñæýÜöÝòÿÙïñ.
Ù│© Ùíá
ýñæýªØý▓£ýïØýØÿ ýáòýØÿ
ý▓£ýïØýØÿ ýñæýªØÙÅä ÝÅëÛ░Ç
ýñæýªØý▓£ýïØýØä ýºäÙï¿ÝòÿÛ©░ ý£äÝò┤ýä£Ùèö ý▓£ýïØýØÿ ýñæýªØÙÅäÙÑ╝ ýÜ░ýäá ÝÅëÛ░ÇÝò┤ýò╝ Ýò£Ùïñ. ý▓£ýïØýØÿ ýñæýªØÙÅäÙèö ýªØýâü ýí░ýáêýØä ý£äÝò┤ ÝòäýÜöÝò£ ýò¢ýá£ýØÿ ýáòÙÅäýÖÇ Û©ëýä▒ ýòàÝÖö Ù│æÙáÑýØä Û©░ýñÇý£╝Ùí£ ÝÅëÛ░ÇÝòÿÛ▓î ÙÉ£Ùïñ. ÙîÇÛ░£ 2-3Û░£ýøö ÙÅÖýòê ýºêÙ│æýí░ýáêýá£ÙÑ╝ ýé¼ýÜ®ÝòÿÙ®┤ýä£ ýªØýâüýØ┤ ý×ÿ ýí░ýáêÙÉÿýû┤ ý╣ÿÙúîÙï¿Û│äÙÑ╝ Ùé«ýÂöÙèö ýï£ýáÉýùÉ ýñæýªØÙÅäÙÑ╝ ÝÅëÛ░ÇÝòÿÙèöÙì░, 2015Ùàä Ýò£ÛÁ¡ ý▓£ýïØ ýºäÙúî ýºÇý╣¿ýùÉýä£Ùèö Û▓¢ýªØ ý▓£ýïØýØÇ 1-2Ùï¿Û│ä ý╣ÿÙúî(ýáÇýܮكëýØÿ ICS)Ùí£ ý×ÿ ýí░ýáêÙÉÿÙèö Û▓¢ýÜ░, ýñæÙô▒ýªØýØÇ 3Ùï¿Û│ä(ýáÇýܮكëýØÿ ICS/LABA Ù│ÁÝò®ýá£)ýØÿ ý╣ÿÙúîÙí£ ýí░ýáêÙÉÿÙèö ý▓£ýïØ ÛÀ©Ùª¼Û│á ýñæýªØý▓£ýïØýØÇ 4-5Ùï¿Û│ä(ýñæÛ░äýܮكë-Û│áýܮكëýØÿ ICS/LABA Ù│ÁÝò®ýᣠÙÿÉÙèö ýÂöÛ░Çýáü ý▓ÿý╣ÿÛ░Ç ÝòäýÜöÝò£ Û▓¢ýÜ░) ý╣ÿÙúîÛ░Ç ÝòäýÜöÝò£ ý▓£ýïØ ÙÿÉÙèö 4-5Ùï¿Û│ä ý╣ÿÙúîýùÉÙÅä ýí░ýáêÙÉÿýºÇ ýòèÙèö ý▓£ýïØý£╝Ùí£ ÛÁ¼ÙÂäÝòÿÛ│á ý×êÙïñ[1]. ÛÀ©Ùƒ¼Ùéÿ ý▓£ýïØýØÿ ýñæýªØÙÅäÙèö ýï£Û░äýùÉ Ùö░ÙØ╝ýä£ Ù│ÇÝòá ýêÿ ý×êÙèö ýºÇÝæ£ýØ┤Ù®░ ÝÖÿý×ÉýØÿ ýªØýâü ýí░ýáê ýáòÙÅäýùÉ Ùö░ÙØ╝ ý╣ÿÙúî Ùï¿Û│äÙÑ╝ ýÿ¼Ùª¼Û▒░Ùéÿ Ýÿ╣ýØÇ Ùé┤Ùª┤ ýêÿ ý×êÙïñ.
ýñæýªØý▓£ýïØýØÿ ýáòýØÿ
2015Ùàä Ýò£ÛÁ¡ ý▓£ýïØ ýºäÙúî ýºÇý╣¿ýùÉýä£ ýá£ýï£ÝòÿÙèö ýñæýªØý▓£ýïØýØÿ ýáòýØÿÙèö 2014Ùàä Ù»©ÛÁ¡ÝØëÙÂÇÝòÖÝÜî/ý£áÙƒ¢Ýÿ©ÝØíÛ©░ÝòÖÝÜî(American Thoracic Society/European Respiratory Society, ATS/ERS) ÛÁ¡ýá£ýºäÙúîýºÇý╣¿ýùÉýä£ ýá£ýï£Ýò£ ýØÿÙ»©ýÖÇ ýâüÙï╣Ý×ê ý£áýé¼ÝòÿýºÇÙºî, ATS/ERS ýºäÙúîýºÇý╣¿ýùÉýä£Ùèö Ù│┤Ùïñ ÛÁ¼ý▓┤ýáüý£╝Ùí£ Û©░ýêáÝòÿÛ│á ý×êÙïñ[4]. Ýæ£ 1Û│╝ Û░ÖýØ┤ 4-5Ùï¿Û│ä ý╣ÿÙúî ÙÿÉÙèö 1Ùàä ýñæ 6Û░£ýøö ýØ┤ýâü Û▓¢ÛÁ¼ ýèñÝàîÙí£ýØ┤Ùô£ÙÑ╝ ýé¼ýÜ®Ýò┤ýò╝Ùºî ýªØýâüýØ┤ ýí░ýáêÙÉÿÛ▒░Ùéÿ ÛÀ©Ùƒ╝ýùÉÙÅä ýí░ýáêÙÉÿýºÇ ýòèÙèö ý▓£ýïØý£╝Ùí£ ýáòýØÿÝò£Ùïñ. ýí░ýáêÙÉÿýºÇ ýòèÙèö ý▓£ýïØýØÇ ÛÁ¼ý▓┤ýáüý£╝Ùí£ 1) ýºäÙúî ýºÇý╣¿ýùÉýä£ ýá£ýï£ÝòÿÙèö ýí░ýáêýâüÝâ£ýùÉ ÙÅäÙï¼ÝòÿýºÇ Ù¬╗ÝòÿÛ▒░Ùéÿ, ý▓£ýïØ ýí░ýáê Û▓Çýé¼(asthma control test, ACT) 20ýáÉ Ù»©ÙºîýØ© Û▓¢ýÜ░, 2) 3ýØ╝ ýØ┤ýâü ýáäýïá ýèñÝàîÙí£ýØ┤Ùô£ ý╣ÿÙúîÛ░Ç ÝòäýÜöÝò£ ý▓£ýïØ ýòàÝÖöÛ░Ç ýù░ 2ÝÜî Ù░ÿÙ│ÁÙÉÿÙèö Û▓¢ýÜ░, 3) ý▓£ýïØ ýòàÝÖöÙí£ ýØ©Ýò┤ Ù│æÙÅÖýØ┤Ùéÿ ýñæÝÖÿý×Éýïñ ý×àýøÉ, Û©░Û│äÝÿ©ÝØíýØ┤ ÝòäýÜöÝò£ ýáòÙÅäýØÿ ýñæýªØ ýòàÝÖöÛ░Ç ýù░ 1ÝÜî ýØ┤ýâü ý×êÙèö Û▓¢ýÜ░, 4) Û©░Û┤ÇýºÇÝÖòý×ÑýᣠÝê¼ýù¼ ÝøäýùÉÙÅä Û©░ÙÑÿ ýá£Ýò£ýØ┤ ýºÇýåìÙÉÿÙèö Û▓¢ýÜ░Ùí£ ýá£ýï£ÝòÿýÿÇÙïñ.
ÛÀ©Ùƒ¼Ùéÿ ýñæýªØý▓£ýïØý£╝Ùí£ ýºäÙï¿ýØä Ùé┤Ùª¼Û©░ ýáäýùÉ ÙïñÙÑ© ýøÉýØ©ý£╝Ùí£ ýØ©Ýòÿýù¼ ýí░ýáêÙÉÿýºÇ ýòèÙèö ý▓£ýïØ(difficult to treat asthma)ýØÿ Û░ÇÙèÑýä▒ýØä ýÜ░ýäáýáüý£╝Ùí£ Û▓ÇÝåáÝò┤ýò╝ Ýò£Ùïñ. 2010Ùàä ýä©Û│äÙ│┤Û▒┤Û©░ÛÁ¼ýùÉýä£Ùèö ýñæýªØý▓£ýïØ(severe asthma)ýØä ÔÇ£ýתýØÇ ýñæýªØ ýòàÝÖöýÖÇ ýò¢Ù¼╝ý£áÝò┤Ù░ÿýØæ, Ùºîýä▒ýáüýØ© ýØ┤ÝÖÿýØä ýØ╝ý£╝Ýé¼ ýêÿ ý×êÙèö ýí░ýáêÙÉÿýºÇ ýòèýØÇ ý▓£ýïØÔÇØý£╝Ùí£ Ù│┤Ùïñ Û┤æÙ▓öý£äÝòÿÛ▓î ýáòýØÿÝòÿýÿÇÙïñ[5]. ýØ┤ýùÉ Ùö░ÙÑ┤Ù®┤ 1) ý╣ÿÙúîÝòÿýºÇ ýòèýØÇ ýñæýªØý▓£ýïØ(untreated severe asthma), 2) ý╣ÿÙúîÛ░Ç ýû┤ÙáñýÜ┤ ýñæýªØý▓£ýïØ(difficult to treat severe asthma), 3) ý╣ÿÙúî ýáÇÝò¡ýä▒ýØä Ù│┤ýØ┤Ùèö ýñæýªØý▓£ýïØ(treatment resistant severe asthma)ýØÿ 3Û░ÇýºÇ ý£áÝÿòýØ┤ ýí┤ý×¼Ýò£Ùïñ. ý▓½ Ù▓êýº©, ý╣ÿÙúîÝòÿýºÇ ýòèÙèö ýñæýªØý▓£ýïØýØÇ ÙîÇÛ░£ ýáÇÛ░£Ù░£ÛÁ¡Û░ÇýùÉýä£Ùèö Û┤Çý░░ÙÉá ýêÿ ý×êÙèö ýåîÛ▓¼ý£╝Ùí£ ÛÁ¡Ùé┤ýùÉÙèö ýØ┤ýÖÇ Û░ÖýØÇ Û▓¢ýÜ░Ùèö Ùô£Ù¼╝ Û▓âý£╝Ùí£ ýÂöýáòÙÉ£Ùïñ. ýªØýâüýØ┤ ýí░ýáêÙÉÿýºÇ ýòèÙèö ý▓£ýïØ ÝÖÿý×ÉÙØ╝ÙÅä ý╣ÿÙúî Ùï¿Û│äýùÉ Ùº×Ùèö ICS/LABAÙÑ╝ ýé¼ýÜ® Ýøä ýí░ýáêýâüÝâ£ýùÉ ÙÅäÙï¼ÝòÿÛ▓î ÙÉÿÙ®┤ Ùìö ýØ┤ýâü ýñæýªØý▓£ýïØýØ┤ ýòäÙïêÙïñ. ÙæÉ Ù▓êýº©, ý▓£ýïØ ýØ┤ýÖ©ýØÿ ýÜöýØ©Ùôñ(ýÿêÙÑ╝ ÙôñÙ®┤, ÙÅÖÙ░ÿ ýºêÝÖÿ, Ùé«ýØÇ ýò¢Ù¼╝ ýê£ýØæÙÅä, ÝØíý×àÛ©░ýØÿ Ù»©ýêÖÝò£ ýé¼ýÜ®, ÝÖÿÛ▓¢ýáü ýÜöýØ© Ùô▒)Ùí£ ýØ©Ýòÿýù¼ ýí░ýáêÙÉÿýºÇ ýòèÙèö ý▓£ýïØ ÝÖÿý×ÉÙèö ýïñýᣠý×äýâüýùÉýä£ ÝØöÝ×ê Û┤Çý░░Ýòá ýêÿ ý×êÙïñ. Û░ü ýÜöýØ©ýùÉ ÙîÇÝò£ Û▓ÇÝåáýÖÇ ÛÁÉýáò ÝøäýùÉÙÅä ýí░ýáêÙÉÿýºÇ ýòèÙèö ý╣ÿÙúî ýáÇÝò¡ýä▒ýØä Ù│┤ýØ┤Ùèö ýñæýªØý▓£ýïØ ÝÖÿý×ÉÙÑ╝ ýäáÙ│äÝò┤Ùé┤Ùèö Û▓âýØ┤ ýñæýÜöÝòÿÙïñ.
ýñæýªØý▓£ýïØ ÝÖÿý×ÉýùÉ ÙîÇÝò£ ýáæÛÀ╝Ù▓ò
ý╣ÿÙúîÛ░Ç ýû┤ÙáñýÜ┤ ýñæýªØý▓£ýïØÛ│╝ ý╣ÿÙúî ýáÇÝò¡ýä▒ ýñæýªØý▓£ýïØýØä Û░ÉÙ│äÝòÿÛ©░ ý£äÝò┤ýä£Ùèö ý▓┤Û│äýáüýØ© ÝÅëÛ░ÇÛ░Ç ýØ┤Ùú¿ýû┤ýá©ýò╝ Ýò£Ùïñ. ÛÁ¡Ùé┤ýÖ© ýºÇý╣¿ýä£ýùÉýä£Ùèö ýñæýªØý▓£ýïØ ÝÖÿý×ÉýùÉ ÙîÇÝò£ ýáæÛÀ╝ Ù░®Ù▓òýØä ýá£ýï£ÝòÿÛ│á ý×êÙèöÙì░, Û│ÁÝåÁýáÉýØä ýÜöýò¢ÝòÿÙ®┤ 1) ý▓£ýïØýØÿ ýºäÙï¿ýØ┤ Ùº×ÙèöýºÇ ÝÖòýØ©ÝòÿÛ│á, 2) ý▓£ýïØýØÿ ý╣ÿÙúîýùÉ ýÿüÝûÑýØä ýú╝Ùèö ÙÅÖÙ░ÿ ýºêÝÖÿ Ù░Å ÛÁÉýáò Û░ÇÙèÑÝò£ ýÜöýØ©ýØä ýé┤ÝÄ┤Ù│┤Û│á, 3) ÙºêýºÇÙºëý£╝Ùí£ ý╣ÿÙúî ýáÇÝò¡ýä▒ ýñæýªØý▓£ýïØýùÉ ÙîÇÝòÿýù¼ Ýæ£ÝÿäÝÿòýØä ÝÖòýØ©Ýòÿýù¼ ýØ┤ÙÑ╝ Ù░öÝâòý£╝Ùí£ Ýò£ ýáüýáêÝò£ ý╣ÿÙúîÙÑ╝ ýï£ÝûëÝòÿÙèö Û▓âýØ┤Ùïñ(Fig. 1).
Ýæ£ýñÇ ý▓£ýïØ ý╣ÿÙúîýùÉÙÅä ýªØýâü Ýÿ©ýáäýØ┤ ýùåý£╝Ù®┤ ý▓£ýïØ ýºäÙï¿ýØ┤ Ùº×ÙèöýºÇ Ùïñýï£ Û▓ÇÝåáÝò£Ùïñ
ÙåÆýØÇ Ùï¿Û│äýØÿ ý▓£ýïØ ý╣ÿÙúîýùÉÙÅä ÙÂêÛÁ¼ÝòÿÛ│á ÝÖÿý×ÉýØÿ ýªØýâüýØ┤Ùéÿ ÝÅÉÛ©░ÙèÑ Û░£ýäá ýáòÙÅäÛ░Ç Ù»©Ù╣äÝòÿÙïñÙ®┤, ýÜ░ýäá ýïñýᣠý▓£ýïØýØ┤ Ùº×ÙèöýºÇÙÑ╝ Ùïñýï£ Ýò£Ù▓ê Û▓ÇÝåáÝò┤ýò╝ Ýò£Ùïñ. Û©░ýí┤ýØÿ ýù░ÛÁ¼ Û▓░Û│╝ýùÉ Ùö░ÙÑ┤Ù®┤ ýí░ýáêÙÉÿýºÇ ýòèÙèö ý▓£ýïØ ÝÖÿý×ÉÛ░Ç ÙïñÙÑ© ýºêÝÖÿý£╝Ùí£ ý×ÿÙ¬╗ ýºäÙï¿ÙÉ£ Û▓¢ýÜ░Û░Ç ýò¢ 12-30%ýùÉ Ùï¼ÝòÿÙ®░[6], Ýÿ©ÝØíÛ│ñÙ×Ç, Û░Çýè┤ ÙïÁÙïÁÝò¿, ý▓£Ù¬àÛ│╝ Û░ÖýØÇ ý£áýé¼Ýò£ ýªØýâüýØä Ù│┤ýØ┤ýºÇÙºî Û░ÉÙ│äýØ┤ ÝòäýÜöÝò£ ýºêÝÖÿÙôñýØ┤ ýí┤ý×¼Ýò£Ùïñ(Table 2). ýä▒ÙîÇÛ©░ÙèÑýØ┤ýâü(vocal cord dysfunction), Û©░Û┤ÇýºÇÛ▓░ÝòÁ, Û©░ÙÅäÙé┤ ýØ┤Ù¼╝ýºê, Û©░ÙÅäýØÿ ýóàýûæýä▒ ýºêÝÖÿ, Ùºîýä▒ ÝÅÉýçäýä▒ ÝÅÉýºêÝÖÿ(chronic obstructive pulmonary disease, COPD), Û©░Û┤ÇýºÇÝÖòý×ÑýªØ(bronchiectasis), ýï¼ÙÂÇýáä Ù░Å ÝÅÉýâëýáäýªØ Ùô▒ýØÿ ýºêÝÖÿýØ┤ ý▓£ýïØý£╝Ùí£ ýÿñýØ©ÙÉá Û░ÇÙèÑýä▒ýØ┤ ý×êÙèö ýºêÝÖÿÙôñýØ┤Ùïñ. Ùö░ÙØ╝ýä£ Û░ÇÛ©ëýáü Û░ØÛ┤ÇýáüýØ© Û▓Çýé¼ÙÑ╝ ÝåÁÝòÿýù¼ ý▓£ýïØýØä ÝÖòýØ©ÝòÿÙèö Ùï¿Û│äÛ░Ç ÝòäýÜöÝòÿÙïñ. ýò¢ýá£ÙÑ╝ ýØ╝ýáòÛ©░Û░ä ýñæÙï¿ÝòÿÛ│á Û©░Û┤ÇýºÇÝÖòý×ÑýᣠÙ░ÿýØæ Û▓Çýé¼ÙÑ╝ ýï£ÝûëÝòÿýù¼ Û©░ÙÅäÛ░Çýù¡ýä▒ýØä ýªØÙ¬àÝòÿÛ▒░Ùéÿ, ÝÅÉÛ©░ÙèÑýØ┤ ý£áýºÇÙÉÿÙèö ÝÖÿý×ÉÙØ╝Ù®┤ Ù®öÝâÇý¢£Ùª░ýØ┤Ùéÿ ÙºîÙïêÝå¿ Ùô▒ýØä ýØ┤ýÜ®Ýò£ Û©░ÙÅäÛ│╝Ù»╝ýä▒ Û▓Çýé¼Û░Ç ý▓£ýïØ ÝÖòýºäýùÉ ÙÅäýøÇýØ┤ ÙÉá ýêÿ ý×êÙïñ. Û©░ÙÅäÛ░Çýù¡ýä▒ Û▓Çýé¼ ýûæýä▒ Ù░Å Û©░ÙÅäÛ│╝Ù»╝ýªØýØ┤ ÝÖòýØ©ÙÉÿÙìöÙØ╝ÙÅä, Ù╣äýáäÝÿòýáüýØ© ý×äýâü ýªØýâüýØä Ù│┤ýØ┤Ùèö Û▓¢ýÜ░ýùÉÙèö ý╗┤Ýô¿Ýä░ ýáäýé░ÝÖöÙï¿ý©Áý┤¼ýÿü, ÝøäÙæÉÛ▓¢ Û▓Çýé¼, Û©░Û┤ÇýºÇ Ùé┤ýï£Û▓¢ Û▓Çýé¼ Ùô▒ýØä ÝåÁÝòÿýù¼ ý▓£ýïØÛ│╝ ý£áýé¼Ýò£ ýºêÝÖÿýØÿ Û░ÇÙèÑýä▒ýØä Ù░░ýá£Ýò┤ýò╝ Ýò£Ùïñ.
ýò¢Ù¼╝ýùÉ ÙîÇÝò£ ýê£ýØæÙÅäýÖÇ ÝØíý×àÛ©░ÙÑ╝ ýáòÝÖòÝ×ê ýé¼ýÜ®ÝòÿÙèöýºÇ ÝÖòýØ©Ýò£Ùïñ
ÙºÄýØÇ ý▓£ýïØ ÝÖÿý×ÉÙôñýØ┤ ýïñýá£Ùí£ ýò¢Ù¼╝ýùÉ ÙîÇÝò£ ýê£ýØæÙÅäÛ░Ç Ùé«ý£╝Ù®░, ýñæýªØý▓£ýïØ ÝÖÿý×Éýí░ý░¿ÙÅä ýØÿýé¼ ý▓ÿÙ░®ÙîÇÙí£ ýò¢Ù¼╝ýØä ýé¼ýÜ®ÝòÿýºÇ ýòèÙèö Û▓¢ýÜ░Û░Ç ÙºÄÙïñ. ý╣ÿÙúîÛ░Ç ýû┤ÙáñýÜ┤ ý▓£ýïØ ÝÖÿý×ÉÙÑ╝ ÙîÇýâüý£╝Ùí£ ýï£ÝûëÙÉ£ ýù░ÛÁ¼ýùÉýä£ ýò¢ 35%ýØÿ ÝÖÿý×ÉýùÉýä£ ÝØíý×àýᣠýê£ýØæÙÅäÛ░Ç 50% Ù»©ÙºîýØ┤ýùêÛ│á, Ýÿêýñæ ýèñÝàîÙí£ýØ┤Ùô£ ÙåìÙÅäÙÑ╝ ýØ┤ýÜ®Ýò£ ÝÅëÛ░ÇýùÉýä£ Û▓¢ÛÁ¼ ýèñÝàîÙí£ýØ┤Ùô£ÙÑ╝ ýé¼ýÜ®ÝòÿÙèö ÝÖÿý×ÉýØÿ ýò¢ 45%ýùÉýä£ ýò¢ýØä Ù│ÁýÜ®ÝòÿýºÇ ýòèýòÿÙïñ. ÛÀ©Ùƒ¼Ùéÿ Ù░ÿÙ│ÁýáüýØ© ÝØíý×àÛ©░ ÛÁÉý£í Ýøä 38%ýØÿ ÝÖÿý×ÉýùÉýä£ ýí░ýáêÙÉÿýºÇ ýòèÙèö ýñæýªØý▓£ýïØýùÉýä£ ýí░ýáê ýâüÝâ£Ùí£ ýáäÝÖÿÙÉÿýùêÛ│á, ý╣ÿÙúî ýáÇÝò¡ýä▒ ýñæýªØý▓£ýïØ ÝÖÿý×ÉýØÿ Ù╣äý£¿ýØÇ 27%ýùÉ ÙÂêÛ│╝ÝòÿýÿÇÙïñ[7]. ýªë, ýñæýªØý▓£ýïØ ÝÖÿý×ÉÙôñýØÿ ýâüÙï╣ýêÿÛ░Ç ýò¢Ù¼╝ýØä ý®ÙÂäÝ×ê ýé¼ýÜ®ÝòÿÛ│á ý×êýºÇ ýòèý£╝Ù®░, Ù░ÿÙ│ÁýáüýØ© ÛÁÉý£íýØä ÝåÁÝò┤ýä£ ýØ┤ÙÑ╝ Û░£ýäáÝòá ýêÿ ý×êÙïñÙèö ýáÉýØä ýòî ýêÿ ý×êÙïñ. ý▓£ýïØ ÝÖÿý×ÉýùÉýä£ ýò¢ýᣠýê£ýØæÙÅäÛ░Ç Ùû¿ýû┤ýºÇÙèö ýøÉýØ©ýØÇ ÙºñýÜ░ Ù│ÁÝò®ýáüýØ©Ùì░, ÝØíý×àÛ©░ ýé¼ýÜ®ýØÿ Ù│Áý×íÝò¿, ýèñÝàîÙí£ýØ┤Ùô£ ýò¢ýá£ýùÉ ÙîÇÝò£ ÙÂÇý×æýÜ® ýÜ░Ùáñ, ýò¢ýᣠÙ╣äýÜ®, ýºêÝÖÿýùÉ ÙîÇÝò£ ýØ┤Ýò┤ ÙÂÇýí▒ Ùô▒ ÙïñýûæÝò£ ýøÉýØ©ýØ┤ Û┤Çýù¼ÝòÿÙ®░, Ýè╣Ý×ê Ùà©ýØ© ÝÖÿý×ÉýùÉýä£Ùèö ýØ©ýºÇ Û©░ÙèÑýØÿ ýáÇÝòÿ Ù░Å Ù¼©Ùº╣ÙÅä ýâüÙï╣Ýò£ ýÿüÝûÑýØä Ù»©ý╣ÿÙèö Û▓âý£╝Ùí£ ýí░ýé¼ÙÉÿýùêÙïñ[8]. Ùö░ÙØ╝ýä£ ýñæýªØý▓£ýïØý£╝Ùí£ ýºäÙï¿ÝòÿÛ│á ý╣ÿÙúî Ùï¿Û│äÙÑ╝ ýÿ¼Ùª¼Û©░ ýáä, ý▓ÿÙ░®ÙÉ£ ýò¢Ù¼╝ýØä ý®ÙÂäÝ×ê ýé¼ýÜ®ÝòÿÛ│á ý×êÙèöýºÇÙÑ╝ ÝÖòýØ©ÝòÿÛ│á, ý╣ÿÙúîýùÉ ÙîÇÝò┤ ÝÖÿý×ÉÛ░Ç ÙèÉÙü╝Ùèö Ù¼©ýá£ýáÉýØä ÝîîýòàÝòÿÙáñÙèö Ùà©ÙáÑýØ┤ ÝòäýÜöÝòÿÙïñ.
ý▓£ýïØ ý╣ÿÙúîýùÉýä£ ÝØíý×àÛ©░ ýé¼ýÜ®ýØ┤ ÙºñýÜ░ ýñæýÜöÝò£Ùì░, ÝØíý×àÛ©░ ýé¼ýÜ®Ù▓òýØ┤ Ù»©ýêÖÝòÿýù¼ ýò¢ýØ┤ ýá£ÙîÇÙí£ ýáäÙï¼ÙÉÿýºÇ ýòèýòä ýªØýâüýØ┤ ýí░ýáêÙÉÿýºÇ ýòèÛ│á ýòàÝÖöÛ░Ç Ù╣êÙ▓êÝò┤ýºÇÙèö Û▓¢ýÜ░Û░Ç ÝØöÝòÿÙïñ. ÝÖÿý×ÉýØÿ ÝØíý×àÙèÑÙáÑ, ýØ©ýºÇ Û©░ÙèÑ, ÙÅÖÙ░ÿ ýºêÝÖÿ Ù░Å ýäáÝÿ©ÙÅä Ùô▒ýØä Û│áÙáñÝòÿýù¼ ÝØíý×àÛ©░ ýóàÙÑÿÙÑ╝ Û▓░ýáòÝò┤ýò╝ ÝòÿÛ│á ý▓ÿÙ░®Ýò£ ÝØíý×àÛ©░ÙÑ╝ ýá£ÙîÇÙí£ ýé¼ýÜ®Ýòá ýêÿ ý×êÛ▓î ÛÁÉý£íÝò£Ùïñ. Û░ÇÛ©ëýáü Ù░®Ù¼©ýï£ ýé¼ýÜ®Ù▓òýØä ýáÉÛ▓ÇÝòÿÙèö Û▓âýØ┤ ÝòäýÜöÝòÿÙïñ. ÝØíý×àÛ©░ÙÑ╝ ýá£ÙîÇÙí£ ýé¼ýÜ®ÝòÿÙèö Û▓âÙºîý£╝Ùí£ ý▓£ýïØ ýªØýâüýØ┤ ýí░ýáêÙÉÿÛ│á, ýòàÝÖö Ù╣êÙÅäÙÑ╝ Ùé«ýÂöÙèö ÝÜ¿Û│╝Û░Ç ý×êýØîýØÇ ýØ┤Ù»© ýù¼Ùƒ¼ Ùà╝Ù¼©ýùÉýä£ ýªØÙ¬àÙÉ£ Ù░ö ý×êÙïñ. ýÁ£ÛÀ╝ýùÉÙèö ÝØíý×àÛ©░ýùÉ ýáäý×É ýØîÝûÑÛ©░ÙíØý×Ñý╣ÿÙÑ╝ ý×Ñý░®Ýòÿýù¼ ÝØíý×àÛ©░ ýé¼ýÜ®ýØÿ ýáüýáêýä▒Û│╝ ýê£ýØæÙÅäÙÑ╝ Û░ØÛ┤Çýáüý£╝Ùí£ ÝÅëÛ░ÇÝòÿÛ│á Ýö╝Ùô£Ù░▒ýØä ÝÖÿý×ÉýÖÇ ýØÿÙúîýºäýùÉÛ▓î ýá£Û│ÁÝòÿÛ©░ÙÅä Ýò£Ùïñ. ÛÀ©Ùƒ¼Ùéÿ Ýÿäý×¼ ýºäÙúîÝÿäý×ÑýùÉýä£Ùèö ýØÿÙúîýºäýØÿ Ù░ÿÙ│ÁýáüýØ© ÛÁÉý£íýØ┤ Û░Çý×Ñ ýë¢Û│á Û▓¢ýá£ýáüýØ© Ù░®Ù▓òýØ┤Ùïñ.
ÙÅÖÙ░ÿ ýºêÝÖÿ Ù░Å ýòàÝÖö ýÜöýØ©ýØä ÝîîýòàÝò£Ùïñ
ý▓£ýïØýùÉ ÝØöÝ×ê ÙÅÖÙ░ÿÙÉÿÙèö ýºêÝÖÿýØ© Ù╣äýù╝, Ùºîýä▒ Ù╣äÙÂÇÙ╣äÙÅÖýù╝, ý£äýïØÙÅäýù¡ÙÑÿ, Ù╣äÙºî, ýêÿÙ®┤Ù¼┤Ýÿ©ÝØíýªØ, ýÜ░ýÜ©ýªØ Ùô▒ýØÇ ý▓£ýïØýØÿ ýñæýªØÙÅäýùÉ ýÿüÝûÑýØä ýñä ýêÿ ý×êÙïñ[9]. Ù╣äýù╝ýØÇ ý▓£ýïØýØÿ Û░Çý×Ñ ÝØöÝò£ ÙÅÖÙ░ÿ ýºêÝÖÿý£╝Ùí£ ý×ÿ ýòîÙáñýá© ý×êý£╝Ù®░, Ýè╣Ý×ê ýñæýªØ ýºÇýåìýä▒ Ù╣äýù╝ýØÇ ý▓£ýïØýØÿ ý£äÝùÿ ýØ©ý×ÉýØ┤Ù®░, Ù╣äýù╝ýØ┤ ÙÅÖÙ░ÿÙÉ£ ý▓£ýïØ ÝÖÿý×ÉýùÉýä£ Ù╣äÛ░òÙé┤ ýèñÝàîÙí£ýØ┤Ùô£ýᣠýé¼ýܮٺîý£╝Ùí£ÙÅä ÝòÿÛ©░ÙÅä ýù╝ýªØýØä Û░Éýåîýï£ÝéñÛ│á, ý▓£ýïØ ýòàÝÖöÙÑ╝ ýñäýØ┤Ùèö ÝÜ¿Û│╝Û░Ç ý×êÙïñ. Ùºîýä▒ Ù╣äÙÂÇÙ╣äÙÅÖýù╝ýØÇ ýñæÙô▒ýªØ-ýñæýªØý▓£ýïØ ÝÖÿý×ÉýØÿ ýò¢ 50%ýùÉýä£ ÙÅÖÙ░ÿÙÉÿÙ®░, ý▓£ýïØýØÿ ýñæýªØÙÅä Ù░Å ýòàÝÖö Ù╣êÙÅäýÖÇ Û┤ÇÙá¿ýä▒ýØ┤ ý×êÙïñ. Ýè╣Ý×ê, Ù╣äýÜ®ýØ┤ ÙÅÖÙ░ÿÙÉ£ Ùºîýä▒Ù╣äÙÂÇÙ╣äÙÅÖýù╝ýØÇ Ýÿ©ýé░ÛÁ¼ýä▒ ýñæýªØý▓£ýïØýØ┤Ùéÿ ýòäýèñÝö╝Ùª░ Û│╝Ù»╝ýä▒ ý▓£ýïØÛ│╝ ýù░Û┤Çýä▒ýØ┤ ÙåÆÙïñ.
ýä▒ÙîÇÛ©░ÙèÑýØ┤ýâü(vocal cord dysfunction)ýØÇ ÝØíÛ©░ýï£ ýä▒ÙîÇýØÿ Ù╣äýáòýä▒ýáüýØ© Ùé┤ýáä(adduction)ýØ┤ Ù░£ýâØÝòÿÙèö ýºêÝÖÿý£╝Ùí£ Ýÿ©ÝØíÛ│ñÙ×Ç, ýØîýä▒Ù│ÇÝÖö, ý▓£Ù¬à, ý▓£ýØî Ùô▒ýØÿ ýªØýâüýØä ÙéÿÝâÇÙé©Ùïñ. ýèñÝè©Ùáêýèñ/ÙÂêýòê, ÝøäÙ╣äÙú¿, ý£äýïØÙÅä ýù¡ÙÑÿ ýºêÝÖÿ, ýÜ┤ÙÅÖ Ù░Å Ù╣äÝè╣ýØ┤ýáü Û©░ÙÅäý×ÉÛÀ╣Ù¼╝ýºê Ùô▒ýùÉ ýØÿÝò┤ ý£áÙ░£ÙÉá ýêÿ ý×êÙèöÙì░ ýªØýâüýØ┤ Ù╣äýèÀÝòÿýù¼ ý▓£ýïØý£╝Ùí£ ýÿñýØ©ÙÉÿÛ©░ÙÅä ÝòÿÛ│á, ý▓£ýïØ ÝÖÿý×ÉýùÉýä£ÙÅä ÙÅÖÙ░ÿÙÉÿÛ©░ÙÅä Ýò£Ùïñ. ÝÅÉÛ©░ÙèÑýØÿ Û©░ÙÑÿýÜ®ýáü Û│íýäáýùÉýä£ ÝØíÛ©░ ýï£ýùÉ Û│áýøÉ(plateau) Ýÿòýä▒ýØä ÝÖòýØ©Ýò¿ý£╝Ùí£ýì¿ Û░äýáæýáüý£╝Ùí£ ýòî ýêÿ ý×êý£╝Ùéÿ, ÝøäÙæÉÛ▓¢ý£╝Ùí£ ýÁ£ýóà ÝÖòýºäÝò£Ùïñ.
ý£äýïØÙÅä ýù¡ÙÑÿ ýºêÝÖÿýØÇ ÛÁ¡Ùé┤ ýù░ÛÁ¼ Û▓░Û│╝Ùèö ÙÂÇýí▒ÝòÿýºÇÙºî, ýä£ýûæý▓£ýïØÝÖÿý×ÉýØÿ ýò¢ 60-80%ýùÉ Ýò┤Ùï╣Ýòá ýáòÙÅäÙí£ ýâüÙï╣Ý×ê ÝØöÝòÿÙ®░, ý▓£ýïØ ýªØýâü ýòàÝÖöýùÉ ýÿüÝûÑýØä Ù»©ý╣ÿÙèö Û▓âý£╝Ùí£ ýòîÙáñýá© ý×êÙïñ. ýªØýâüýØ┤ ý×êÙèö ý£äýïØÙÅä ýù¡ÙÑÿ ýºêÝÖÿýØ┤ ÙÅÖÙ░ÿÙÉ£ ý▓£ýïØ ÝÖÿý×ÉýùÉýä£ ýûæýä▒ý×ÉÝÄîÝöäýûÁýá£ýá£(proton pump inhibitor, PPI)ÙÑ╝ Ýê¼ýù¼ÝòÿÙ®┤ ý▓£ýïØ ýòàÝÖöÙÑ╝ ýÿêÙ░®ÝòÿÛ│á ýéÂýØÿ ýºêýØä Û░£ýäáýï£Ýé¼ ýêÿ ý×êÙïñÙèö ýù░ÛÁ¼Û▓░Û│╝Û░Ç ý×êý£╝Ùéÿ Ù¼┤ýªØýâüýØÿ ý▓£ýïØ ÝÖÿý×ÉýùÉýä£ ý▓£ýïØ ýí░ýáêýØä ý£äÝò┤ ýÂöÛ░Çýáüý£╝Ùí£ Ýê¼ýù¼ÝòÿÙèö PPIÙèö ÝÜ¿Û│╝Û░Ç ýùåÙïñÛ│á Ù│┤Û│áÙÉÿýùêÙïñ.
Ù╣äÙºîÝò£ ý▓£ýïØ ÝÖÿý×ÉÙèö Ýæ£ýñÇý▓┤ýñæýØÿ ÝÖÿý×ÉýùÉ Ù╣äÝò┤ ýªØýâüýØ┤ ý×ÿ ýí░ýáêÙÉÿýºÇ ýòèÛ│á, ýòàÝÖöÙ╣êÙÅäÛ░Ç ýתý£╝Ù®░ ÝØíý×à ýèñÝàîÙí£ýØ┤Ùô£ýùÉ ÙîÇÝò£ ý╣ÿÙúî ÝÜ¿Û│╝Û░Ç Ùû¿ýû┤ýºäÙïñ. Ù╣äÙºî ý▓£ýïØýØÿ Ù░£ýâØ Û©░ýáäý£╝Ùí£Ùèö Ù╣äÙºîýØ┤ÙØ╝Ùèö Ù¼╝Ùª¼ýáü ýØ©ý×ÉýùÉ ýØÿÝò£ ÝÖÿÛ©░ý×Ñýòá, ÙîÇýé¼ ÙÂêÛÀáÝÿòýùÉ ýØÿÝò£ Ùºîýä▒ýù╝ýªØý£╝Ùí£ ýØ©Ýò£ ÙîÇýïØýä©Ýż ýØ┤ýâü Ù░Å Ù╣äÙºî Û┤ÇÙá¿ Ýÿ©ÙÑ┤Ù¬¼ýùÉ ýØÿÝò£ Û©░ÙÅä ýù╝ýªØ ýªØÛ░Ç, Ù╣äÙºîýØÿ ÙÅÖÙ░ÿýºêÝÖÿ(ý£äýïØÙÅä ýù¡ÙÑÿ ýºêÝÖÿ, ýêÿÙ®┤Ù¼┤Ýÿ©ÝØíýªØÝøäÛÁ░)ýùÉ ýØÿÝò£ ýªØýâü ýòàÝÖö Û░ÇÙèÑýä▒ Ùô▒ýØ┤ ýá£ýï£ÙÉÿÛ│á ý×êÙïñ.
ýÜ░ýÜ©ýªØýØÇ ý▓£ýïØÛ│╝ ýù░Û┤ÇÙÉ£ ÙîÇÝæ£ýáüýØ© ýáòýïá ýºêÝÖÿý£╝Ùí£ ýä▒ýØ© ý▓£ýïØ ÝÖÿý×ÉýØÿ 25-49%ýùÉýä£ ÙéÿÝâÇÙéÿÙèö ÝØöÝò£ ÙÅÖÙ░ÿ ýºêÝÖÿýØ┤Ùïñ. ýÜ░ýÜ©ýªØýØÇ ý▓£ýïØ ýªØýâüýØÿ ýòàÝÖöýÖÇ ýØæÛ©ëýïñ Ù░®Ù¼©, ýò¢ýá£ýùÉ ÙîÇÝò£ ýê£ýØæÙÅä ýáÇÝòÿýÖÇ Û┤ÇÙá¿ÙÉÿýû┤ Ýò┤Ùï╣ ýºêÝÖÿýØ┤ ýØÿýï¼ÙÉÿÙèö ÝÖÿý×ÉÙèö ýáüÛÀ╣ýáüýØ© ýáòýïáÛ│╝ýáü Û▓ÇýºäÛ│╝ ý╣ÿÙúîÛ░Ç ÝòäýÜöÝòÿÙïñ. ÙïñÙºî, Ù®öÝâÇÙÂäýäØ Û▓░Û│╝ ýáòýïáÛ│╝ýáü ýò¢Ù¼╝ Ýÿ╣ýØÇ ÝûëÙÅÖýÜöÙ▓òýØ┤ ý▓£ýïØ ýÿêÝøäÙÑ╝ ýóïÛ▓î Ýò£ÙïñÙèö ÛÀ╝Û▒░Ùèö ýòäýºü ý®ÙÂäÝòÿýºÇ ýòèýØÇ Û▓âý£╝Ùí£ Ù│┤Û│áÙÉÿýùêÙïñ. ýØ┤ýÖ©ýùÉ ÙÂêýòêý×Ñýòá Ù░Å Û│╝ÝÖÿÛ©░ýªØÝøäÛÁ░ýØÇ ý▓£ýïØ ÝÖÿý×ÉýùÉýä£ ÝØöÝ×ê Ù│æÙ░£ÝòÿÙéÿ, ý▓£ýïØý£╝Ùí£ ýÿñýØ©ÙÉá ýêÿ ý×êÙèö Û░ÉÙ│äýØ┤ ÝòäýÜöÝò£ ýºêÝÖÿýØ┤Û©░ÙÅä ÝòÿÙïñ.
ÙîÇÝæ£ýáüýØ© ý▓£ýïØýØÿ ÙÅÖÙ░ÿ ýºêÝÖÿýùÉ ÙîÇÝòÿýù¼ ýû©Û©ëÝòÿýÿÇÙèöÙì░, ýØ┤ýÖÇ Û░ÖýØÇ ýºêÝÖÿýùÉ ÙîÇÝò£ Û▓ÇÝåá Ù░Å ýáüýáêÝò£ ý▓ÿý╣ÿýùÉÙÅä ÙÂêÛÁ¼ÝòÿÛ│á ýªØýâüýØ┤ ý×ÿ ýí░ýáêÙÉÿýºÇ ýòèÙèöÙïñÙ®┤ ý▓£ýïØ ýªØýâüýØä ýòàÝÖöýï£Ýé¼ ýêÿ ý×êÙèö ÝÖÿÛ▓¢ýáü ýÜöýØ©ÙôñýØ┤ ý×êÙèöýºÇ ÝÖòýØ©Ýò┤ýò╝ Ýò£Ùïñ. Û░£Ùéÿ Û│áýûæýØ┤ Ù╣äÙô¼, Û│░ÝîíýØ┤, ýºæÙ¿╝ýºÇ ýºäÙô£Û©░ Ùô▒ýØÿ ýòîÙáêÙÑ┤Û©░ Ýò¡ýøÉ, ýºüýùàýä▒ ý▓£ýïØýØä ý£áÙ░£ÝòáÙºîÝò£ ýøÉýØ© Ù¼╝ýºê, ýºüýáæ Ýÿ╣ýØÇ Û░äýáæ ÝØíýù░ Ùô▒ ýªØýâüýØä ýòàÝÖöýï£Ýé¼ÙºîÝò£ ýÜöýØ©ýùÉ ÙîÇÝò£ Ù¼©ýºäýØä ýï£ÝûëÝòÿÛ│á, Ýÿêý▓¡ Ýè╣ýØ┤ IgEÙéÿ Ýö╝ÙÂÇÙï¿ý×É ýï£ÝùÿýØä ÝåÁÝò┤ ÝÖòýºäÝòá ýêÿ ý×êÙÅäÙíØ Ýò£Ùïñ. Ýè╣Ý×ê ÝØíýù░ýØÇ ý▓£ýïØýªØýâüýØä ýòàÝÖöýï£ÝéñÙèö Û░Çý×Ñ ÝØöÝò£ ýøÉýØ© ýñæ ÝòÿÙéÿÙí£, ýèñÝàîÙí£ýØ┤Ùô£ýùÉ ÙîÇÝò£ Û░Éýêÿýä▒ýØä Ùû¿ýû┤Ù£¿Ùáñ ý╣ÿÙúîýò¢Ù¼╝ýùÉ ÙîÇÝò£ ÝÜ¿Û│╝ÙÑ╝ Û░Éýåîýï£ÝéñÛ│á, Û©░ÙÅäÛ░£ÝÿòýØä ý£áÙ░£ÝòÿÙ®░, ý▓£ýïØýØÿ ýñæýªØÙÅäýùÉ ýÿüÝûÑýØä Ù»©ý╣ÿÙ»ÇÙí£ ÙïñýûæÝò£ Ù░®Ù▓òýØä ÝåÁÝòÿýù¼ Û©êýù░ýØä ýáüÛÀ╣ýáüý£╝Ùí£ ýï£ÝûëÝòÿýù¼ýò╝ ÝòÿÙ®░, Û░äýáæ ÝØíýù░ÙÅä ÝÜîÝö╝ÝòÿÙÅäÙíØ ÛÁÉý£íÝò┤ýò╝ Ýò£Ùïñ.
ýòîÙáêÙÑ┤Û©░ Û©░Û┤ÇýºÇÝÅÉ ýòäýèñÝÄÿÙÑ┤Û©©Ùú¿ýèñýªØ(allergic bronchopulmonary aspergillosis, ABPA)ýØÇ Û│░ÝîíýØ┤ Ýò¡ýøÉ, ýú╝Ùí£ aspergillus fumigatusýùÉ ýØÿÝò£ Û│╝Ù»╝Ù░ÿýØæý£╝Ùí£ ý▓£ýïØ ÝÖÿý×ÉýùÉýä£ Ù│æÙ░£ÝòÿÙ®░, ýñæýªØý▓£ýïØ ÝÖÿý×ÉýØÿ ýò¢ 10-39%ýùÉýä£ ÙéÿÝâÇÙé£Ùïñ. ABPAÙèö ý┤Ø IgE ýâüýè╣ Ù░Å aspergillusýùÉ ÙîÇÝò£ Ýè╣ýØ┤ IgEýÖÇ IgG ýâüýè╣, Ýÿ©ýé░ÛÁ¼ ýªØÙïñýªØ Ù░Å ÝØëÙÂÇ ýÿüýâü Û▓Çýé¼ýùÉýä£ ýñæýï¼ýä▒ Û©░Û┤ÇýºÇÝÖòý×ÑýªØ, Û©░Û┤ÇÙé┤ ýáÉýòíý®ٺîý£╝Ùí£ ýØ©Ýò£ ÝÅÉý╣¿ý£ñ ÙÿÉÙèö Û▓¢Û▓░ýØ┤ Ù░ÿÙ│ÁÙÉÿÙèö Û▓âýØ┤ Ýè╣ýºòýØ┤Ùïñ.
Û©░Û┤ÇýºÇ ÝÖòý×ÑýªØýØÇ Ùºîýä▒ Û©░ÙÅä ýù╝ýªØýØÿ Û▓░Û│╝Ùí£ Ù░£ýâØÝòÿÛ▒░Ùéÿ ABPA, ÙÑÿÙºêÝï░ýèñ ýºêÝÖÿÛ│╝ ÙÅÖÙ░ÿÙÉÿýû┤ ÙéÿÝâÇÙéÿýºÇÙºî ÛÁ¡Ùé┤ýùÉÙèö Û▓░ÝòÁýØÿ Ýøäý£áýªØýØ┤ Û▓¢ýÜ░Û░Ç ýâüÙï╣Ý×ê ÝØöÝòÿÙïñ. Û©░Û┤ÇýºÇÝÖòý×ÑýªØÛ│╝ ý▓£ýïØýØ┤ ÙÅÖÙ░ÿÙÉ£ Û▓¢ýÜ░ ýתýØÇ ýòàÝÖöÙí£ ýØ©Ýò┤ ýñæýªØý▓£ýïØý£╝Ùí£ ÙÂäÙÑÿÙÉÿÛ©░ÙÅä ÝòÿÙèöÙì░, ÝØëÙÂÇ ýáäýé░ÝÖöÙï¿ý©Áý┤¼ýÿü Û▓Çýé¼(computed tomography, CT)Ùí£ Û©░Û┤ÇýºÇÝÖòý×ÑýªØ ýù¼ÙÂÇÙÑ╝ ÝÖòýØ©ÝòÿÛ│á Û░ØÙï┤ Ù░░ý£ Ù░Å Û░Éýù╝ýØä ýí░ýáêÝòÿÙèö ý£äÝò£ Ýò¡ýâØýᣠÝÿ╣ýØÇ Ýò¡ýù╝ýªØ ý╣ÿÙúîÛ░Ç Ù│æÝûëÙÉÿýû┤ýò╝ Ýò£Ùïñ.
Ùºîýä▒ ÝÅÉýçäýä▒ ÝÅÉýºêÝÖÿýØÇ ÝØíýù░, ýºüýùàýáü Ùà©ý£, ýïñÙé┤ ýÿñýù╝, Û░Éýù╝ Ùô▒ýùÉ ýØÿÝò£ Û©░ÙÅäýÖÇ ÝÅÉ ýïñýºêýØÿ ýØ┤ýâüýùÉ ýØÿÝò┤ Ù░£ýâØÝòÿÛ▓î ÙÉÿÙ®░, Û©░Û┤ÇýºÇÝÖòý×Ñýá£ÙÑ╝ Ýê¼ýù¼Ýò£ ÝøäýùÉ ÝÅÉÝÖ£ÙƒëýØä ý©íýáòÝòÿýù¼ Û©░ÙÑÿýá£Ýò£ ýù¼ÙÂÇÙÑ╝ ÝÖòýØ©Ýòÿýù¼ ýºäÙï¿Ýòá ýêÿ ý×êÙïñ. ÛÀ©Ùƒ¼Ùéÿ Ùà©ýØ©, ÝØíýù░ý×É ý▓£ýïØ, Û©░ÙÑÿýá£Ýò£ýØ┤ ÙÅÖÙ░ÿÙÉ£ Ùºîýä▒ ý▓£ýïØ ÝÖÿý×ÉýùÉýä£Ùèö ý▓£ýïØÛ│╝ COPDýØÿ ÛÁ¼ÙÂäýØ┤ ýë¢ýºÇ ýòèÛ│á, ýïñýᣠýØ╝ÙÂÇ ÝÖÿý×ÉÙèö ÙæÉ ýºêÝÖÿýØÿ Ýè╣ýä▒ýØä Ù¬¿ÙæÉ Ù│┤ýù¼ ýñæý▓® ýªØÝøäÛÁ░(asthma COPD overlap, ACO)ý£╝Ùí£ ÙÂäÙÑÿÝòÿÛ©░ÙÅä Ýò£Ùïñ. ACO ÝÖÿý×ÉÙôñýØÿ ý×äýâü ýûæýâüýØÇ Û░üÛ░üýØÿ ýºêÝÖÿýùÉ Ù╣äÝò┤ Ùéÿýü£ ÝÄ©ý£╝Ùí£ ýòîÙáñýá© ý×êý£╝Ùéÿ ACOýùÉ ÙîÇÝò£ ýáòýØÿÛ░Ç ýòäýºü Ù¬àÝÖòÝòÿÛ▓î ÝÖòÙª¢ÙÉÿýû┤ ý×êýºÇ ýòèýòä ýù░ÛÁ¼ Û▓░Û│╝ÙºêÙïñ ýÿêÝøäýùÉ ý░¿ýØ┤Û░Ç ý×êý£╝Ù®░, ACO ÝÖÿý×ÉÙôñýùÉÛ▓î ÝÜ¿Û│╝ýáüýØ© ý╣ÿÙúîÙ▓òýùÉ ÙîÇÝò┤ýä£Ùèö ýòäýºü ýù░ÛÁ¼Û░Ç ÙÂÇýí▒ÝòÿÙïñ.
ý▓£ýïØ ýáäÙ¼©Û░ÇýùÉÛ▓î ýØÿÙó░ÙÑ╝ Û│áÙáñÝò┤ýò╝ ÝòÿÙèö Û▓¢ýÜ░
ÙîÇÙÂÇÙÂäýØÿ ý▓£ýïØ ÝÖÿý×ÉÙèö 1ý░¿ ýØÿÙúîÛ©░Û┤ÇýùÉýä£ ýáüýáêÝ×ê ý╣ÿÙúîÙ░øÛ│á Û┤ÇÙª¼ÙÉá ýêÿ ý×êÙïñ. ÛÀ©Ùƒ¼Ùéÿ Ù¬ç Û░ÇýºÇ Ýè╣ýêÿÝò£ ýâüÝÖ®ýùÉýä£Ùèö ý▓£ýïØ ýáäÙ¼©Û░ÇýùÉÛ▓î ýØÿÙó░Û░Ç ÝòäýÜöÝòÿÙïñ. Ýæ£ 2ýùÉ ýá£ýï£ÙÉ£ ýºêÝÖÿýØÿ Û░ÇÙèÑýä▒ýØä Ù░░ýá£ÝòÿÛ©░ ý£äÝò£ ýÂöÛ░ÇýáüýØ© Û▓Çýé¼Û░Ç ÝòäýÜöÝò£ Û▓¢ýÜ░, Ýÿ╣ýØÇ ýáüýáêÝòÿÛ▓î ÝØíý×à ýèñÝàîÙí£ýØ┤Ùô£Ùéÿ Û▓¢ÛÁ¼ ýèñÝàîÙí£ýØ┤Ùô£ÙÑ╝ ýé¼ýÜ® ÝøäýùÉÙÅä ýªØýâü Ýÿ©ýáäýØ┤ ýùåýû┤ ý▓£ýïØ ýºäÙï¿ýØ┤ ýòáÙºñÝò£ Û▓¢ýÜ░, ýñæý▓® ýªØÝøäÛÁ░ýØ┤ ýØÿýï¼ÙÉÿÛ▒░Ùéÿ ýºüýùàýä▒ ý▓£ýïØýØÿ ÝÖòýºäýØ┤ ÝòäýÜöÝò£ Û▓¢ýÜ░, ýù░ 2ÝÜî ýØ┤ýâü ýתýØÇ ýòàÝÖöÙÑ╝ Û▓¢ÝùÿÝòÿÛ▒░Ùéÿ, ýñæÝÖÿý×Éýïñ ý×àýøÉýØ┤Ùéÿ Û©░Û│ä Ýÿ©ÝØíýØ┤ ÝòäýÜöÝò£ ýñæýªØý▓£ýïØ ýòàÝÖöÙÑ╝ Û▓¢ÝùÿÝò£ ÝÖÿý×É, ýò¢ýùÉ ÙîÇÝò£ ÙÂÇý×æýÜ®ýØ┤ ýï¼ÝòÿÛ▒░Ùéÿ Û▓¢ÛÁ¼ ýèñÝàîÙí£ýØ┤Ùô£ÙÑ╝ ý×Éýú╝ ýé¼ýÜ®Ýò┤ýò╝ ÝòÿÙèö ÝÖÿý×É, ýòäýèñÝö╝Ùª░ Û│╝Ù»╝ýä▒ ý▓£ýïØ Ýÿ╣ýØÇ ABPAÛ░Ç ýØÿýï¼ÙÉÿÙèö ýªØýâüýØ┤ ý×êÙèö Ùô▒ Ýè╣ýáò Ýæ£ÝÿäÝÿòýØ┤ ÙÅÖÙ░ÿÙÉ£ ý▓£ýïØ ÝÖÿý×ÉÛ░Ç ýØ┤ýùÉ Ýò┤Ùï╣ÙÉ£Ùïñ. ÛÀ©Ùƒ¼Ùéÿ ýâüÛ©ëÛ©░Û┤Çý£╝Ùí£ ýØÿÙó░ÝòÿÛ©░ ýáä ýò¢ýùÉ ÙîÇÝò£ ýê£ýØæÙÅäýÖÇ ÝØíý×àÛ©░ ýé¼ýÜ®ýØÿ ýêÖÙá¿ÙÅä Ù░Å ÙÅÖÙ░ÿ ýºêÝÖÿýùÉ ÙîÇÝò£ Û▓ÇÝåáÛ░Ç ýäáÝûëÙÉÿýû┤ýò╝ Ýò£Ùïñ.
ýñæýªØý▓£ýïØýØÿ ÝÖòýºä Ù░Å Ýæ£ÝÿäÝÿòýØÿ ÝÖòýØ©
ý╣ÿÙúîÛ░Ç ýû┤ÙáñýÜ┤ ýñæýªØý▓£ýïØ ÝÖÿý×ÉýùÉýä£ ý▓£ýïØ ýºäÙï¿ýØ┤ ýáòÝÖòÝò£ýºÇ Ùïñýï£ Ýò£Ù▓ê ÝÖòýØ©ÝòÿÛ│á, ÙÅÖÙ░ÿ ýºêÝÖÿýùÉ ÙîÇÝò£ Û▓ÇÝåáýÖÇ ýØ┤ýùÉ ÙîÇÝò£ ýáüýáêÝò£ ý▓ÿý╣ÿÛ░Ç ýØ┤Ùú¿ýû┤ýíîýØîýùÉÙÅä ÙåÆýØÇ Ùï¿Û│äýØÿ ý╣ÿÙúîÙÑ╝ ý£áýºÇÝò┤ýò╝Ùºî ýªØýâüýØ┤ ýí░ýáêÙÉÿÛ▒░Ùéÿ ÛÀ©Ùƒ╝ýùÉÙÅä ýí░ýáêÙÉÿýºÇ ýòèýØä Û▓¢ýÜ░ ýñæýªØý▓£ýïØý£╝Ùí£ ýºäÙï¿Ýòá ýêÿ ý×êÙïñ. Ùö░ÙØ╝ýä£ ýñæýªØý▓£ýïØýØÇ ýêÿÛ░£ýøöýùÉýä£ 1Ùàä ýØ┤ýâü ÝÖÿý×ÉÙÑ╝ ýÂöýáü Û┤Çý░░ÝòÿÙ®┤ýä£ ýºäÙï¿ÝòÿÛ▓î ÙÉ£Ùïñ.
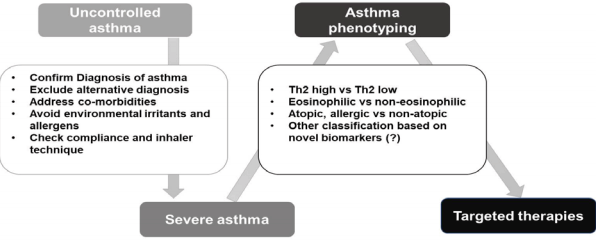
ý▓£ýïØ ÝÖÿý×ÉÛ░Ç ÙïñýûæÝò£ ý×äýâü ýûæýâüýØä Ù│┤ýØ┤Ùèö Û▓âý▓ÿÙƒ╝ ýñæýªØý▓£ýïØ ÝÖÿý×ÉÙÅä ý╣ÿÙúîýùÉ Ù░ÿýØæÝòÿýºÇ ýòèÙèö ýøÉýØ©Û│╝ Û©░ýáä, ý×äýâü ýûæýâüýØ┤ ÙïñýûæÝò£Ùïñ. Ùö░ÙØ╝ýä£, ýñæýªØý▓£ýïØý£╝Ùí£ ýºäÙï¿ÙÉ£ Û░£Ù│ä ÝÖÿý×ÉÙôñýùÉ ÙîÇÝò£ Ýæ£ÝÿäÝÿòýØä ÝÖòýØ©ÝòÿÙèö Û▓âýØ┤ ýñæýÜöÝòÿÙïñ. ýÜ░ýäá, high Th2 ýù╝ýªØ Ù░ÿýØæÛ│╝ low Th2 ýù╝ýªØ Ù░ÿýØæýØä ÛÁ¼Ù│äÝòá ýêÿ ý×êÙèö ý×äýâüýáü ýºÇÝæ£ÙÑ╝ ÝÖòýØ©Ýò£Ùïñ. Ýÿ©Û©░ýé░ÝÖöýºêýåî, Û░ØÙï┤Û│╝ ÝÿêýòíýØÿ Ýÿ©ýé░ÛÁ¼ ÙÂäý£¿ýØä ý©íýáòÝòÿýù¼ ýØ┤ÙôñýØ┤ ýªØÛ░ÇÙÉÿýû┤ ý×êý£╝Ù®┤ ÝØíý×à ýèñÝàîÙí£ýØ┤Ùô£ýùÉ ÙîÇÝò£ ý╣ÿÙúî Ù░ÿýØæýØ┤ ýóïýØä Û▓âý£╝Ùí£ ýÿêýâüÝòá ýêÿ ý×êÙïñ. ÛÀ©Ùƒ¼Ùéÿ Û│áýܮكëýØÿ ÝØíý×à ýèñÝàîÙí£ýØ┤Ùô£ýùÉÙÅä ÙÂêÛÁ¼ÝòÿÛ│á ýªØýâüýØ┤ ýí░ýáêÙÉÿýºÇ ýòèÙèö ýñæýªØý▓£ýïØ ÝÖÿý×ÉýùÉýä£Ùèö Th2 ýù╝ýªØ Ù░ÿýØæýùÉ ýñæýÜöÝò£ ýù¡ÝòáýØä ÝòÿÙèö interleukin-5 (IL-5) ýùÉ ÙîÇÝò£ Ýò¡ý▓┤ ý╣ÿÙúîÛ░Ç ÙÅäýøÇýØ┤ ÙÉá ýêÿ ý×êÙïñ. Ýÿêý▓¡ ý┤Ø IgEÛ░Ç ýâüýè╣ÙÉÿýû┤ ý×êÙèö ýòîÙáêÙÑ┤Û©░ýä▒ ýñæýªØý▓£ýïØ ÝÖÿý×ÉÙèö Ýò¡ IgE Ýò¡ý▓┤ ý╣ÿÙúîÙí£ ý×äýâü ýªØýâüýØÿ Ýÿ©ýáäýØä Û░Çýá©ýÿ¼ ýêÿ ý×êÙïñ. Low Th2 ýù╝ýªØÙ░ÿýØæýØä Ù│┤ýØ┤Ùèö ý▓£ýïØ ÝÖÿý×ÉÙèö Û░ØÙï┤ Ùé┤ Ýÿ©ýñæÛÁ¼ýØÿ ÙÂäý£¿ýØ┤ ÙåÆÛ│á, ÝØíýù░ý×ÉýØ┤Û▒░Ùéÿ Ù╣äÙºîÝò£ ý▓£ýïØ ÝÖÿý×ÉýØ© Û▓¢ýÜ░Û░Ç ÝØöÝòÿÙ®░, ýèñÝàîÙí£ýØ┤Ùô£ ý╣ÿÙúîýùÉ ýáÇÝò¡ýä▒ýØä Ù│┤ýØ┤Ùèö Û▓¢ÝûÑýØ┤ ý×êÙïñ. low Th2 ýù╝ýªØ Ù░ÿýØæýØÿ Û©░ýáäý£╝Ùí£Ùèö Th17 Ùª╝ÝöäÛÁ¼ Ù░Å IL-17ýØ┤ Û┤Çýù¼ÝòÿÙèö Û▓âý£╝Ùí£ ýòîÙáñýá© ý×êý£╝Ùéÿ ýòäýºüÛ╣îýºÇ ý×äýâüýáüý£╝Ùí£ ÝÖ£ýÜ® Û░ÇÙèÑÝò£ ý╣ÿÙúîÙ▓òýØÇ ÝÖòÙª¢ÙÉÿýû┤ ý×êýºÇ ýòèÙïñ.
ýñæýªØý▓£ýïØ ÝÖÿý×ÉýØÿ ý╗┤Ýô¿Ýä░ ýáäýé░ÝÖöÙï¿ý©Áý┤¼ýÿü ýåîÛ▓¼ý£╝Ùí£Ùèö Û©░Û┤ÇýºÇ Ù▓¢ýØÿ Ù╣äÝøä, Û│ÁÛ©░ ýáÇÙÑÿýÖÇ ÝÅÉýÜ®ýáü ýªØÛ░Ç Ùô▒ýØ┤ ý×êÙïñ. ýÁ£ÛÀ╝ýùÉÙèö ýáòÙƒëýáü ýØ┤Ù»©ýºÇ ÙÂäýäØ ÝöäÙí£ÛÀ©Ù׿ýØä ÝÖ£ýÜ®Ýòÿýù¼ Ýè╣ýáò ý£äý╣ÿýØÿ Û©░Û┤ÇýºÇ ÛÁ¼ýí░ýáü Ù│ÇÝÿòýØ┤ ÝÖÿÛ©░ý×ÑýòáÙÑ╝ ý┤êÙ×ÿÝòá Ù┐É ýòäÙïêÙØ╝ ý×äýâüýáüýØ© Ýè╣ýä▒Û│╝ÙÅä ýù░Û┤ÇÙÉÿýû┤ ý×êýû┤ ýØ┤Ù»©ýºÇ ýåîÛ▓¼ÙÅä Ýæ£ÝÿäÝÿòýØä ýÿêý©íÝòÿÙèö ÝòÿÙéÿýØÿ ýºÇÝæ£Û░Ç ÙÉá ýêÿ ý×êýØîýØä ýá£ýï£Ýò£ Ù░ö ý×êÙïñ[10]. ÛÀ©Ùƒ¼Ùéÿ ýØ╝ýâüýáüýØ© ýºäÙúî Ýÿäý×ÑýùÉýä£ ýñæýªØý▓£ýïØ ÝÖÿý×ÉÙÑ╝ ÙîÇýâüý£╝Ùí£ CT Û▓Çýé¼ÙÑ╝ Ýò┤ýò╝ ÝòÿÙèöýºÇýùÉ ÙîÇÝò┤ýä£Ùèö Ùà╝Ù×ÇýØÿ ýù¼ýºÇÛ░Ç ý×êÙïñ. ÙïñÙºî, ýºÇý╣¿ýä£ýùÉýä£Ùèö ý×äýâü ýªØýâüýØ┤ Ù╣äýáäÝÿòýáüýØ© Û▓¢ýÜ░ Û░ÉÙ│ä ýºêÝÖÿ Ù░Å ÙÅÖÙ░ÿ ýºêÝÖÿýØä ÝÖòýØ©ÝòÿÛ©░ ý£äÝòÿýù¼ ýï£ÝûëÝòá Û▓âýØä ÛÂîÛ│áÝòÿÛ│á ý×êÙïñ[4].
Û▓░ Ùíá
ýñæýªØý▓£ýïØýØÇ ýáäý▓┤ ý▓£ýïØ ÝÖÿý×ÉýØÿ 5% Ùé┤ýÖ©ýùÉ ÙÂêÛ│╝ÝòÿýºÇÙºî, ýØ┤ÙôñýØ┤ ýåîýÜöÝòÿÙèö ýé¼ÝÜîÛ▓¢ýá£ýáü Ù╣äýÜ®ýØÇ ýâüÙï╣ÝòÿÙ®░, Û░£ýØ©Û│╝ Û░Çýí▒ýØÿ ýéÂýØÿ ýºêýùÉÙÅä Ýü░ ýÿüÝûÑýØä Ù»©ý╣ÿÙèö ýºêÝÖÿý£╝Ùí£ ÙîÇÝæ£ýáüýØ© Ù»©ý®ýí▒ ýØÿÙúîýêÿýÜöýùÉ Ýò┤Ùï╣Ýò£Ùïñ. ÙïñýûæÝò£ ý×äýâü ýªØýâüýØä Ù│┤ýØ┤Ùèö ý▓£ýïØ ÝÖÿý×ÉÛÁ░ýùÉýä£ ýñæýªØý▓£ýïØ ÝÖÿý×ÉÙÑ╝ ýáüýáêÝ×ê ýäáÙ│äÝò┤Ùé┤Ùèö Û▓âýØÇ ýºäÙï¿Û│╝ ÙÅÖýï£ýùÉ ý╣ÿÙúîýØÿ ýï£ý×æýáÉýØ┤ ÙÉ£Ùïñ. ÛÀ©Ùƒ¼Ùéÿ ýñæýªØý▓£ýïØý£╝Ùí£ ýºäÙï¿ Ùé┤Ùª¼Û©░ ýáäýùÉ Û░ØÛ┤ÇýáüýØ© Û▓Çýé¼ÙÑ╝ ÝåÁÝò┤ ý▓£ýïØ ýºäÙï¿ýØä Ùïñýï£ Ýò£ Ù▓ê ÝÖòýØ©ÝòÿÛ│á ý▓£ýïØý£╝Ùí£ ýÿñýØ©ÙÉá ýêÿ ý×êÙèö Û░ÉÙ│ä ýºêÝÖÿýØä Ù░░ýá£Ýò┤ýò╝ Ýò£Ùïñ. ý▓ÿÙ░®ÙÉ£ ýò¢Ù¼╝ýùÉ ÙîÇÝò£ ýê£ýØæÙÅäýÖÇ ÝØíý×àÛ©░ ýé¼ýÜ®Ù▓ò, ÙÅÖÙ░ÿ ýºêÝÖÿýùÉ ÙîÇÝò£ ý╣ÿÙúîÛ░Ç ýáüýáêÝ×ê ýØ┤Ùú¿ýû┤ýºÇÛ│á ý×êÙèöýºÇÙÅä Ýò¿Û╗ÿ Û▓ÇÝåáÝò┤ýò╝ Ýò£Ùïñ. ýñæýªØý▓£ýïØý£╝Ùí£ ýºäÙï¿ýØ┤ ÙÉÿÙ®┤ Ýæ£ÝÿäÝÿòýØä ý░¥ýòäÙé┤Û©░ ý£äÝò£ Ùà©ÙáÑýØ┤ ÝòäýÜöÝòÿýºÇÙºî, Ýæ£ÝÿäÝÿòýØä Ù░öÝâòý£╝Ùí£ Ýò£ ý╣ÿÙúîýùÉÙèö ýòäýºü ýá£Ýò£ýáÉýØ┤ ÙºÄÙïñ. ýñæýªØý▓£ýïØýØÿ ÙïñýûæÝò£ Ýæ£ÝÿäÝÿòýùÉ Ùé┤ý×¼ÙÉ£ Û©░ýáä Ù░Å ý╣ÿÙúîýùÉ ÙîÇÝò£ ýÂöÛ░ÇýáüýØ© ýù░ÛÁ¼ÙÑ╝ ÝåÁÝò┤ ÝûÑÝøä ýñæýªØý▓£ýïØ ÝÖÿý×ÉÙôñýùÉÛ▓î Ù│┤Ùïñ ÝÜ¿Û│╝ýáüýØ© Û░£ýØ©Ù│ä Ùº×ýÂñ ý╣ÿÙúîÙÑ╝ ýá£ýï£Ýòá ýêÿ ý×êýØä Û▓âý£╝Ùí£ Û©░ÙîÇÝò£Ùïñ.



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print






