м„ң лЎ
мӢӯмқҙм§ҖмһҘкІҢмӢӨмқҖ 1710л…„м—җ Chomelмқҙ мІҳмқҢ ліҙкі н•ҳмҳҖкі [1] 1762л…„м—җ Morgagniм—җ мқҳн•ҙ м •лҰҪлҗҳм—ҲлӢӨ. мӢӯмқҙм§ҖмһҘмқҖ мҶҢнҷ”кё°кҙҖмӨ‘м—җм„ң лҢҖмһҘм—җ мқҙм–ҙ 2лІҲм§ёлЎң кІҢмӢӨмқҙ нҳёл°ңн•ҳлҠ” л¶Җмң„лЎң мҶҢмһҘ кІҢмӢӨмқҳ 80%лҘј м°Ём§Җн•ҳл©° кіөмһҘ, нҡҢмһҘ, мң„к°Җ к·ё л’ӨлҘј л”°лҘёлӢӨ[2]. мӢӯмқҙм§ҖмһҘмқҳ кІҪмҡ° 85-90%к°Җ м ң 2л¶Җм—җм„ң л°ңмғқн•ҳл©° 30%лҠ” лӢӨл°ңм„ұмқҙлӢӨ. мҶҢнҷ”кё°кҙҖкІҢмӢӨмқҖ лҢҖл¶Җ분 л¬ҙмҰқмғҒмқҙм§Җл§Ң 5% лҜёл§Ңм—җм„ң 비нҠ№мқҙм Ғмқё ліөл¶ҖмҰқмғҒмқ„ лӮҳнғҖлӮҙлҠ”лҚ° мҶҢмһҘкІҢмӢӨмқҳ 15%м—җм„ң м¶ңнҳҲ, мІңкіө, кІҢмӢӨм—ј, мң„м„қ л“ұмқҳ н•©лі‘мҰқмқҙ л°ңмғқн• мҲҳ мһҲмңјл©°[3] л“ңл¬јкІҢ м·ҢмһҘмЈјмң„ лӮӯм„ұмў…м–‘мңјлЎң мҳӨмқёлҗҳлҠ” кІҪмҡ°лҸ„ мһҲлӢӨ[4,5]. м Җмһҗл“ӨмқҖ м·ҢмһҘмЈјмң„лҶҚм–‘мңјлЎң мҳӨмқёлҗң мӢӯмқҙм§ҖмһҘкІҢмӢӨ мҰқлЎҖлҘј кІҪн—ҳн•ҳм—¬ л¬ён—Ңкі м°°кіј н•Ёк»ҳ мқҙлҘј ліҙкі н•ҳкі мһҗ н•ңлӢӨ.
мҰқ лЎҖ
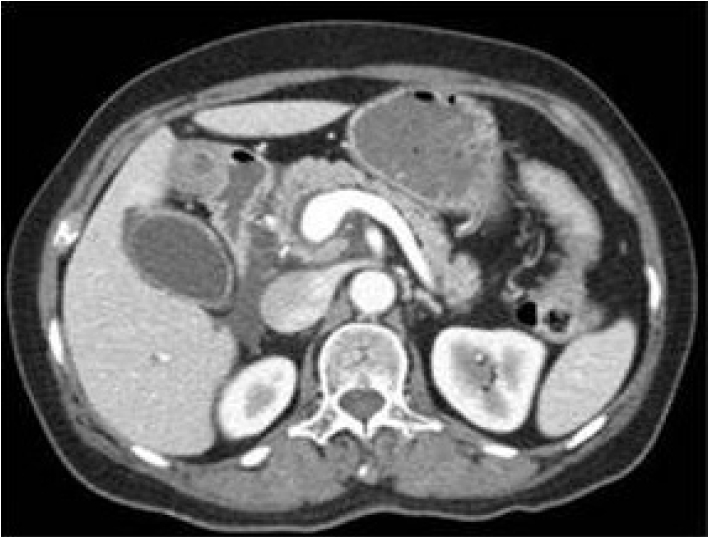
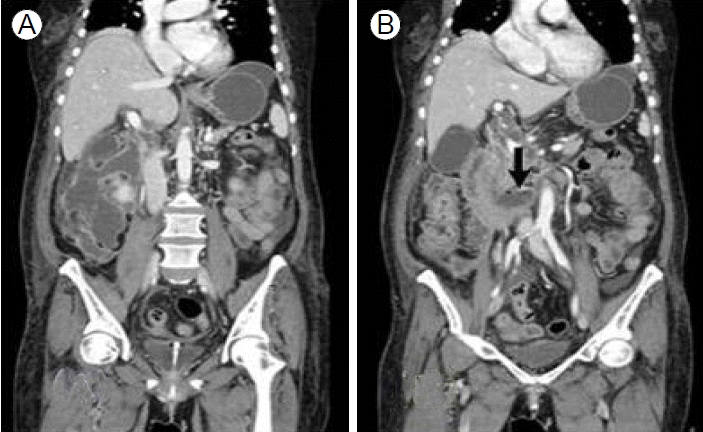
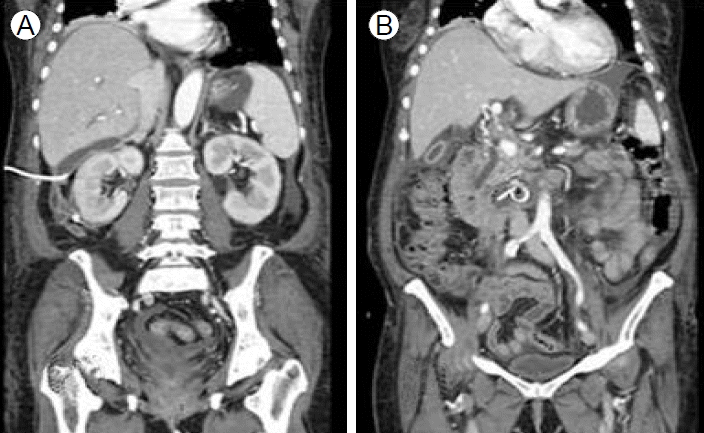
65м„ё м—¬мһҗк°Җ лӮҙмӣҗ 1мӢңк°„ м „ м җмӢ¬мӢқмӮ¬ мӨ‘м—җ л°ңмғқн•ң ліөнҶөмқ„ мЈјмҶҢлЎң лӮҙмӣҗн•ҳмҳҖлӢӨ. ліөнҶөмқҖ мҳӨмӢ¬, кө¬нҶ лҘј лҸҷл°ҳн•ҳл©° мҘҗм–ҙм§ңлҠ” л“Ҝн–Ҳкі мғҒліөл¶Җ, нҠ№нһҲ лӘ…м№ҳл¶Җмң„м—җ мӢ¬н–ҲмңјлӮҳ л°©мӮ¬нҶөмқҖ м—Ҷм—Ҳкі мғҒмІҙлҘј кө¬л¶ҖлҰ¬л©ҙ мҷ„нҷ”лҗҳм—ҲлӢӨ. кіјкұ°л Ҙм—җм„ң 15л…„ м „ мһҗк¶Ғк·јмў…мҲҳмҲ мқ„ л°ӣм•ҳкі 10л…„ м „ кі нҳҲм•• 진лӢЁ нӣ„ м•Ҫл¬јліөмҡ© мӨ‘мқҙм—ҲлӢӨ. лӮҙмӣҗ лӢ№мӢң нҷңл Ҙ징нӣ„лҠ” нҳҲм•• 146/63 mmHg, л§Ҙл°• 56нҡҢ/분, нҳёнқЎ 16нҡҢ/분, мІҙмҳЁ 36в„ғмҳҖлӢӨ. мӢ мІҙ кІҖмӮ¬м—җм„ң мқҳмӢқмқҖ лӘ…лЈҢн•ҳмҳҖмңјлӮҳ кёүм„ұ лі‘мғүмқ„ ліҙмҳҖкі мһҘмқҢмқҖ к°җмҶҢлҗҳкі лӘ…м№ҳл¶Җмң„м—җ м••нҶөмқҙ мһҲм—Ҳм§Җл§Ң л°ҳл°ңнҶөмқҖ м—Ҷм—ҲлӢӨ. л§җмҙҲнҳҲм•ЎкІҖмӮ¬м—җм„ң л°ұнҳҲкө¬ 10,710/mm3, нҳҲмғүмҶҢ 13 g/dL, нҳҲмҶҢнҢҗ 218,000/mm3мҳҖкі , м „н•ҙм§ҲкІҖмӮ¬м—җм„ң Na/K/ClмқҖ 41/4.2 /106 mEq/LмҳҖмңјл©° нҳҲмӨ‘мҡ”мҶҢм§ҲмҶҢ/нҒ¬л Ҳм•„нӢ°лӢҢмқҖ 22/0.76 mg/dLмқҙм—ҲлӢӨ. к°„кё°лҠҘ кІҖмӮ¬м—җм„ң AST/ALT: 33/19 U/L, мҙқ лӢЁл°ұ 7.0 g/dL, м•Ңл¶ҖлҜј 4.3 g/dL, мҙқ л№ҢлҰ¬лЈЁл№Ҳ 0.3 mg/dL, м•„л°Җлқјм•„м ң 2,509 U/L, лҰ¬нҢҢм•„м ң 910 U/L, C-л°ҳмқ‘м„ұлӢЁл°ұ 7.4 mg/dLмҳҖлӢӨ. нҠёлҰ¬кёҖлҰ¬м„ёлқјмқҙл“ң 37 mg/dL, м№јмҠҳ 8.5 mg/dLмңјлЎң мёЎм •лҗҳм—ҲлӢӨ. лӮҙмӣҗ мӢң мӢңн–үн•ң ліөл¶Җм „мӮ°нҷ”лӢЁмёөмҙ¬мҳҒ кІҖмӮ¬м—җм„ң м·ҢмһҘ л‘җл¶ҖмҷҖ кІҪл¶Җм—җ л¶Җмў…мқҙ ліҙмҳҖкі м·ҢмһҘмЈјмң„м—җ м•ЎмІҙм ҖлҘҳк°Җ кҙҖм°°лҗҳм—ҲлӢӨ(Fig. 1). мһ…мӣҗ 2мқјм§ё нҷҳмһҗлҠ” 충분н•ң мҲҳм•Ўм№ҳлЈҢлҘј нҸ¬н•Ён•ң ліҙмЎҙм Ғм№ҳлЈҢм—җлҸ„ л¶Ҳкө¬н•ҳкі кёүм„ұмӢ л¶Җм „мқҙ л°ңмғқн•ҳм—¬ мӨ‘нҷҳмһҗмӢӨм—җм„ң м§ҖмҶҚм ҒмӢ лҢҖмІҙмҡ”лІ• л°Ҹ 집мӨ‘м№ҳлЈҢлҘј л°ӣм•ҳлӢӨ. л°ңм—ҙмқҙ м§ҖмҶҚлҗҳм–ҙ н•©лі‘мҰқ л°ңмғқм—¬л¶ҖлҘј нҷ•мқён•ҳкё° мң„н•ҙ мһ…мӣҗ 17мқјм§ё мӢңн–үн•ң ліөл¶Җм „мӮ°нҷ”лӢЁмёөмҙ¬мҳҒ кІҖмӮ¬м—җм„ң лӢӨл°ңм„ұм·ҢмһҘмЈјмң„лҶҚм–‘мқ„ нҷ•мқён•ҳмҳҖмңјл©°(Fig. 2), кІҪн”јм ҒлҶҚм–‘л°°м•ЎмҲ мқ„ мҡ°мёЎмӢ мһҘмЈјмң„лҶҚм–‘кіј м·ҢмһҘмЈјмң„лҶҚм–‘м—җ лҢҖн•ҙ мӢңн–үн•ҳмҳҖлӢӨ(Fig. 3). мқҙнӣ„ мІҙмҳЁмқҙ м •мғҒнҷ”лҗҳм—Ҳкі м¶”м Ғліөл¶Җм „мӮ°нҷ”лӢЁмёөмҙ¬мҳҒ кІҖмӮ¬м—җм„ң мҡ°мёЎмӢ мһҘмЈјмң„лҶҚм–‘мқҖ нҒ¬кё°к°Җ к°җмҶҢн•ҳм—¬ л°°м•ЎкҙҖмқ„ м ңкұ°н•ҳмҳҖкі кө¬л¶ҖмЈјмң„лҶҚм–‘мқҖ нҒ¬кё°ліҖнҷ”лҠ” м—Ҷм—ҲмңјлӮҳ л°°м•ЎкҙҖм—җм„ң лҢҖліҖмқҙ лӮҳмҷҖл°°м•ЎкҙҖмқ„ м ңкұ°н•ҳмҳҖлӢӨ. нҷҳмһҗмғҒнғңлҠ” м§ҖмҶҚм ҒмңјлЎң м•Ҳм •м Ғмқҙм—Ҳмңјл©° мҲҳмқјк°„ кёҲмӢқмқ„ мң м§Җ нӣ„ кІҪкө¬м„ӯм·ЁлҘј лӢӨмӢң мӢңмһ‘н•ҳмҳҖкі мқҙм–ҙ мӢңн–үн•ң ліөл¶Җм „мӮ°нҷ”лӢЁмёөмҙ¬мҳҒ 추м Ғ кІҖмӮ¬м—җм„ң лҢҖл¶Җ분мқҳ лҶҚм–‘мқҖ нҒ¬кё°к°Җ лҚ”мҡұ мӨ„м—ҲмңјлӮҳ кө¬л¶ҖмЈјмң„лҶҚм–‘мқҖ мҳӨнһҲл Ө нҒ¬кё°к°Җ м»Ө진 кІғмқ„ нҷ•мқён•ҳмҳҖлӢӨ(Fig. 4). мһ„мғҒм–‘мғҒкіј л§һм§Җ м•ҠмқҖ кө¬л¶ҖмЈјмң„лҶҚм–‘мқҳ нҒ¬кё°ліҖнҷ”лҘј ліј л•Ң мӢӯмқҙм§ҖмһҘ кІҢмӢӨ л“ұ лӢӨлҘё м§Ҳнҷҳмқ„ к°җлі„н•ҳкё° мң„н•ҙ лҢҖмһҘлӮҙмӢңкІҪмқ„ мқҙмҡ©н•ҳм—¬ мӢӯмқҙм§ҖмһҘ м ң 3л¶Җк№Ңм§Җ кҙҖм°°н•ҳкі (Fig. 5A) мӢӯмқҙм§ҖмһҘмЎ°мҳҒмҲ мқ„ мӢңн–үн•ҳм—¬(Fig. 5B) кө¬л¶ҖмЈјмң„лҶҚм–‘мңјлЎң мқҳмӢ¬н•ҳмҳҖлҚҳ лі‘ліҖмқҙ мӢӯмқҙм§ҖмһҘмқҳ м ң 3л¶Җм—җ мң„м№ҳн•ң мӢӯмқҙм§ҖмһҘ кІҢмӢӨмһ„мқ„ нҷ•мқён•ҳмҳҖкі мң л‘җмЈјмң„м—җ кІҢмӢӨмқҙ н•ң к°ң лҚ” мһҲм—ҲлӢӨ. мқҙнӣ„ нҷҳмһҗлҠ” нҮҙмӣҗн•ҳмҳҖмңјл©° нҳ„мһ¬ л¬ҙмҰқмғҒмңјлЎң 6к°ңмӣ”м§ё 추м ҒкҙҖм°° мӨ‘мқҙлӢӨ.
кі м°°
нҸүк· мҲҳлӘ…мқҳ мҰқк°Җм—җ л”°лҘё мӮ¬нҡҢмқҳ кі л №нҷ”мҷҖ кұҙк°•кІҖ진мқҳ мҰқлҢҖм—җ л”°лқј мҶҢнҷ”кё°кҙҖ кІҢмӢӨмқҳ мң лі‘лҘ л°Ҹ л°ңкІ¬мқҙ м җм°Ё мҰқк°Җн•ҳкі мһҲлҠ” 추세мқҙлӢӨ. лҢҖл¶Җ분мқҳ кІҢмӢӨмқҖ л¬ҙмҰқмғҒмңјлЎң мҡ°м—°нһҲ л°ңкІ¬лҗңлӢӨ. мӢӯмқҙм§ҖмһҘкІҢмӢӨмқҖ 10% лҜёл§Ңм—җм„ң мҰқмғҒмқ„ лӮҳнғҖлӮҙл©° к°ҖмһҘ нқ”н•ң мҰқмғҒмқҖ 비нҠ№мқҙм Ғмқё ліөнҶөмқҙлӢӨ. ліөнҶөмқҖ мЈјлЎң мҡ°мғҒліөл¶Җм—җ лӮҳнғҖлӮҳл©° кІҢмӢӨм—җ мқҳн•ң мң„л°°м¶ңм§Җм—°, кё°кі„м Ғмқё нҸҗмҮ„, лӢҙлҸ„мҷҖ м·ҢкҙҖм••л°•м—җ мқҳн•ң м••л ҘмҰқк°Җ л“ұм—җ мқҳн•ң кІғмңјлЎң мғқк°Ғлҗҳл©°[2] мӢқмӮ¬мӢң мқҢмӢқл¬ј л“ұм—җ мқҳн•ҙ кІҢмӢӨмқҙ нҷ•мһҘлҗҳл©ҙм„ң мҰқмғҒмқҙ м•…нҷ”лҗҳкі кіөліөмӢңлӮҳ кө¬нҶ нӣ„ нҳём „лҗҳлҠ” м–‘мғҒмқ„ лӮҳнғҖлӮёлӢӨ. к·ё мҷём—җлҸ„ м—ӯлҘҳм„ұмӢқлҸ„м—ј, мҶҢнҷ”м„ұк¶Өм–‘, мӢқмӮ¬м—җ лҢҖн•ң кұ°л¶Җк°җмңјлЎң мІҙмӨ‘к°җмҶҢ л“ұмқҳ мҰқмғҒмқ„ нҳёмҶҢн• мҲҳ мһҲмңјл©° мӢ мІҙ кІҖмӮ¬м—җм„ң мғҒліөл¶Җм••нҶөмқҙлӮҳ мғҒліөл¶Җ лҳҗлҠ” л°°кјҪмЈјмң„м—җм„ң мў…кҙҙлЎң мҙүм§Җлҗ мҲҳ мһҲлӢӨ. мӢӯмқҙм§ҖмһҘкІҢмӢӨмқҖ нҳ•нғңм—җ л”°лқј кҙҖк°•лӮҙ лҳҗлҠ” кҙҖк°•мҷё мӢӯмқҙм§ҖмһҘкІҢмӢӨлЎң лӮҳлҲ„м–ҙм§Җл©° м „мһҗлҠ” мӢӯмқҙм§ҖмһҘлӮҙлЎң лҸҢм¶ңлҗҳм–ҙ мһҲлҠ” нҳ•нғңлЎң мӨ‘мӢ¬л¶Җм—җ м¶ңкө¬лҘј ліҙмқҙл©° л“ңл¬јкІҢ мӢӯмқҙм§ҖмһҘнҸҗмҮ„лӮҳ лӢҙлҸ„ л°Ҹ м·ҢмһҘкҙҖмқ„ м••л°•н•ҳм—¬ мҰқмғҒмқ„ мң л°ңн•ҳлҠ”лҚ° м„ мІңм Ғмқҙл©° л№ҲлҸ„к°Җ лӮ®м•„ 1985л…„ мқҙнӣ„ 100мҳҲк°Җ ліҙкі лҗҳм—Ҳмңјл©° мқҙ мӨ‘ 17к°ңмқҳ мҰқлЎҖлҠ” кёүм„ұм·ҢмһҘм—јкіј м—°кҙҖмқҙ мһҲм—ҲлӢӨ[6]. мЈјлЎң 30-50лҢҖм—җ л°ңкІ¬лҗҳл©° мӣҗмқёмқҖ лӘ…нҷ•н•ҳм§Җ м•ҠмңјлӮҳ л°ңмғқн•ҷм Ғ кІ°н•Ём—җ мқҳн•ң кІғмңјлЎң мғқк°Ғлҗҳл©°[7] 40%м—җм„ң лӢӨмҡҙмҰқнӣ„кө°, ліөл¶ҖлӮҙмһҘм—ӯмң„мҰқ, м·ҢмһҘ, лӢҙлҸ„, 비лҮЁкё°кі„мқҳ мқҙмғҒкіј лҸҷл°ҳлҗңлӢӨ[3,7]. кҙҖк°•мҷё мӢӯмқҙм§ҖмһҘкІҢмӢӨмқҖ лӮҳмқҙк°Җ л“Өл©ҙм„ң мһҘмқҳ нҸүнҷңк·јмқҙ м•Ҫнҷ”лҗҳкі мӢӯмқҙм§ҖмһҘлӮҙмқҳ м••л Ҙмқҙ мҰқк°Җн•ҳм—¬ нӣ„мІңм ҒмңјлЎң л°ңмғқн•ңлӢӨ. мқјл°ҳм ҒмңјлЎң мӢӯмқҙм§ҖмһҘмң л‘җл¶Җмқҳ 2-3 cm мқҙлӮҙм—җ мһҲмңјл©ҙ juxtaampullary diverticulum (JAD)лЎң м •мқҳн•ҳл©° мқҙлҠ” мӢӯмқҙм§ҖмһҘкІҢмӢӨмқҳ 70% м •лҸ„лҘј м°Ём§Җн•ңлӢӨ. н•©лі‘мҰқмңјлЎң кІҢмӢӨм—ј, м¶ңнҳҲ, мң„м„қ, мІңкіө л“ұмқҙ мһҲмңјл©° мқҙм „мқҳ л§ҺмқҖ м—°кө¬м—җм„ң лӢҙм„қ л°Ҹ лӢҙлҸ„м—ј, м·ҢмһҘм—јмқҳ мӣҗмқёмңјлЎң м•Ңл ӨмЎҢлӢӨ[8,9]. ліөл¶Җм „мӮ°нҷ”лӢЁмёөмҙ¬мҳҒ кІҖмӮ¬лҠ” мӢӯмқҙм§ҖмһҘкІҢмӢӨ 진лӢЁм—җ 94.4%мқҳ лҜјк°җлҸ„лҘј к°Җм§Җл©° н•©лі‘мҰқмқ„ л°ңкІ¬н•ҳлҠ” лҚ° лҸ„мӣҖмқҙ лҗңлӢӨ[10]. мӢӯмқҙм§ҖмһҘкІҢмӢӨм—җ кіөкё°л§Ң мһҲлҠ” кІҪмҡ°лӮҳ мң„м•Ў л“ұмқҳ м•ЎмІҙмҷҖ кіөкё°к°Җ к°ҷмқҙ мһҲлҠ” кІҪмҡ°м—җлҠ” м „мӮ°нҷ”лӢЁмёөмҙ¬мҳҒ кІҖмӮ¬лӮҳ мһҗкё°кіөлӘ…мҳҒмғҒ кІҖмӮ¬лІ•мңјлЎң мүҪкІҢ 진лӢЁн• мҲҳ мһҲм§Җл§Ң лӢЁм§Җ м•ЎмІҙл§Ңмқҙ кІҢмӢӨмқ„ мұ„мҡ°кі мһҲлҠ” кІҪмҡ°лҠ” м·ҢмһҘл‘җл¶Җмқҳ лӮӯм„ұмў…м–‘кіј нҳјлҸҷлҗ мҲҳ мһҲмңјл©° м·ҢмһҘмў…м–‘, лҰјн”„м Ҳм „мқҙ, м·ҢмһҘлҶҚм–‘, м·ҢмһҘк°Җм„ұлӮӯмў…кіјмқҳ к°җлі„мқҙ н•„мҡ”н•ҳлӢӨ. мӢӨм ң мӢӯмқҙм§ҖмһҘкІҢмӢӨмқҙ м·ҢмһҘлӮӯм„ұмў…м–‘мңјлЎң мҳӨмқёлҗҳм–ҙ мҲҳмҲ м Ғ м№ҳлЈҢлҘј мӢңн–үн•ң мҰқлЎҖк°Җ ліҙкі лҗң л°” мһҲлӢӨ[4,5]. к°җлі„мқҙ м–ҙл Өмҡё кІҪмҡ° л°”лҘЁмЎ°мҳҒмҲ мқҙлӮҳ мғҒл¶Җмң„мһҘкҙҖлӮҙмӢңкІҪ кІҖмӮ¬ л“ұмқҙ лҸ„мӣҖмқ„ мӨ„ мҲҳ мһҲлӢӨ. ліё мҰқлЎҖлҠ” мқҢмЈјл Ҙ л“ұ нҠ№лі„н•ң мң„н—ҳмқёмһҗк°Җ м—ҶлҠ” кёүм„ұм·ҢмһҘм—ј нҷҳмһҗм—җм„ң лӮҙмӣҗ лӢ№мӢң нҳҲм•Ў кІҖмӮ¬ л°Ҹ ліөл¶Җм „мӮ°нҷ”лӢЁмёөмҙ¬мҳҒ кІҖмӮ¬ мҶҢкІ¬мңјлЎң мң л‘җл¶ҖмЈјмң„ кІҢмӢӨмқҙ кёүм„ұм·ҢмһҘм—јмқҳ мӣҗмқёмқј к°ҖлҠҘм„ұмқҙ мһҲмңјл©° н•©лі‘мҰқмңјлЎң лӢӨл°ңм„ұ м·ҢмһҘмЈјмң„лҶҚм–‘мқҙ л°ңмғқн•ҳм—¬ кІҪн”јм Ғл°°м•ЎмҲ мқ„ мӢңн–үн•ҳмҳҖлӢӨ. л°°м•ЎмҲ нӣ„ мһ„мғҒкІҪкіјмҷҖ л§һм§Җ м•ҠкІҢ м·ҢмһҘкө¬л¶ҖмЈјмң„лҶҚм–‘мқҳ нҒ¬кё°к°Җ кі„мҶҚ мҰқк°Җлҗҳм–ҙ 추к°Җм Ғмқё кІҖмӮ¬лҘј нҶөн•ҙ мӢӯмқҙм§ҖмһҘ м ң3л¶Җ кІҢмӢӨлЎң нҷ•мқёлҗң мҳҲмқҙлӢӨ. м·ҢмһҘкө¬л¶ҖмЈјмң„ лҶҚм–‘м—җ лҢҖн•ң л°°м•ЎкҙҖ м ңкұ° нӣ„ лҶҚм–‘мқҳ нҒ¬кё°к°Җ мһ„мғҒм–‘мғҒкіј лӢ¬лҰ¬ м»Ө진 кІғмқҖ мқҙ лі‘ліҖмқҙ лҶҚм–‘мқҙ м•„лӢҢ мӢӯмқҙм§ҖмһҘкІҢмӢӨмқҙм—Ҳкё° л•Ңл¬ёмқҙл©° кІҢмӢӨмқҳ кІҪмҡ° мӢқмӮ¬мҷҖ кҙҖл Ён•ҳм—¬ нҒ¬кё°к°Җ ліҖнҷ”лҗ мҲҳ мһҲлӢӨ. ліё мҰқлЎҖмқҳ кІҪмҡ° л°°м•ЎкҙҖ м ңкұ° мҲҳмқј нӣ„л¶Җн„° кІҪкө¬м„ӯм·ЁлҘј мӢңмһ‘н•ҳмҳҖмңјл©° мӨ‘мҰқм·ҢмһҘм—јм—җ мқҳн•ң мһҘкҙҖмҡҙлҸҷ к°җмҶҢк°Җ мқҢмӢқл¬јмқҳ кІҢмӢӨлӮҙ м ҖлҘҳлҘј мЎ°мһҘн•ҳм—¬ ліөл¶Җм „мӮ°нҷ”лӢЁмёөмҙ¬мҳҒ кІҖмӮ¬м—җм„ң нҒ¬кё°к°Җ мҰқк°Җлҗң кІғмңјлЎң ліҙмқёлӢӨ. мІҳмқҢ лӮҙмӣҗ лӢ№мӢң кө¬нҶ лЎң мқён•ҙ кІҢмӢӨмқҳ нҒ¬кё°к°Җ к°җмҶҢн•ҳм—¬ ліөл¶Җм „мӮ°нҷ”лӢЁмёөмҙ¬мҳҒ кІҖмӮ¬м—җм„ң кІҢмӢӨмқҳ мЎҙмһ¬лҘј нҷ•мқён• мҲҳ м—Ҷм—Ҳмңјл©° мқҙнӣ„ мӢңн–үн•ң ліөл¶Җм „мӮ°нҷ”лӢЁмёөмҙ¬мҳҒ кІҖмӮ¬м—җм„ң кіөкё°мқҢмҳҒмқ„ нҸ¬н•Ён•ң м•ЎмІҙм ҖлҘҳмҶҢкІ¬мқҙ кҙҖм°°лҗҳм—Ҳм§Җл§Ң м·ҢмһҘмЈјмң„м—җ лӢӨл°ңм„ұлҶҚм–‘мқҙ л°ңмғқн•ң мғҒнғңлЎң кІҢмӢӨкіјмқҳ кө¬л¶„мқҙ м–ҙл Өмӣ лӢӨ. н–Ҙнӣ„ мһ„мғҒкІҪкіјмҷҖ л§һм§Җ м•ҠмқҖ м·ҢмһҘмЈјмң„лҶҚм–‘мқҙ м·ҢмһҘкө¬л¶Җм—җм„ң мқҳмӢ¬лҗ л•Ң мӢӯмқҙм§ҖмһҘкІҢмӢӨмқ„ к°җлі„ м§Ҳнҷҳм—җ нҸ¬н•Ён•ҙм•ј н•ңлӢӨ.





 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print






