 |
 |
| Korean J Med > Volume 84(2); 2013 > Article |
|
요약
목적:
많은 역학 연구에서 낮은 HDL 콜레스테롤 농도가 관상동맥 질환의 위험을 높임이 보고되었으나, HDL 콜레스테롤이 직접적으로 관상동맥 질환 위험을 낮추는 역할을 하는지에 대해서는 아직 밝혀지지 않았다. 본 연구에서는 저 HDL 콜레스테롤혈증이 독립적으로 관상동맥 질환 발생을 높이는지를 전향적인 대규모 코호트에서 알아보고자 하였다.
방법:
안성, 안산 코호트는 한국인에서 만성 질환의 역학연구를 위해 수립된, 대규모의 지역기반 전향적 코호트로서, 2000-2001년에 기초조사를 시작하였고 2년마다 추적 조사를 시행하였다. 본 연구는 3기까지의 총 4년의 조사 결과를 대상으로 분석을 시행하였다. HDL 콜레스테롤의 역할에 대한 교란변수를 제거하기 위해 기초 조사 당시 당뇨병이 있거나, 이전 관상동맥 질환 병력이 있는 대상자는 연구에서 제외하였다.
결과:
총 8,438명의 연구 대상자의 0.8%에서 4년간의 추적관찰 기간 동안 관상동맥 질환이 발생하였다. 관상동맥 질환이 발생한 경우는 그렇지 않은 대상자에 비해 나이가 많고(p< 0.001), 체질량지수가 높았으며(p= 0.003) 고혈압(p= 0.005) 및 고중성지방혈증(p= 0.045) 유병률이 높았다. Cox 회귀분석 결과 고중성지방혈증은 유의하게 추적관찰 기간 동안의 관상동맥 질환 위험도를 높였다(hazard ratio, 1.822;95% confidence interval, 1.029-3.225). 기저 HDL 콜레스테롤 농도는 기저 중성지방 혈중 농도와 유의한 상관관계에 있었으나(r = (남자) 0.404, (여자) 0.460; p< 0.001), 향후의 관상동맥 질환 위험도에 영향을 주지 못했다.
Abstract
Background/Aims:
We investigated the effect of an isolated low high-density lipoprotein (HDL) cholesterol level on the risk ofcoronary artery disease (CAD) in a prospective cohort.
Methods:
The Ansung-Ansan cohort was established for inclusion in a prospective, large-scale, community-based epidemiologicstudy to investigate chronic diseases in Korea. The data from a baseline survey performed from 2000 to 2001 and two subsequentprospective biennial surveys were analyzed. We included subjects without diabetes mellitus or a history of CAD at the baseline.
Results:
Among 8,438 total subjects, 0.8% reported newly developed CAD events during 4 years of follow-up. The subjects whoexperienced CAD events were significantly older (p< 0.001), had a higher body mass index (p= 0.003), and had a higherprevalence of hypertension (p= 0.005) and hypertriglyceridemia (p= 0.045) at the baseline. However, there was no significantdifference in the baseline HDL cholesterol level between subjects with or without CAD events. Furthermore, although the baselinetriglyceride level was significantly correlated with the baseline HDL cholesterol level (r = -0.404 in men and -0.460 in women; p<0.001 in both), and Cox regression analysis showed that hypertriglyceridemia at the baseline was significantly associated with anincreased hazard ratio for CAD events (hazard ratio, 1.822; 95% confidence interval, 1.029-3.225), low HDL cholesterolemia wasnot associated with a risk of CAD events.
낮은 혈중 고밀도지단백(high-density lipoprotein, HDL) 콜레스테롤 농도는 이전의 많은 역학 연구에서 심혈관 질환의 위험인자임이 보고되었고[1,2] 최근 302,430명을 대상으로 한 대규모 메타분석에서도 HDL 콜레스테롤은 심혈관 질환의 독립적인 위험인자로 밝혀졌다[3]. 그러나 HDL 콜레스테롤이 심혈관 질환에 영향을 어떻게 미칠 수 있는지 정확한 기전이 아직 밝혀지지 않았고[4,5], HDL 콜레스테롤이 성별[6], 흡연[7], 복부 비만[8], 당뇨병[9] 등 여러 심혈관 질환의 위험인자와 밀접한 관계가 있음이 알려지면서, 낮은 HDL 콜레스테롤 농도가 심혈관 질환을 직접적으로 높이는 것인지는 아직 논란 중에 있다. 특히 HDL 콜레스테롤은 중성지방과 밀접한 관련이 있는데, 혈중 중성지방이 상승하게 되면, 콜레스테롤 에스터 전이 단백(cholesteryl ester transfer protein, CETP)에 의한 apoA-I과 apoB 지단백 사이 콜레스테롤 에스터와 중성지방의 교환이 많아 져서 결국 LDL 콜레스테롤은 상승하고 HDL 콜레스테롤은 감소하게 된다[10]. 한 역학 연구에서는 저 HDL 콜레스테롤혈증이 있는 사람들의 50% 이상에서 고중성지방혈증을 함께 가지고 있다고 보고하였다[11].
우리나라의 2001-2007년 국민건강영양조사 결과를 분석해 보면, 비슷한 시기의 미국의 국민건강영양조사 결과에 비해 저 HDL 콜레스테롤혈증을 가진 사람이 많다[12]. 따라서 우리나라에서 저 HDL 콜레스테롤혈증이 심혈관 질환에 미치는 영향을 파악하는 것은 더욱 중요하다고 하겠다.
본 연구에서는 대규모 지역 기반 전향적 코호트인 안성, 안산 코호트에서 HDL 콜레스테롤이 관상동맥 질환에 미치는 영향을 분석하고, 중성지방의 영향을 보정함으로써 HDL 콜레스테롤의 독립적인 영향을 알아보고자 하였다.
안성, 안산 코호트는 각각 우리나라의 농촌과 도시를 대표하는 코호트로서 우리나라의 만성 질환에 대한 전향적 지역 기반 역학 연구를 위해 수립되었다[13,14]. 연구에 참여하기 전 적어도 6개월간 연구 지역에 거주한 연령 40-69세 성인을 대상으로 하였고, 연령, 성별, 거주지로 층화하여 표본추출을 시행하였다. 안성에서는 7,192명의 연구 참여 가능 성인 중 5,018명이 참여했고(응답률 70%) 안산은 15,580명의 연구 참여 가능 성인 중 5,020명(32.4%)이 참여했다. 기초 조사는 2000-2001년에 시행되었고 2년마다 추적 조사를 시행하고 있는데, 본 연구는 3기까지의 총 4년간의 조사 결과를 대상으로 하여 분석하였다.
안성, 안산 코호트 대상자인 연령 40-69세의 각 지역 거주자를 본 연구의 대상으로 하였다. 단, 기초 조사에서 당뇨병이 있는 경우는 분석에서 제외하였다. 당뇨병은 낮은 HDL 콜레스테롤 농도와 연관이 있음이 잘 알려져 있고[9], 당뇨병 자체가 관상동맥 질환의 독립적인 위험인자이기 때문에 HDL 콜레스테롤이 관상동맥 질환에 미치는 영향을 분석하는 데 교란 변수로 작용할 수 있기 때문이다. 당뇨병은 기초 조사 당시 인슐린을 포함하여 혈당 조절을 위한 투약을 하고 있거나, 혈액 검사에서 HbA1c ≥ 6.5% 혹은 8시간 공복 혈장 포도당 농도 ≥ 126 mg/dL 이상인 경우로 정의하였다.
고혈압은 수축기혈압 ≥ 140 mmHg, 이완기혈압 ≥ 90 mmHg이거나 항고혈압 약제를 복용하는 경우로 정의하였고, 조절되지 않는 고혈압은 투약 여부와 관계 없이, 수축기혈압 ≥ 140 mmHg, 이완기혈압 ≥ 90 mmHg인 경우로 하였다. 고지혈증은 National Cholesterol Education Program (NCEP) 기준에 따라[15] 12시간 이상 공복을 유지한 후 측정한 중성지방이 ≥ 150 mg/dL 혹은 LDL 콜레스테롤 ≥ 160 mg/dL이거나 지질 강하제를 복용하고 있는 경우로 정의하였다. 고중성지방혈증은 12시간 이상 공복 시 중성지방 ≥ 150 mg/dL으로 하였고, 저 HDL 콜레스테롤혈증은 HDL 콜레스테롤 농도가 남자에서 40 mg/dL, 여자에서 50 mg/dL 미만으로 정의하였다[15].
4년간 추적관찰 기간 동안의 관상동맥 질환은 2년마다 획득한 설문지를 바탕으로 하였다. 관상동맥 질환을 위해 투약을 하고 있거나, 재관류 시술을 받았거나, 관상동맥우회술을 받은 병력이 있다고 응답한 경우를 관상동맥 질환이 있다고 정의하였다. 관상동맥 질환의 가족력은 적어도 한 명 이상의 직계가족이 있는 경우 가족력이 있다고 하였다.
모든 데이터는 SPSS (SPSS Inc., Chicago, IL, USA)를 이용하여 분석하였다. 평균은 평균 ± 표준편차로 기술하였으며, 허리둘레, 중성지방 혈중 농도, HDL 콜레스테롤 농도, 체질량지수는 정규분포를 고려하여 로그치환을 하여 분석하였다. 추적관찰 기간 동안의 관상동맥 질환 발생 여부에 따른 임상적인 특징을 비교하기 위해, 연속변수의 경우는 연령 및 성별을 보정한 선형회귀분석을 통해 분석하였고, 범주형 변수의 경우는 이분형 로지스틱 회귀분석 및 일반선형모델(general linear model)을 이용하여 분석하였다. 연속 변수 사이의 연관 분석은 Pearson 양측검정을 이용하였고, 각 개인에서 4년 동안 HDL 콜레스테롤 혈중 농도의 변화는 대응표본 T 검정을 이용하여 분석하였다. 추적관찰 기간 동안 관상동맥 질환의 위험도에 대한 생존 분석은, 연령 및 성별을 보정한 Cox 회귀분석을 통해 위험도(hazard ratio, HR)를 계산하였다. p 값 0.05 미만을 통계적으로 유의하다고 판단하였다.
안성, 안산 코호트 10,038명 중 당뇨병 병력이 없는 총 8,550명(남자 4,010명, 여자 4,540명)이 분석에 포함되었다. 평균 연령은 52 ± 9세(안성 코호트: 55 ± 9세, 안산 코호트: 48 ± 8세), 평균 체질량지수는 23.4 ± 3.1 kg/m2였다. 안성 코호트는 2년 후 91.5%, 4년 후 79.8%의 대상자가 조사에 참여하였고, 안산 코호트는 2년 후 80.8%, 4년 후 71.6%가 참여하였다. 112명(남자 63명, 여자 49명)이 코호트 등록 당시 관상동맥 질환 병력이 있었고, 병력이 없던 8,438명 중 0.8%가 4년 추적관찰 기간 동안 관상동맥 질환이 발병하였다(Table 1). 이전 관상동맥 질환 병력이 있던 사람은 병력이 없는 사람에 비해 남자가 많았고(p= 0.023), 나이가 많았으며(p< 0.001) 체질량지수 및 허리둘레가 컸고(p< 0.01 in both), 혈압이 높았으며(p< 0.05) 관상동맥 질환의 가족력이 있는 경우가 많았다(p= 0.036). 지역별로는 안성 코호트에서 관상동맥 질환의 과거력이 있는 경우가 유의하게 많았다(p= 0.002).
관상동맥 질환의 과거력이 없는 사람 중 4년 동안 관상동맥 질환이 새로 발생한 경우는 그렇지 않은 경우에 비해 나이가 많았고(p< 0.001), 체질량지수가 컸으며(p= 0.003), 고혈압(p= 0.005) 및 고중성지방혈증(p= 0.045)이 흔했다(Table 1). 이외 기저 HDL 콜레스테롤 농도나 LDL콜레스테롤 농도는 각 군 간에 차이가 없었다. 추적관찰 기간 중 거주 지역에 따른 관상동맥 질환의 발생은 유의한 차이가 없었다.
기저 HDL 콜레스테롤 혈중 농도는 HDL 콜레스테롤 농도에 영향을 주는 여러 교란 변수를 배제하기 위해 이전 관상동맥 질환이 없는 사람에서만 분석을 하였다. 기저 HDL 콜레스테롤 혈중 농도는 남자 45.3 ± 10.7 mg/dL, 여자 47.7 ± 10.8 mg/dL였으며, 4년간 관상동맥 질환 발생 여부에 따른 기저 HDL 콜레스테롤 농도 차이는 없었다(Table 1). 기저 HDL 콜레스테롤 농도는 여자에서 연령이 높을수록 낮았으나(r = -0.104, p< 0.001), 남자는 연령이 높을수록 기저 HDL 콜레스테롤이 높았다(r = 0.088, p< 0.001). 이런 남자의 연령-기저 HDL 콜레스테롤 관계는 향후 관상동맥 질환 발생 여부와 상관 없이 같은 경향을 보였다(data not shown). 그러나 대응표본 T 검정 결과 4년간의 추적관찰 기간 동안 각 개인에서 HDL 콜레스테롤 감소 정도는 남자, 여자 모두에서 평균 2.2 (표준 오차 0.2) mg/dL, 2.0 (표준 오차 0.2) mg/dL로 유의하게 감소했고(p< 0.001), 이런 감소 경향은 추적관찰 기간 동안의 관상동맥 질환 발생 여부와 상관없이 동일했다.
HDL 콜레스테롤과 다른 혈중 지질과 상관 분석을 시행했을 때 남자, 여자 모두에서 중성지방과 유의한 상관관계를 보였으나(남자: r = - 0.404, p< 0.001; 여자: r = -0.460, p< 0.001, Fig. 1) LDL 콜레스테롤과는 유의한 상관관계가 없었다. 이외 HDL 콜레스테롤 농도는 허리둘레와도 유의한 상관관계를 보였다(남자: r = -0.320, p< 0.001; 여자: r = -0.250, p< 0.001).
HDL 콜레스테롤 혈중 농도에 따른 4년 관상동맥 질환 위험도를 알아보기 위해 이전 관상동맥 질환이 없는 사람에서 Cox proportional hazards model을 이용하여 생존분석을 시행하였다. 저 HDL 콜레스테롤혈증의 경우, 연령 및 성별을 보정하였을 때 4년 관상동맥 질환의 위험도에 영향을 주지 않았다(HR = 1.054 [0.582-1.906], p= 0.863). 반면 고중성지방혈증은 관상동맥 질환의 위험도를 유의하게 높였다(age, sex-adjusted HR = 1.822 [1.029-3.225], p= 0.039). 연령, 성별, 체질량지수, LDL 콜레스테롤, 고혈압 여부를 포함하여 다변량 분석을 하였을 때, 고중성지방혈증(HR 1.024-3.184, p= 0.041)과 연령(p= 0.029)만이 유의하게 관상동맥 질환의 위험도를 높였다.
저 HDL 콜레스테롤혈증이 향후 관상동맥 질환 발생에 미치는 위험도를 고중성지방혈증 유무에 따라 층화하여 생존분석을 시행하였다. 두 지질 이상이 모두 없는 경우(Group 1), 저 HDL 콜레스테롤혈증만 있는 경우(Group 2), 고중성지방혈증만 있는 경우(Group 3), 두 지질 이상이 모두 있는 경우(Group 4)로 나눠 4년 관상동맥 질환의 위험도를 분석하였을 때, Group 3만 Group 1에 비해 유의한 관상동맥 질환 위험을 높였다(age, sex-adjusted HR = 2.509 [1.110-5.668], Fig. 3). 저 HDL 콜레스테롤혈증의 존재는 고중성지방혈증에 의한 관상동맥 질환 위험도에 추가적으로 위험을 높이지 않았다(Table 2).
당뇨병이 없고, 관상동맥 질환 병력이 없는 우리나라의 지역 기반 코호트 8,438명을 전향적으로 추적관찰 하였을 때, 4년 추적관찰 기간 동안 0.8%에서 관상동맥 질환이 발병하였다. 추적관찰 기간 동안 관상동맥 질환이 발병한 사람과 그렇지 않은 사람 사이의 기저 HDL 콜레스테롤 혈중 농도는 차이가 없었고, 저 HDL 콜레스테롤혈증의 유병률도 각각 52.2%, 48.3%로 양 군 간에 통계적인 차이는 없었다. 반면 고중성지방혈증의 경우, 관상동맥 질환이 발병한 사람과 그렇지 않은 사람에서 유병률이 각각 49.3%, 36.6%로, 기초조사에서 고중성지방혈증이 있었던 경우, 향후 관상동맥 질환이 발병한 경우가 유의하게 많았고, 생존 분석에서도 관상동맥 질환의 위험도를 유의하게 높였다. 저 HDL 콜레스테롤혈증은 고중성지방혈증에 의한 관상동맥 질환의 위험도 상승에 추가적인 영향을 주지 않았다. 고중성지방혈증이 관상동맥 질환의 독립적인 위험인자임에도 불구하고 고중성지방혈증과 저 HDL 콜레스테롤혈증이 같이 있는 경우 오히려 관상동맥 질환 발생 위험이 높지 않았다. 그러나 추적관찰 기간 동안 관상동맥 질환의 발생률이 전반적으로 낮아 이의 해석에는 주의를 요한다 하겠다.
많은 기존의 역학 연구들이 HDL 콜레스테롤이 LDL 콜레스테롤과 독립적으로 심혈관 질환의 위험을 높인다고 보고해 왔다[1,2,16,17]. 그러나 이들 연구에서도, 중성지방은 저 HDL 콜레스테롤혈증과 밀접한 연관이 되어 있으며[16,17], 심혈관 질환에 대한 HDL 콜레스테롤의 영향이 중성지방을 보정하면 약해진다고 보고하기도 했다[17]. HDL 콜레스테롤을 높임으로써 심혈관 질환 위험을 낮추었다고 보고한 HDL Atherosclerosis Treatment Study (HATS) 연구에서도 niacin 치료는 HDL 콜레스테롤을 높였지만 동시에 중성지방을 유의하게 낮추었다[18].
본 연구에서 HDL 콜레스테롤은 남자, 여자 모두에서 중성지방과 유의한 상관관계를 보였고, 이는 이전 연구들에서 보고된 바와 같다[11,16,17]. 또한 전체 연구 대상자의 저 HDL 콜레스테롤혈증의 유병률은 남자 33.7%, 여자 61.0%였지만, 고중성지방혈증이 있는 경우에는 남자 49.1%, 여자는 82.5%로 유병률이 크게 상승하였다. 따라서 많은 역학 연구에서 낮은 HDL 콜레스테롤이 심혈관 질환의 위험과 연관되었다고 보고한 것은 사실이나, 이는 중성지방 혈중 농도를 고려하여 HDL 콜레스테롤의 역할을 재평가해야 할 것이다.
HDL 콜레스테롤의 직접적인 항-죽상경화 효과에 대해서, 항염증작용, 항산화작용, 항혈전작용 등으로 내피세포 기능을 보호한다는 많은 실험실 연구 결과가 보고되어 온 것은 사실이다(reviewed in [5,19]). 그러나 전술한 바와 같이 HDL 콜레스테롤이 중성지방 뿐 아니라, 성별[6], 흡연[7], 복부 비만[8], 당뇨병[9] 등 여러 심혈관 질환의 위험인자와 밀접한 관계가 있고, HDL 콜레스테롤이 임상적으로 심혈관 질환에 영향을 어떻게 미치는지 확실히 밝혀지지 않았다. 또한 3,414명의 대규모 환자를 대상으로 시행되었던 최근의 연구는 LDL 콜레스테롤이 낮은 환자를 대상으로 HDL 콜레스테롤을 올리는 치료가 추가적인 심혈관 질환 예방효과가 없다고 결과를 보고하였다[20]. 따라서 HDL 콜레스테롤의 독립적인 영향을 보는 잘 계획된 임상 연구가 절실히 요구되는 상황이라 하겠다.
본 연구에서 당뇨병이 없고 관상동맥 질환의 과거력이 없는 경우 4년 추적관찰 기간 동안 관상동맥 질환 발생률은 0.8%로 1,000 person-year당 2.04건이다. 이는 이전 Framingham 코호트[21]나 Atherosclerosis Risk in Communities (ARIC) 코호트[22]에 비해 발생률이 50% 정도 낮다. 그러나 이들 코호트가 1970-1980년대에 시작되었고 당뇨병 환자가 포함되어 있는 점을 고려하면 본 코호트에서 발생률이 낮은 것은 당연할 수 있다. 세계보건기구의 보고에 따르면 관상동맥 질환의 위험인자 관리가 개선되면서 80년대에서 90년대로 넘어오면서 관상동맥 질환의 일차예방 및 이차예방 효과가 여러 민족에서 증명되었다[23].
그럼에도 불구하고 본 연구의 가장 큰 제한점은 관상동맥 질환의 발생을 설문에 의존했다는 것이다. 이는 실제의 관상동맥 질환을 과소평가했을 가능성이 높다. 또한 비교적 짧은 4년이라는 추적관찰 기간도 제한점이다. 추적관찰 기간 동안 0.8%에서 관상동맥 질환이 발생했는데, 이런 낮은 발생률은 여러 위험인자의 영향을 분석할 때 통계적인 검정력을 낮췄을 가능성이 있다. 저 HDL 콜레스테롤혈증이 단변량 분석에서도 향후 관상동맥 질환 위험도를 유의하게 높이지 못한 결과는 이 때문일 수 있다고 하겠다. 또한 본 연구에서는 저 HDL 콜레스테롤혈증의 기준을 NCEP 기준을 따랐는데, HDL 콜레스테롤 혈중 농도는 유전적인 배경에 따라 차이가 있을 수 있다[24]. 그러나 우리나라 사람을 대상으로 한 저 HDL 콜레스테롤혈증의 기준을 검정하기 위한 연구는 거의 없다. 따라서 심혈관 질환 위험을 높이는 저 HDL 콜레스테롤혈증의 기준을 위한 추후의 연구가 필요하고, 이에 따라 본 코호트에서 HDL 콜레스테롤의 역할은 재평가가 필요할 것이다. 이외 안성, 안산 코호트의 연구 대상자의 평균 연령에서 유의한 차이가 있었다. 이는 기초 조사에서 안성 코호트에서 관상동맥 질환의 과거력이 있는 경우가 유의하게 많았던 중요한 인자라고 생각된다. 도시와 농촌을 대표하는 두 지역사회를 대상으로 HDL 콜레스테롤이 관상동맥 질환에 미치는 영향을 보았다는 것은 중요할 수 있으나, 서로 다른 두 집단을 함께 분석함으로써 HDL 콜레스테롤의 역할을 평가함에 있어서 교란변수로 작용했을 수 있다.
그러나 본 연구는 비교적 큰 규모의 지역 기반 코호트에서 HDL 콜레스테롤의 관상동맥 질환에 미치는 영향을 전향적으로 4년 동안 보았다는 강점이 있다. 우리나라에서 전향적으로 HDL 콜레스테롤의 영향을 본 연구는 거의 보고된 바가 없다.
결론적으로, 이전 관상동맥 질환이 없던 우리나라 사람에서 저 HDL 콜레스테롤혈증은 향후 4년 동안의 관상동맥 질환 발병의 위험도를 높이지 않았다. 반면 혈중 HDL 콜레스테롤 혈중 농도와 유의한 상관관계가 있는 고중성지방혈증은 향후 관상동맥 질환 발병의 위험도를 유의하게 높였다.
REFERENCES
1. Gordon T, Castelli WP, Hjortland MC, Kannel WB, Dawber TR. High density lipoprotein as a protective factor against coronary heart disease: the Framingham Study. Am J Med 1977;62:707–714.


2. Gordon DJ, Probstfield JL, Garrison RJ, et al. High-density lipoprotein cholesterol and cardiovascular disease: four prospective American studies. Circulation 1989;79:8–15.


3. Di Angelantonio E, Sarwar N, Perry P, et al. Major lipids, apolipoproteins, and risk of vascular disease. JAMA 2009;302:1993–2000.



5. Vergeer M, Holleboom AG, Kastelein JJ, Kuivenhoven JA. The HDL hypothesis: does high-density lipoprotein protect from atherosclerosis? J Lipid Res 2010;51:2058–2073.



6. Hansel B, Kontush A, Giral P, Bonnefont-Rousselot D, Chapman MJ, Bruckert E. One third of the variability in HDL-cholesterol level in a large dyslipidaemic population is predicted by age, sex and triglyceridaemia: the Paris La Pitié Study. Curr Med Res Opin 2006;22:1149–1160.


7. Criqui MH, Wallace RB, Heiss G, Mishkel M, Schonfeld G, Jones GT. Cigarette smoking and plasma high-density lipoprotein cholesterol: the Lipid Research Clinics Program Prevalence Study. Circulation 1980;62(4 Pt 2):IV70–IV76.
8. Rashid S, Genest J. Effect of obesity on high-density lipoprotein metabolism. Obesity (Silver Spring) 2007;15:2875–2888.


10. Hayek T, Azrolan N, Verdery RB, et al. Hypertriglyceridemia and cholesteryl ester transfer protein interact to dramatically alter high density lipoprotein levels, particle sizes, and metabolism: studies in transgenic mice. J Clin Invest 1993;92:1143–1152.



11. Tai ES, Emmanuel SC, Chew SK, Tan BY, Tan CE. Isolated low HDL cholesterol: an insulin-resistant state only in the presence of fasting hypertriglyceridemia. Diabetes 1999;48:1088–1092.


12. Lim S, Shin H, Song JH, et al. Increasing prevalence of metabolic syndrome in Korea: the Korean National Health and Nutrition Examination Survey for 1998-2007. Diabetes Care 2011;34:1323–1328.



13. Cho NH, Jang HC, Choi SH, et al. Abnormal liver function test predicts type 2 diabetes: a community-based prospective study. Diabetes Care 2007;30:2566–2568.


14. Choi SH, Kim TH, Lim S, Park KS, Jang HC, Cho NH. Hemoglobin A1c as a diagnostic tool for diabetes screening and new-onset diabetes prediction: a 6-year communitybased prospective study. Diabetes Care 2011;34:944–949.



15. Grundy SM, Cleeman JI, Daniels SR, et al. Diagnosis and management of the metabolic syndrome: an American Heart Association/National Heart, Lung, and Blood Institute Scientific Statement. Circulation 2005;112:2735–2752.


16. Lamarche B, Després JP, Moorjani S, Cantin B, Dagenais GR, Lupien PJ. Prevalence of dyslipidemic phenotypes in ischemic heart disease (prospective results from the Québec Cardiovascular Study). Am J Cardiol 1995;75:1189–1195.


17. Castelli WP, Doyle JT, Gordon T, et al. HDL cholesterol and other lipids in coronary heart disease: the cooperative lipoprotein phenotyping study. Circulation 1977;55:767–772.


18. Brown BG, Zhao XQ, Chait A, et al. Simvastatin and niacin, antioxidant vitamins, or the combination for the prevention of coronary disease. N Engl J Med 2001;345:1583–1592.



19. Kontush A, Chapman MJ. Functionally defective highdensity lipoprotein: a new therapeutic target at the crossroads of dyslipidemia, inflammation, and atherosclerosis. Pharmacol Rev 2006;58:342–374.


20. Boden WE, Probstfield JL, Anderson T, et al. Niacin in patients with low HDL cholesterol levels receiving intensive statin therapy. N Engl J Med 2011;365:2255–2267.


21. D'Agostino RB Sr, Grundy S, Sullivan LM, Wilson P; CHD Risk Prediction Group. Validation of the Framingham coronary heart disease prediction scores: results of a multiple ethnic groups investigation. JAMA 2001;286:180–187.


22. Moriarity JT, Folsom AR, Iribarren C, Nieto FJ, Rosamond WD. Serum uric acid and risk of coronary heart disease: Atherosclerosis Risk in Communities (ARIC) Study. Ann Epidemiol 2000;10:136–143.


Correlation between baseline HDL cholesterol and triglyceride concentrations in (A) men and (B) women.
aLogarithmically transformed.

Figure 1.
Distribution of baseline HDL cholesterol concentration in men and women according to presence or absence of hypertriglyceridemia. Hypertriglyceridemia was defined as subjects with a 12-h fasting triglyceride of ≥150 mg/dL.
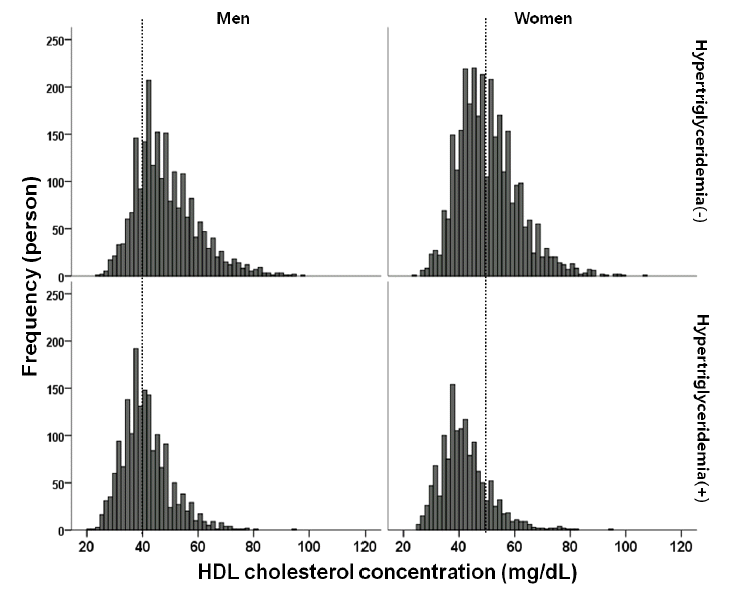
Figure 2.
Cox proportional hazards model for the probability of CAD events in 8,438 subjects with and without low HDL cholesterolemia and hypertriglyceridemia at baseline. Gray dotted line, no low HDL cholesterolemia and no hypertriglyceridemia (Group 1); gray solid line, low HDL cholesterolemia without hypertriglyceridemia (Group 2); black dotted line, hypertriglyceridemia without low HDL cholesterolemia (Group 3); black solid line, low HDL cholesterolemia with hypertriglyceridemia (Group 4).

Figure 3.
Table 1.
Baseline characteristics of subjects who did and did not develop coronary artery disease (CAD) events during 4 years of follow-up
| Previous CAD (+) (Group A) |
Previous CAD (-) |
pa | pb | ||
|---|---|---|---|---|---|
| No CAD at follow-up (Group B) | CAD at follow-up (Group C) | ||||
| N, M (%) | 112 (56.3) | 8,369 (46.8) | 69 (40.6) | 0.023c | 0.384c |
| Ansung, M (%) | 84 (52.4) | 4,070 (44.5) | 46 (34.8) | ||
| Ansan, M (%) | 28 (67.9) | 4,299 (49.0) | 23 (52.2) | ||
| Age, yr | 58 ± 8 | 52 ± 9 | 56 ± 9 | < 0.001 | < 0.001 |
| BMI, kg/m2 | 25.0 ± 3.0 | 24.4 ± 3.1 | 25.4 ± 2.8 | 0.004 | 0.003 |
| Waist circumference, cm | |||||
| Men | 86.6 ± 8.5 | 83.2 ± 7.5 | 85.5 ± 7.0 | < 0.001 | 0.073 |
| Women | 86.1 ± 8.5 | 80.9 ± 9.5 | 87.3 ± 7.1 | 0.015 | 0.001 |
| Systolic blood pressure, mmHg | 126 ±16 | 116 ± 18 | 123 ± 15 | 0.002 | 0.058 |
| Diastolic blood pressure, mmHg | 79 ± 10 | 75 ± 12 | 76 ± 9 | 0.040 | 0.560 |
| Fasting glucose, mg/dL | 84.3 ± 9.2 | 84.3 ± 8.8 | 85.3 ± 8.6 | 0.835 | 0.226 |
| Total cholesterol, mg/dL | 196 ± 34 | 192 ± 35 | 200 ± 38 | 0.416 | 0.096 |
| HDL cholesterol, mg/dL | |||||
| Men | 44.5 ± 9.3 | 45.3 ± 10.8 | 47.0 ± 14 | 0.309 | 0.775 |
| Women | 45.9 ± 11.0 | 47.0 ± 11.0 | 47.7 ± 11.6 | 0.340 | 0.888 |
| Triglycerides, mg/dL | 164 ± 83 | 151 ± 95 | 170 ± 86 | 0.157 | 0.040 |
| Serum creatinine, mg/dL | 0.9 ± 0.2 | 0.8 ± 0.2 | 0.8 ± 0.2 | 0.092 | 0.817 |
| Smoker | |||||
| Nonsmoker, % | 55.4 | 59.5 | 57.4 | ||
| Ex-smoker, % | 24.1 | 15.0 | 16.2 | 0.794 | 0.394 |
| Smoker, % | 20.5 | 25.5 | 26.4 | ||
| Family history of CAD, n (%) | 2 (1.8) | 30 (0.4) | 0 (0) | 0.036 | 0.998 |
| Hypertension, n (%) | 47 (42.0) | 1,640 (19.6) | 27 (39.1) | < 0.001 | 0.005 |
| Antihypertensive drug, n (%) | 30 (4.0) | 706 (8.4) | 17 (24.6) | < 0.001 | 0.001 |
| Hypertension, uncontrolled, n (%) | 29 (25.9) | 1,212 (14.5) | 15 (21.7) | 0.069 | 0.776 |
| Dyslipidemia, n (%) | 60 (53.6) | 3,529 (42.2) | 37 (53.6) | 0.058 | 0.085 |
| Cholesterol-lowering drug, n (%) | 3 (2.7) | 21 (0.3) | 0 (0) | 0.001 | 0.998 |
| Triglycerides of ≥ 150 mg/dL, n (%) | 53 (47.3) | 3,060 (36.6) | 34 (49.3) | 0.073 | 0.045 |
| HDL cholesterol of < 40 mg/dL (M), < 50 mg/dL (F) | 51 (45.5) | 4,040 (48.3) | 36 (52.2) | 0.991 | 0.928 |
| LDL cholesterol of ≥ 160 mg/dL, n (%) | 14 (12.5) | 838 (10.0) | 5 (7.2) | 0.382 | 0.421 |
| LDL cholesterol of ≥ 130 mg/dL, n (%) | 42 (37.5) | 2,760 (33.0) | 22 (31.9) | 0.313 | 0.738 |
| Living in urban area (Ansan), % | 25.0 | 51.4 | 33.3 | 0.002 | 0.107 |
Table 2.
Hazard ratios (HR) of incident CAD events during 4 years of follow-up
-
METRICS

-
- 1 Crossref
- 0 Scopus
- 8,415 View
- 181 Download



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



