 |
 |
| Korean J Med > Volume 83(5); 2012 > Article |
|
ņÜöņĢĮ
ļ¬®ņĀü:
ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØĆ ņ▓£ņŗØņØś ļīĆĒæ£ņĀüņØĖ ņ”ØņāüņØ┤ņ¦Ćļ¦ī, Ļ▓ĮĻ│╝ņŚÉ ļīĆĒĢ┤ņä£ļŖö ņל ņĢīļĀżņĀĖ ņ׳ņ¦Ć ņĢŖļŗż. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö Ļ▓Įņ”Ø ņ▓£ņŗØ ĒÖśņ×ÉļōżņŚÉņä£ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØś ĒśĖņĀä ļ╣łļÅäļź╝ ĒÖĢņØĖĒĢśĻ│Ā, ņ×äņāü ņ¦ĆĒæ£ļōżĻ│╝ņØś Ļ┤ĆļĀ©ņä▒ņØä ņĢīņĢäļ│┤Ļ│Āņ×É ĒĢśņśĆļŗż.
ļ░®ļ▓Ģ:
ņ▓£ņŗØņØä ņ¦äļŗ©ļ░øĻ│Ā ņĢĮļ¼╝ņ╣śļŻī ņżæ 3Ļ░£ņøö ņØ┤ņāü ņ▓£ņŗØ Ļ┤ĆļĀ© ņ”ØņāüņØ┤ ņŚåņŚłļŹś ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ĒĢśņśĆļŗż. ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ ĒśĖņĀä ņŚ¼ļČĆļź╝ ĒÖĢņØĖĒĢśĻĖ░ ņ£äĒĢśņŚ¼ ļ®öĒāĆņĮ£ļ”░ ĻĖ░Ļ┤Ćņ¦Ćņ£Āļ░£ Ļ▓Ćņé¼ļź╝ ņØ┤ņÜ®ĒĢśņśĆĻ│Ā, ļ®öĒāĆņĮ£ļ”░ ņ£Āļ░£ļåŹļÅä 25 mg/mLņŚÉņä£ļÅä FEV1 ņłśņ╣śĻ░Ć 20% ņØ┤ņāü Ļ░ÉņåīĒĢśņ¦Ć ņĢŖņĢśņØä ļĢī ĻĖ░ļÅä Ļ│╝ļ»╝ņä▒ ņØīņä▒ņ£╝ļĪ£ ņĀĢņØśĒĢśņśĆļŗż. ĻĖ░ļÅä Ļ│╝ļ»╝ņä▒ ņØīņä▒ ņĀäĒÖśĻĄ░Ļ│╝ ņ¢æņä▒ ņ£Āņ¦ĆĻĄ░ ņé¼ņØ┤ņØś ņ×äņāüņĀü ĒŖ╣ņ¦ĢņØä ĒÖĢņØĖĒĢśĻĖ░ ņ£äĒĢśņŚ¼ Ļ░üņóģ ņ×äņāü ņ¦ĆĒæ£ļōżņØä ĒøäĒ¢źņĀüņ£╝ļĪ£ ņĪ░ņé¼ĒĢśņśĆļŗż.
Ļ▓░Ļ│╝:
ņ┤Ø 54ļ¬ģņØś ĒÖśņ×Éļōż ņżæņŚÉņä£ 22ļ¬ģ(40.7%)ņØ┤ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØ┤ ņØīņä▒ņ£╝ļĪ£ ņĀäĒÖśļÉśņŚłļŗż. ĻĖ░ļÅä Ļ│╝ļ»╝ņä▒ņØ┤ ņ¢æņä▒ņ£╝ļĪ£ ņ£Āņ¦ĆļÉśļŖö ņØĖņ×ÉļĪ£ļŖö ļé©ņä▒, ņ▓śņØī ņ¦äļŗ© ļŗ╣ņŗ£ ĒśĖĒØĪĻ│żļ×Ć ņ”Øņāü, Ļ│ĀņÜ®ļ¤ē ĒØĪņ×ģņÜ® ņŖżĒģīļĪ£ņØ┤ļō£ ļ░Å ņ¦ĆņåŹĒśĢ ĻĖ░Ļ┤Ćņ¦Ć ĒÖĢņןņĀ£ņØś ņé¼ņÜ® ņŚ¼ļČĆņśĆĻ│Ā, ņŚ░ļĀ╣, ĒśĖĒØĪĻ│żļ×Ć ņØ┤ņÖĖņØś ņ”Øņāü, Ļ░üņóģ ĒśłņĢĪĻ▓Ćņé¼ ņåīĻ▓¼, ĒÅÉĻĖ░ļŖźĻ▓Ćņé¼ Ļ▓░Ļ│╝, ņ▓£ņŗØ ņ¦äļŗ© ļŗ╣ņŗ£ņØś ņ¦äļŗ© ļ░®ļ▓Ģ, ņ▓£ņŗØ ņ¦äļŗ©Ļ│╝ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ ņĖĪņĀĢ Ļ░äņØś ņŗ£Ļ░ä Ļ░äĻ▓® ļō▒ņØĆ ņ¢æ ĻĄ░ Ļ░äņØś ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗż. ļŗżļ│Ćļ¤ē ļČäņäØņŚÉņä£ļŖö ļé©ņä▒ ņØ┤ņÖĖņØś ņØĖņ×ÉļŖö ņ¢æ ĻĄ░ Ļ░äņØś ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗż(p= 0.014).
Ļ▓░ļĪĀ:
Ļ▓Įņ”Ø ņ▓£ņŗØĒÖśņ×Éļōż ņżæ ņĢĮ 40%ļŖö ņČöņĀü ļ®öĒāĆņĮ£ļ”░ ĻĖ░Ļ┤Ćņ¦Ćņ£Āļ░£ Ļ▓Ćņé¼ņŚÉņä£ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØ┤ ņØīņä▒ņ£╝ļĪ£ ņĀäĒÖśļÉśņ¢┤ ņ×äņāüņĀü Ļ┤ĆĒĢ┤ļź╝ ļ│┤ņśĆļŗż. Ļ▓Įņ”Ø ņ▓£ņŗØ ĒÖśņ×ÉņŚÉņä£ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØ┤ ĒśĖņĀä ņŚ¼ļČĆļź╝ ņśłņĖĪĒĢśĻĖ░ ņ¢┤ļĀĄĻĖ░ ļĢīļ¼ĖņŚÉ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØä ņ×¼ĒÅēĻ░ĆĒĢśņŚ¼ ņ▓£ņŗØ ņĪ░ņĀłņĀ£ ņ¦ĆņåŹ ņŚ¼ļČĆļź╝ ĒÖĢņØĖĒĢĀ ĒĢäņÜöĻ░Ć ņ׳ļŗż.
Abstract
Background/Aims:
Airway hyperresponsiveness (AHR) is one of the typical characteristics of asthma. However, its natural courseis unknown. The presence of AHR is often not assessed in asthmatics undergoing medical treatment. We investigated the changesof AHR as compared with clinical parameters in patients with mild asthma.
Methods:
We enrolled patients who were diagnosed with asthma, but were asymptomatic for > 3 months while undergoing medicaltreatment. AHR was measured using a methacholine bronchial provocation test after a 2-week washout period. AHR-negativity wasdefined as a PC20 > 25 mg/mL. Clinical parameters were retrospectively compared between the AHR-negative and -positivepatients.
Results:
Among 54 patients, 22 (40.7%) were AHR negative. Factors associated with the maintenance of AHR were male sex,presence of dyspnea, and high-dose inhaled corticosteroid plus long-acting beta agonists at initial presentation (respectively, p<0.05). Age, symptoms other than dyspnea, blood tests, results of spirometry, diagnostic methods at presentation, and time fromdiagnosis to follow-up testing were not significantly different between AHR-negative and AHR-positive patients. Multivariateanalyses failed to show a significant difference between the two groups, except for male sex (p= 0.014).
Conclusions:
Approximately 40% of patients with mild asthma show no AHR or clinical remission of the disease. Male sex may bea predictive factor for persistent AHR. However, altered AHR status is not predictable in patients with mild asthma undergoingmedical treatment. Therefore, the cessation of regular controller might be advocated, and reassessment of AHR should bemandatory. (Korean J Med 2012;83:598-605)
ņ▓£ņŗØņØĆ ĻĖ░ļÅä ņŚ╝ņ”Øņ£╝ļĪ£ ņØĖĒĢ£ Ļ░ĆņŚŁņĀüņØĖ ĻĖ░ļźś ņןņĢĀ ļ░Å ĻĖ░ļÅä Ļ│╝ļ»╝ņä▒ņ£╝ļĪ£ ņØĖĒĢ┤ ļ░śļ│ĄņĀüņØĖ ņ▓£ļ¬ģ, ĒśĖĒØĪĻ│żļ×Ć, Ļ░ĆņŖ┤ ļŗĄļŗĄĒĢ©, ĻĖ░ņ╣© ļō▒ņØś ņ”ØņāüņØä ņØ╝ņ£╝ĒéżļŖö ļ¦īņä▒ ņŚ╝ņ”Øņä▒ ņĢīļĀłļź┤ĻĖ░ ņ¦łĒÖśņØ┤ļŗż. ņ▓£ņŗØņØ┤ ņØśņŗ¼ļÉśļŖö Ļ▓ĮņÜ░, ĻĖ░Ļ┤Ćņ¦Ć ĒÖĢņןņĀ£ ļ░śņØæ Ļ▓Ćņé¼, ņĄ£ļīĆĒśĖĻĖ░ ņ£ĀņåŹņØś ļ│ĆļÅÖņä▒ ļśÉļŖö ĻĖ░Ļ┤Ćņ¦Ćņ£Āļ░£ Ļ▓Ćņé¼ļĪ£ ņ¦äļŗ©ĒĢ£ļŗż[1]. ņØ┤ ņżæ ĻĖ░Ļ┤Ćņ¦Ćņ£Āļ░£ Ļ▓Ćņé¼ļŖö ļŗżņ¢æĒĢ£ ņ×ÉĻĘ╣ņŚÉ ĻĖ░ļÅäĻ░Ć ņłśņČĢĒĢśļŖö ĒśäņāüņØĖ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØä ņØ┤ņÜ®ĒĢśļŖö Ļ▓Ćņé¼ļĪ£, ļ®öĒāĆņĮ£ļ”░, ļ¦īļŗłĒå©, ņ░¼Ļ│ĄĻĖ░ ļō▒ņØä ĒØĪņ×ģņŗ£ņ╝£ ĻĖ░ļźś ņןņĢĀļź╝ ņ£Āļ░£ĒĢśļ®░, ņ▓£ņŗØņØś ņ¦äļŗ©ņŚÉ ĒØöĒ׳ ņØ┤ņÜ®ļÉśĻ│Ā ņ׳ļŗż.
ņ▓£ņŗØ ņ¦äļŗ© Ēøä ĻĄŁļé┤ņÖĖ ņŚ¼ļ¤¼ ņ╣śļŻīņ¦Ćņ╣©ņŚÉņä£ ĒØĪņ×ģĒśĢ ņŖżĒģīļĪ£ņØ┤ļō£ļĪ£ ļīĆĒæ£ļÉśļŖö ņ▓£ņŗØ ņĪ░ņĀłņĀ£ļź╝ ĻĘ£ņ╣ÖņĀüņØ┤Ļ│Ā ņ¦ĆņåŹņĀüņ£╝ļĪ£ Ēł¼ņŚ¼ĒĢśļÅäļĪØ ĻČīĻ│ĀĒĢśĻ│Ā ņ׳ņ£╝ļ®░, ĻĖ░ļÅä ņŚ╝ņ”ØņØä ņ¢ĄņĀ£ĒĢśņŚ¼ ņ▓£ņŗØņØś ņ¦äĒ¢ēņØä ņśłļ░®ĒĢśĻ│Ā ņĪ░ņĀłĒĢśļŖö ļŹ░ ļÅäņøĆņØ┤ ļÉ£ļŗżĻ│Ā ņĢīļĀżņĀĖ ņ׳ļŗż[2-4]. ĻĘĖļ¤¼ļéś ņ▓£ņŗØ ņ”ØņāüņØ┤ ĒśĖņĀäļÉśļ®┤ ņŗżņĀ£ ĒÖśņ×ÉļōżņØĆ ņ▓£ņŗØ ņĪ░ņĀłņĀ£ļź╝ ĻĘ£ņ╣ÖņĀüņØ┤Ļ│Ā ņ¦ĆņåŹņĀüņ£╝ļĪ£ ņé¼ņÜ®ĒĢśņ¦Ć ņĢŖĻ│Ā ņ׳ņ£╝ļ®░[5], ņØ╝ļČĆ ņŚ░ĻĄ¼ņŚÉņä£ļŖö Ļ▓Įņ”Ø ņ▓£ņŗØ ĒÖśņ×ÉņŚÉņä£ ņ▓£ņŗØ ņĪ░ņĀłņĀ£ļź╝ Ļ░äĒŚÉņĀü, ĒĢäņÜö ņŗ£ņŚÉļ¦ī ņé¼ņÜ®ĒĢśņŚ¼ļÅä ĒÅÉĻĖ░ļŖź, ņ▓£ņŗØ ņĪ░ņĀł ņĀĢļÅä, ņéČņŚÉ ņ¦ł ļō▒ņŚÉ Ēü░ ņ░©ņØ┤Ļ░Ć ņŚåļŗżĻ│ĀļÅä ļ│┤Ļ│ĀĒĢśņśĆļŗż[6]. ņŗżņĀ£ ņ¦äļŻī ĒÖśĻ▓ĮņŚÉņä£ ņØ╝ņĀĢ ĻĖ░Ļ░ä ļÅÖņĢł ņ▓£ņŗØņŚÉ ņØśĒĢ£ ņ”ØņāüņØ┤ ņŚåĻ│Ā ņĀĢņāü ĒÅÉĻĖ░ļŖźņØä ļ│┤ņØ┤ļŖö Ļ▓ĮņÜ░ 1) ņ¦ĆņåŹņĀüņ£╝ļĪ£ ņé¼ņÜ®ĒĢśĻ│Ā ņ׳ļŖö ņ▓£ņŗØ ņĪ░ņĀłņĀ£ņØś ņ╣śļŻī ĒÜ©Ļ│╝ņØĖņ¦Ć 2) ņ╣śļŻī ņŗ£ņ×æ ļŗ╣ņŗ£ ņ▓£ņŗØ ņ¦äļŗ©ņØ┤ ņś│ņĢśļŖöņ¦Ć Ēś╣ņØĆ 3) ņ▓£ņŗØņØ┤ ņÖäņ╣śļÉśņ¢┤ ļŹö ņØ┤ņāü ņ╣śļŻīĻ░Ć ĒĢäņÜö ņŚåļŖö ņāüĒā£ļŖö ņĢäļŗīņ¦Ć Ēś╝ļÅÖļÉśļŖö Ļ▓ĮņÜ░Ļ░Ć ņ׳ļŗż.
ļ│Ė ņŚ░ĻĄ¼ņ×ÉļōżņØĆ Ļ▓Įņ”Ø ņ▓£ņŗØ ĒÖśņ×ÉņŚÉņä£ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØ┤ ņ▓śņØī ņ¦äļŗ© ļŗ╣ņŗ£ņÖĆ ļ╣äĻĄÉĒĢ┤ ĒśĖņĀäļÉśļŖö ļ╣łļÅäļź╝ ņĢīņĢäļ│┤Ļ│Ā, ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ ĒśĖņĀä ņ£Āļ¼┤ņŚÉ ļö░ļØ╝ ņ▓śņØī ņ¦äļŗ© ļŗ╣ņŗ£ Ļ░üņóģ ņ×äņāü ņ¦ĆĒæ£ļōżņØä ļ╣äĻĄÉĒĢśņŚ¼, ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ ĒśĖņĀäņØś ņśłņĖĪņØĖņ×Éļź╝ ĒÖĢņØĖĒĢśĻ│Āņ×É ĒĢśņśĆļŗż.
2006ļģä 3ņøöļČĆĒä░ 2008ļģä 6ņøöĻ╣īņ¦Ć ņĀ£ņŻ╝ļīĆĒĢÖĻĄÉļ│æņøÉ ĒśĖĒØĪĻĖ░-ņĢīļĀłļź┤ĻĖ░ļé┤Ļ│╝ņŚÉņä£ ņ▓£ņŗØņ£╝ļĪ£ ņ¦äļŗ©ļ░øĻ│Ā ņĀĢĻĖ░ņĀüņ£╝ļĪ£ ņČöņĀüĻ┤Ćņ░░ņØä ĒĢśļŖö 20ņäĖ ņØ┤ņāü ņä▒ņØĖ ĒÖśņ×Éļź╝ ļīĆņāüņ£╝ļĪ£ ĒĢśņśĆļŗż.
Ļ▓Įņ”Øņ▓£ņŗØņØĆ GINA (the Global Initiative For Asthma) ļ│┤Ļ│Āņä£(GINA, 2004)ņŚÉ ĻĘ╝Ļ▒░ĒĢśņŚ¼ ņ▓śļ░®ņĢĮņĀ£ņØś ņé¼ņÜ® ņ£Āļ¼┤ņÖĆ Ļ┤ĆĻ│äņŚåņØ┤ 3Ļ░£ņøö ņØ┤ņāü ņ▓£ņŗØņ”ØņāüņØ┤ ņŻ╝ 1ĒÜī ņØ┤ĒĢśņØ┤ļ®░ ļ░£ņ×æņé¼ņØ┤ ļ¼┤ņ”ØņāüņØä ļ│┤ņØ┤ļ®┤ņä£ ņĢ╝Ļ░äņ”ØņāüņØ┤ ņøö 2ĒÜī ņØ┤ĒĢśņØ┤Ļ│Ā, FEV1 80% ņØ┤ņāü ļśÉļŖö ĒÅÉĻĖ░ļŖź ņØ╝ņżæļ│ĆļÅÖņØ┤ 20% ļ»Ėļ¦īņØĖ ĒÖśņ×ÉļĪ£ ņĀĢņØśĒĢśņśĆļŗż[1]. ņØ┤ļōż ĒÖśņ×ÉņØś ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ ĒśĖņĀä ņŚ¼ļČĆļź╝ ĒÖĢņØĖĒĢśĻĖ░ ņ£äĒĢśņŚ¼ ļ®öĒāĆņĮ£ļ”░ ĻĖ░Ļ┤Ćņ¦Ćņ£Āļ░£ Ļ▓Ćņé¼ļź╝ ņØ┤ņÜ®ĒĢśņśĆļŗż. ĒÖśņ×É ļÅÖņØśĒĢśņŚÉ ņåŹĒÜ©ņä▒ ĻĖ░Ļ┤Ćņ¦Ć ĒÖĢņןņĀ£ļź╝ ņĀ£ņÖĖĒĢ£ ņ▓£ņŗØ Ļ┤ĆļĀ© ņĢĮņĀ£(ĒØĪņ×ģņÜ® Ēś╣ņØĆ Ļ▓ĮĻĄ¼ ņŖżĒģīļĪ£ņØ┤ļō£ņĀ£, ņ¦ĆņåŹņä▒ ĻĖ░Ļ┤Ćņ¦Ć ĒÖĢņןņĀ£, ļźśņĮöĒŖĖļ”¼ņŚöĻĖĖĒĢŁņĀ£, ĒģīņśżĒĢäļ”░) ņé¼ņÜ®ņØä ņĄ£ņåī 2ņŻ╝Ļ░ä ņżæļŗ©ĒĢ£ ĒøäņŚÉ ļ®öĒāĆņĮ£ļ”░ ĻĖ░Ļ┤Ćņ¦Ćņ£Āļ░£ Ļ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢśņśĆļŗż. ņåŹĒÜ©ņä▒ ĻĖ░Ļ┤Ćņ¦Ć ĒÖĢņןņĀ£ļŖö ņśłņÖĖņĀüņ£╝ļĪ£ Ļ▓Ćņé¼ 24ņŗ£Ļ░ä ņØ┤ņĀäĻ╣īņ¦Ć ĒŚłņÜ®ĒĢśņśĆļŗż.
ĒÅÉĻĖ░ļŖźņĖĪņĀĢĻĖ░(Medical Graphics Corporations, St. Paul, Mn)ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ĻĖ░ņĀĆ FEV1ļź╝ ņĖĪņĀĢĒĢ£ Ēøä 0.9% ņāØļ”¼ ņŗØņŚ╝ņłśļź╝ ĒØĪņ×ģĒĢ£ ļÆż 3-5ļČä ĒøäņŚÉ FEV1ņ╣śļź╝ ņĖĪņĀĢĒĢśņśĆļŗż. Nebulizer (PARI Company, Starnberg, Germany)ļĪ£ 0.9% ņāØļ”¼ ņŗØņŚ╝ņłśļź╝ ņŚÉņ¢┤ļĪ£ņĪĖļĪ£ ļ░öĻŠ╝ Ēøä dosimeter (SM Instrument Company, Doylestown, PA)ļź╝ ĒåĄĒĢśņŚ¼ Ļ░ü ļ®öĒāĆņĮ£ļ”░ ņÜ®ņĢĪ(0.625 mg/mL, 1.25 mg/mL, 2.5 mg/mL, 5.0 mg/mL, 10 mg/mL, 25 mg/mL)ņØä ĒØĪņ×ģņŗ£Ēé© Ēøä Ļ░ÖņØĆ ļ░®ļ▓Ģņ£╝ļĪ£ FEV1ņ╣śļź╝ ņĖĪņĀĢĒĢśņśĆļŗż. ņĄ£ņ┤ł FEV1ņ╣śņŚÉ ļ╣äĒĢ┤ 20% ņØ┤ņāü Ļ░ÉņåīļÉśĻ▒░ļéś ņĄ£Ļ│Ā ļåŹļÅä(25 mg/mL)Ļ╣īņ¦Ć ĒØĪņ×ģĒĢ£ Ēøä Ļ▓Ćņé¼ļź╝ ņżæļŗ©ĒĢśņśĆļŗż. FEV1ņ╣śĻ░Ć Ļ░ÉņåīļÉśņŚłņØä ļĢīļŖö Ventolin┬«(GlaxoSmithKline, Brentford, UK)ņØä ĒØĪņ×ģņŗ£ņ╝£ FEV1ņ╣śĻ░Ć ĻĖ░ņĀĆņ╣śņØś 10% ņØ┤ļé┤Ļ░Ć ļÉĀ ļĢīĻ╣īņ¦Ć Ļ┤Ćņ░░ĒĢśņśĆļŗż. ļīĆņłś ņÜ®ļ¤ē-ļ░śņØæĻ│ĪņäĀņØä ņØ┤ņÜ®ĒĢśņŚ¼ FEV1ņØ┤ ĻĖ░ņĀĆņ╣śņŚÉ ļ╣äĒĢ┤ 20% ņØ┤ņāü Ļ░ÉņåīļÉśņŚłņØäļĢīņØś ļ®öĒāĆņĮ£ļ”░ ņ£Āļ░£ļåŹļÅä(PC20, mg/mL)ļź╝ ĻĄ¼ĒĢśņśĆļŗż. ļ®öĒāĆņĮ£ļ”░ ņ£Āļ░£ļåŹļÅäĻ░Ć 25 mg/mL ņØ┤ĒĢśņØ╝ ļĢī ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ ņ¢æņä▒ņ£╝ļĪ£, 25 mg/mLņŚÉņä£ļÅä FEV1ņ╣śĻ░Ć Ļ░ÉņåīĒĢśņ¦Ć ņĢŖņĢśņØä ļĢī ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ ņØīņä▒ņ£╝ļĪ£ ņĀĢņØśĒĢśņśĆļŗż.
ĒøäĒ¢źņĀü ņŚ░ĻĄ¼ļĪ£ ņ░ĖņŚ¼ņ×ÉņØś ņØśļ¼┤ĻĖ░ļĪØņØä ĒåĄĒĢ┤ ļéśņØ┤, ņä▒ļ│ä, ļÅÖļ░ś ņ¦łĒÖś, ņ▓śņØī ņ¦äļŗ© ļŗ╣ņŗ£ ņ”Øņāü, Ļ▓Ćņé¼ņŗż ņåīĻ▓¼, ĒØöĒĢ£ ĒØĪņ×ģĒĢŁņøÉņØä ņØ┤ņÜ®ĒĢ£ ņĢīļĀłļź┤ĻĖ░ Ēö╝ļČĆļŗ©ņ×É Ļ▓Ćņé¼[7], ņ▓£ņŗØņ¦äļŗ© Ļ▓Ćņé¼, ļ®öĒāĆņĮ£ļ”░ ĻĖ░Ļ┤Ćņ¦Ćņ£Āļ░£ Ļ▓Ćņé¼ ņ¦üņĀäņØś ņ▓£ņŗØ Ļ┤ĆļĀ© ņĢĮļ¼╝ ņ▓śļ░®ĻĖ░ļĪØ, ņ▓£ņŗØ ņ¦äļŗ© ņŗ£ņĀÉļČĆĒä░ ļ®öĒāĆņĮ£ļ”░ ĻĖ░Ļ┤Ćņ¦Ćņ£Āļ░£ Ļ▓Ćņé¼ ņŗ£Ē¢ēĻ╣īņ¦ĆņØś ĻĖ░Ļ░ä ļō▒ņØś ņ×äņāüņ×ÉļŻīļź╝ ņĪ░ņé¼ĒĢśņśĆļŗż. ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ ņØīņä▒ ņĀäĒÖśĻĄ░Ļ│╝ņ¢æņä▒ ņ£Āņ¦ĆĻĄ░ņŚÉ ļö░ļØ╝ Ļ░üĻ░üņØś ņ×äņāüņ×ÉļŻīļź╝ ļ╣äĻĄÉĒĢśņśĆļŗż.
ņ▓śņØī ņ▓£ņŗØ ņ¦äļŗ© ļŗ╣ņŗ£ ļ®öĒāĆņĮ£ļ”░ ĻĖ░Ļ┤Ćņ¦Ćņ£Āļ░£ Ļ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒ¢łļŹś ĒÖśņ×ÉļōżņØä ļīĆņāüņ£╝ļĪ£ ņ┤łĻĖ░ ļ░Å ņČöņĀüĻ▓Ćņé¼ņØś PC20ņ╣śņØś ļ│ĆĒÖöļź╝ ņ¢æņä▒ ņ£Āņ¦ĆĻĄ░ Ļ░äņØä ļ╣äĻĄÉ ļČäņäØĒĢśņśĆļŗż.
ļ¬©ļōĀ ņłśņ╣śļŖö ņłśņÖĆ % ļśÉļŖö ņżæņĢÖĻ░ÆĻ│╝ ņé¼ļČäņ£äņłś(IQR, Interquertile range)ļź╝ ņØ┤ņÜ®ĒĢśņśĆĻ│Ā, ĒåĄĻ│äļŖö SPSS version 14.0 (SPSS; Chicago, IL, USA)ļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ļČäņäØĒĢśņśĆļŗż. ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ ņ¢æņä▒ĻĄ░Ļ│╝ ņØīņä▒ĻĄ░ņØś ņŚ░ņåŹļ│ĆņłśņŚÉ ļīĆĒĢ£ ļ╣äĻĄÉļŖö WilcoxonŌĆÖs rank sum testļź╝ ņØ┤ņÜ®ĒĢśņśĆĻ│Ā, ļ▓öņŻ╝ĒśĢ ņ×ÉļŻīņØś ļ╣äĻĄÉļŖö Fisher's exact testļź╝ ņŗ£Ē¢ēĒĢśņśĆļŗż. ļŗ©ļ│Ćļ¤ē ļČäņäØņŚÉņä£ ĒåĄĻ│äņĀüņØĖ ņ£ĀņØśņä▒ņØ┤ ņ׳Ļ▒░ļéś, ņżæņÜöĒĢ£ ņśüĒ¢źņØä ļ»Ėņ╣ĀĻ▓āņ£╝ļĪ£ ņŚ¼Ļ▓©ņ¦ĆļŖö ļ│ĆņłśļōżņŚÉ ļīĆĒĢ┤ logistic regression anyalysisļź╝ ņØ┤ņÜ®ĒĢśņŚ¼ ļŗżļ│Ćļ¤ē ļČäņäØņØä ņłśĒ¢ēĒĢśņśĆĻ│Ā, ĒåĄĻ│äņĀüņ£╝ļĪ£ p Ļ░ÆņØ┤ 0.05 ņØ┤ĒĢśņØĖ Ļ▓ĮņÜ░ ņ£ĀņØśĒĢśļŗżĻ│Ā ĒīÉņĀĢĒĢśņśĆļŗż.
Ļ▓Įņ”Ø ņ▓£ņŗØņ£╝ļĪ£ ļČäļźśļÉ£ ĒÖśņ×É ņżæ 54ļ¬ģņØ┤ ņŚ░ĻĄ¼ņŚÉ ņ░ĖņŚ¼ĒĢśņśĆļŗż. ļé©ņ×ÉĻ░Ć 28ļ¬ģ(51.8%)ņØ┤ņŚłĻ│Ā, ļéśņØ┤ļŖö 59ņäĖ(ņżæņĢÖĻ░Æ, IQR 46-69ņäĖ)ņśĆļŗż. ņ▓śņØī ļé┤ņøÉņŗ£ ņ▓£ņŗØ Ļ┤ĆļĀ© ņ”ØņāüņØĆ ĻĖ░ņ╣© 37ļ¬ģ(68.5%), Ļ░Øļŗ┤ 27ļ¬ģ(50.0%), ņ▓£ļ¬ģņØī ļ░Å ĒśĖĒØĪĻ│żļ×Ć Ļ░üĻ░ü 19ļ¬ģ(35.1%)ņŚÉņä£ ĒśĖņåīĒĢśņśĆļŗż. ņĢīļĀłļź┤ĻĖ░ Ēö╝ļČĆļŗ©ņ×É Ļ▓Ćņé¼ļŖö 18ļ¬ģņŚÉņä£ ņŗ£Ē¢ēļÉśņŚłĻ│Ā, 14ļ¬ģ(77.7%)ņŚÉņä£ ĒĢ£ Ļ░Ćņ¦Ć ņØ┤ņāüņØś ĒĢŁņøÉņŚÉ ļīĆĒĢ┤ ņ¢æņä▒ņØä ļ│┤ņśĆļŗż. Ļ▓Ćņé¼ņŗż ĒśłņĢĪ Ļ▓Ćņé¼ļŖö ņ┤Ø 43ļ¬ģņŚÉņä£ ņŗ£Ē¢ēļÉśņŚłĻ│Ā, 6ļ¬ģ(13.9%)ņŚÉņä£ ĒśĖņé░ĻĄ¼ ņ”ØĻ░Ć(> 500/╬╝L)Ļ░Ć ņ׳ņŚłņ£╝ļ®░, ĒÅÉĻĖ░ļŖź Ļ▓Ćņé¼ņāü FEV1ņØĆ ņżæņĢÖĻ░Æ 2.2 L (IQR 1.67-2.83)ņśĆļŗż.
ņ▓£ņŗØ ņ¦äļŗ© ļ░®ļ▓ĢņØĆ ļ®öĒāĆņĮ£ļ”░ ĻĖ░Ļ┤Ćņ¦Ćņ£Āļ░£ Ļ▓Ćņé¼Ļ░Ć 34ļ¬ģ(62.9%), ĻĖ░Ļ┤Ćņ¦ĆĒÖĢņןņĀ£ ļ░śņØæ Ļ▓Ćņé¼ ņ¢æņä▒ 14ļ¬ģ(25.9%), Ļ▓ĮĒŚśņĀü ņ▓£ņŗØ ņ╣śļŻīņĢĮņĀ£ ņ╣śļŻī ļ░śņØæ 5ļ¬ģ(9.2%), ņĄ£ļīĆĒśĖĻĖ░ņ£Āļ¤ē ļ│ĆļÅÖņä▒ 1ļ¬ģ(1.8%)ņØ┤ņŚłļŗż(Table 1).
ņČöņĀü ļ®öĒāĆņĮ£ļ”░ ĻĖ░Ļ┤Ćņ¦Ćņ£Āļ░£ Ļ▓Ćņé¼ņŚÉņä£ Ļ▓Įņ”Ø ņ▓£ņŗØ ĒÖśņ×É 54ļ¬ģņżæ 22ļ¬ģ(40.7%)ņØ┤ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØ┤ ņØīņä▒ņ£╝ļĪ£ ņĀäĒÖśļÉśņŚłļŗż. ļé©ņä▒ņØĆ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ ņØīņä▒ ņĀäĒÖśĻĄ░ņŚÉņä£ 6ļ¬ģ(27.2%)ņØĖļŹ░ ļ░śĒĢ┤ ņ¢æņä▒ ņ£Āņ¦ĆĻĄ░ņØĆ 22ļ¬ģ(68.7%)ņ£╝ļĪ£, ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØ┤ ņØīņä▒ņ£╝ļĪ£ņØś ņĀäĒÖśļ╣äņ£©ņØ┤ ņØśļ»Ė ņ׳Ļ▓ī ļé«ņĢśļŗż(p= 0.003). ņ¦äļŗ© ļŗ╣ņŗ£ ņ”Øņāü ņżæ ĒśĖĒØĪĻ│żļ×ĆņØĆ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ ņØīņä▒ ņĀäĒÖśĻĄ░ņŚÉņä£ 3ļ¬ģ(13.6%), ņ¢æņä▒ ņ£Āņ¦ĆĻĄ░ņŚÉņä£ 16ļ¬ģ(50.0%)ņØ┤ņŚłņ£╝ļ®░(p= 0.006), Ļ▓Įņ”Ø ņ▓£ņŗØņ£╝ļĪ£ ļČäļźśļÉĀ ļŗ╣ņŗ£ ņ▓śļ░® ņĢĮņĀ£ļŖö ĻĖ░ļÅä Ļ│╝ļ»╝ņä▒ ņØīņä▒ ņĀäĒÖśĻĄ░ņŚÉņä£ ņĀĆņÜ®ļ¤ē ĒØĪņ×ģņÜ® ņŖżĒģīļĪ£ņØ┤ļō£ ļ░Å ņ¦ĆņåŹĒśĢ ĻĖ░Ļ┤Ćņ¦Ć ĒÖĢņןņĀ£Ļ░Ć ĒØöĒĢśņśĆņ£╝ļéś(54.5% vs. 25.0%, p= 0.027), Ļ│ĀņÜ®ļ¤ē ĒØĪņ×ģņÜ® ņŖżĒģīļĪ£ņØ┤ļō£ ļ░Å ņ¦ĆņåŹĒśĢ ĻĖ░Ļ┤Ćņ¦Ć ĒÖĢņןņĀ£ļŖö ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ ņØīņä▒ ņĀäĒÖśĻĄ░(9ļ¬ģ, 40.9%)ņŚÉņä£ļ│┤ļŗż ņ¢æņä▒ ņ£Āņ¦ĆĻĄ░(22ļ¬ģ, 68.7%)ņŚÉņä£ ĒØöĒĢśņśĆļŗż(p= 0.042).
ĻĘĖ ņÖĖņŚÉ ļæÉ ĻĄ░ Ļ░ä ļéśņØ┤, ĒśĖĒØĪĻ│żļ×ĆņØä ņĀ£ņÖĖĒĢ£ ņ¦äļŗ© ļŗ╣ņŗ£ ņ”Øņāü, ļ¦Éņ┤łĒśłņĢĪ ĒśĖņé░ĻĄ¼ ņłś, C-reactive proteinņ╣ś, FEV1 ļ░Å FVCņ╣ś, ļé┤ņøÉ ļŗ╣ņŗ£ ņ¦äļŗ© ļ░®ļ▓Ģ, ņ¦äļŗ©ļČĆĒä░ Ļ▓Įņ”Ø ņ▓£ņŗØņ£╝ļĪ£ ļČäļźśļÉśņ¢┤ ļ®öĒāĆņĮ£ļ”░ ĻĖ░Ļ┤Ćņ¦Ćņ£Āļ░£ Ļ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢ£ ļĢīĻ╣īņ¦ĆņØś ĻĖ░Ļ░ä ļō▒ņØś ņ×äņāüņ¦ĆĒæ£ņŚÉļŖö ļæÉ ĻĄ░ Ļ░äņØś ņ░©ņØ┤Ļ░Ć ņŚåņŚłļŗż(Table 2).
ļŗżļ│Ćļ¤ē ļČäņäØņŚÉņä£ļŖö ņśżņ¦ü ļé©ņä▒ļ¦īņØ┤ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØ┤ ņØīņä▒ņ£╝ļĪ£ ņĀäĒÖśļÉśņ¦Ć ņĢŖļŖö ņÜöņØĖņØ┤ņŚłļŗż(Table 3, p= 0.014).
ņŚ░ĻĄ¼ ļīĆņāü ĒÖśņ×É ņżæ ļé┤ņøÉ ņŗ£ ļ®öĒāĆņĮ£ļ”░ ĻĖ░Ļ┤Ćņ¦Ćņ£Āļ░£ Ļ▓Ćņé¼ļĪ£ ņ▓£ņŗØņØä ņ¦äļŗ©ļ░øņØĆ ĒÖśņ×ÉļŖö 34ļ¬ģ(PC20 ņżæņĢÖĻ░Æ 2.97 mg/dL, IQR 0.69-7.06 mg/dL)ņØ┤ņŚłĻ│Ā, ĒøäņŚÉ Ļ▓Įņ”Ø ņ▓£ņŗØņ£╝ļĪ£ ļČäļźśļÉśņ¢┤ ĒÅēĻĘĀ 8Ļ░£ņøö(IQR 5-13Ļ░£ņøö) ĒøäņŚÉ ļ®öĒāĆņĮ£ļ”░ ĻĖ░Ļ┤Ćņ¦Ćņ£Āļ░£ Ļ▓Ćņé¼ļź╝ ņ×¼ņŗ£Ē¢ēĒĢśņśĆļŗż. ņ×¼Ļ▓Ćņé¼ ņŗ£ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØ┤ ņØ┤ņĀäļ│┤ļŗż ĒśĖņĀäļÉ£ ĒÖśņ×ÉļŖö 25ļ¬ģ(73.5%)ņØ┤ņŚłĻ│Ā, ņØ┤ ņżæ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØ┤ ņØīņä▒ņ£╝ļĪ£ ņĀäĒÖśļÉ£ ĒÖśņ×ÉļŖö 14ļ¬ģ(41.1%)ņØ┤ņŚłļŗż. 2ļ¬ģ(5.8%)ņØĆ PC20ņØś ļ│ĆĒÖöĻ░Ć ņŚåņŚłņ£╝ļ®░, 7ļ¬ģ(20.5%)ņØĆ ņśżĒ׳ļĀż ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØ┤ ņĢģĒÖöļÉśņŚłļŗż(Fig. 1). ĻĘĖļ”╝ 2ļŖö ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ ņØīņä▒ ņĀäĒÖśĻĄ░Ļ│╝ ņ¢æņä▒ ņ£Āņ¦ĆĻĄ░ Ļ░üĻ░üņØś ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØś ļ│ĆĒÖöļź╝ ļ│┤ņŚ¼ņżĆļŗż. 20ļ¬ģņØś ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ ņ¢æņä▒ ņ£Āņ¦ĆĻĄ░ņØś ņ┤łĻĖ░ PC20ņØś ņżæņĢÖĻ░ÆņØĆ 2.14 mg/dL (IQR 0.67-6.96 mg/dL)ņśĆĻ│Ā, ņČöņĀü PC20ņØś ņżæņĢÖĻ░ÆņØĆ 3.07 mg/dL (IQR 1.31-6.92 mg/dL)ņ£╝ļĪ£ ņ¢æņä▒ ņ£Āņ¦ĆĻĄ░ņŚÉņä£ļÅä ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØ┤ ĒśĖņĀäļÉśļŖö Ļ▓ĮĒ¢źņØĆ ļ│┤ņśĆņ¦Ćļ¦ī, ĒåĄĻ│äņĀüņ£╝ļĪ£ ņ£ĀņØśĒĢśņ¦ĆļŖö ņĢŖņĢśļŗż(p= 0.213).
ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØĆ ņ▓£ņŗØņØś ļīĆĒæ£ņĀüņØĖ ĒŖ╣ņ¦Ģņ£╝ļĪ£ ĻĖ░Ļ┤Ćņ¦Ćņ£Āļ░£ Ļ▓Ćņé¼ļź╝ ĒåĄĒĢ┤ ņ”Øļ¬ģĒĢ£ļŗż. ĻĖ░Ļ┤Ćņ¦Ćņ£Āļ░£ Ļ▓Ćņé¼ļŖö ņ¦üņĀæ ļśÉļŖö Ļ░äņĀæ ņ×ÉĻĘ╣ ļ░®ļ▓ĢņØä ĒåĄĒĢ┤ ņŗ£Ē¢ēĒĢĀ ņłś ņ׳ļŖöļŹ░[8], ņ¦üņĀæ ņ×ÉĻĘ╣ņØĆ ļ®öĒāĆņĮ£ļ”░, Ē׳ņŖżĒāĆļ»╝ Ļ░ÖņØĆ ļ¼╝ņ¦łņØä ĒØĪņ×ģĒĢśņŚ¼ ĻĖ░ļÅäļé┤ ĒÅēĒÖ£ĻĘ╝ņØä ņ¦üņĀæ ņłśņČĢņŗ£ĒéżļŖö ļ░®ļ▓ĢņØ┤ļ®░, Ļ░äņĀæ ņ×ÉĻĘ╣ņØĆ ĒĢ£ Ļ░Ćņ¦Ć ņØ┤ņāüņØś ļ¦żĻ░£ņ▓┤ļź╝ ņ£Āļ░£ĒĢśņŚ¼ ĻĖ░ļÅäļé┤ ĒÅēĒÖ£ĻĘ╝ņØä ņłśņČĢņŗ£ĒéżļŖö ļ░®ļ▓Ģņ£╝ļĪ£ ņÜ┤ļÅÖ, ļ¦īļŗłĒå©, Ļ│Āņןņä▒ ņŗØņŚ╝ņłś ļō▒ņØä ņØ┤ņÜ®ĒĢ£ Ļ▓Ćņé¼Ļ░Ć ņØ┤ņŚÉ ĒĢ┤ļŗ╣ ĒĢ£ļŗż. ņØ┤ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØĆ ņ¦ĆņåŹ ņÜöņåīņÖĆ Ļ░Ćļ│Ć ņÜöņåīņŚÉ ņØśĒĢ┤ ņśüĒ¢źņØä ļ░øļŖöļŹ░, ņ¦ĆņåŹ ņÜöņåīļŖö ĻĖ░ļÅäņØś ĻĄ¼ņĪ░ņĀü ļ│ĆĒÖöņÖĆ ņŚ░Ļ┤ĆļÉśņ¢┤ ļé┤Ēö╝ĒĢśņĖĄņØś ļ╣äĒøä, ĻĖ░ņĀĆļ¦ēĒĢś ļ╣äĒøä, ĒÅēĒÖ£ĻĘ╝ ļ╣äļīĆ, ĻĖ░ņ¦ł ņ╣©ņ░® ļ░Å ĒśłĻ┤Ć ņÜöņåīņØś ļ│ĆĒÖöļź╝ ņ£Āļ░£ĒĢśĻ│Ā, ņżæņ”Ø ļśÉļŖö ņןĻĖ░Ļ░ä ņ▓£ņŗØņØä ņĢōĻ│Ā ņ׳ļŖö ĒÖśņ×ÉņŚÉņä£ ĒŖ╣ņ¦ĢņĀüņ£╝ļĪ£ ļéśĒāĆļé£ļŗż. Ļ░Ćļ│ĆņÜöņåīļŖö ĻĖ░ļÅäņØś ņŚ╝ņ”Ø ņāüĒā£ņÖĆ Ļ┤ĆĻ│äĻ░Ć ņ׳Ļ│Ā, ļ¦ÄņØĆ ĒÖśĻ▓ĮņĀü ņÜöņåīņŚÉ ņśüĒ¢źņØä ļ░øļŖöļŗż[9].
ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņé¼ņÜ®ļÉ£ ļ®öĒāĆņĮ£ļ”░ņŚÉ ņØśĒĢ£ ņ¦üņĀæ ņ×ÉĻĘ╣ņØĆ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØś ņ¦ĆņåŹ ņÜöņåīņÖĆ ņŻ╝ļĪ£ ļ░śņśüĒĢśļ®░, ĻĖ░ļÅä ļé┤Ļ░ĢņØ┤ ņóüņĢäņĀĖ ņ׳ļŖö ļ¦īņä▒ ĻĖ░ļźś ņĀ£ĒĢ£ņØä Ļ░Ćņ¦ä ļŗżļźĖ ĒśĖĒØĪĻĖ░ ņ¦łĒÖśņŚÉņä£ļÅä ņēĮĻ▓ī ņ¢æņä▒ņ£╝ļĪ£ ļéśĒāĆļéś ņ▓£ņŗØĻ│╝ Ēś╝ļÅÖļÉĀ ņłś ņ׳ļŗż[10,11]. ļö░ļØ╝ņä£ ļ»╝Ļ░ÉļÅäļŖö ļåÆņ¦Ćļ¦ī, ĒŖ╣ņØ┤ļÅäĻ░Ć ļé«ņØĆ Ļ▓Ćņé¼ļ░®ļ▓Ģņ£╝ļĪ£ ņĢīļĀżņĀĖ ņ׳ļŗż[8]. ņ”ē ļ®öĒāĆņĮ£ļ”░ ĒØĪņ×ģ ņ£Āļ░£ļåŹļÅä(PC20)ļź╝ 8 mg/dLļź╝ ĻĖ░ņżĆņ£╝ļĪ£ ņé╝ņØä Ļ▓ĮņÜ░ ņØīņä▒ņśłņĖĪļÅäĻ░Ć Ļ▒░ņØś 100%Ļ╣īņ¦Ć ņ”ØĻ░ĆĒĢśņŚ¼ Ļ▒░ņØś ļ¬©ļōĀ ņ▓£ņŗØ ĒÖśņ×Éļź╝ ņ¢æņä▒ņ£╝ļĪ£ ĒīÉņĀĢĒĢĀ ņłś ņ׳ņ¦Ćļ¦ī, ņ£äņ¢æņä▒ļźĀ ņŚŁņŗ£ 4-5%ļĪ£ ļ│┤Ļ│ĀļÉśĻ│Ā ņ׳ņ¢┤, ņ”ØņāüņØ┤ ņŚåļŖö ņØ╝ļ░śņØĖņŚÉņä£ļÅä ņ¢æņä▒ņ£╝ļĪ£ ĒīÉņĀĢļÉĀ ņłś ņ׳ļŗż[12]. PC20 ĒīÉņĀĢĻ░ÆņØä ņ”ØĻ░Ćņŗ£Ēéżļ®┤ ņ£äņ¢æņä▒ļźĀņØ┤ ļŹöņÜ▒ ņ”ØĻ░ĆĒĢśĻ▓ī ļÉśņ¢┤ 16 mg/dLņŚÉņä£ļŖö 20%ņØś ņĀĢņāüņØĖņŚÉņä£ļÅä ņ¢æņä▒ņ£╝ļĪ£ ļéśņś¼ ņłś ņ׳ļŗż[12]. ļ░śļ®┤ņŚÉ PC20 1 mg/dLļź╝ ĻĖ░ņżĆņ£╝ļĪ£ ņé╝ļŖö Ļ▓ĮņÜ░ ĒŖ╣ņØ┤ļÅäļŖö 100%ļĪ£ ņ£äņ¢æņä▒ņØä ļ░░ņĀ£ĒĢĀ ņłś ņ׳ņ¦Ćļ¦ī ļ»╝Ļ░ÉļÅä ņŚŁņŗ£ Ļ░ÉņåīĒĢśĻ▓ī ļÉ£ļŗż[12].
ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ PC20ņØä 25 mg/dL ņØ┤ĒĢśļź╝ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ ņ¢æņä▒ņ£╝ļĪ£ ĒīÉņĀĢĒĢśņśĆļŗż. ņØ┤ņŚÉ ņ▓śņØī ņ▓£ņŗØņØä ņ¦äļŗ©ļ░øņØĆ ĒÖśņ×É ņżæ PC20ņØ┤ 8 mg/dLļ│┤ļŗż ļåÆņĢśļŹś 6ļ¬ģņØś ĒÖśņ×ÉļŖö ņŗżņĀ£ ņ▓£ņŗØņØ┤ ņĢäļŗłņŚłņØä ņłś ņ׳Ļ│Ā, ņČöņĀü PC20ņŚÉņä£ļÅä 8 mg/dLļź╝ ĻĖ░ņżĆņ£╝ļĪ£ ņé╝ļŖö Ļ▓ĮņÜ░ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ ņØīņä▒ņ£╝ļĪ£ņØś ņĀäĒÖśĻĄ░ņØĆ 18ļ¬ģņ£╝ļĪ£ 4ļ¬ģ ļŹö ļŖśņ¢┤ļéśĻ▓ī ļÉ£ļŗż. ĒĢśņ¦Ćļ¦ī ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØś ņ£Āļ¼┤ļź╝ ļ│┤ļŗż ņśłļ»╝ĒĢśĻ▓ī ĒīÉņĀĢĒĢśĻĖ░ ņ£äĒĢ┤ PC20ņØś ĻĖ░ņżĆņØä 25 mg/dLļĪ£ ņé¼ņÜ®ĒĢśņśĆļŗż.
ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØĆ ĻĖ░Ļ┤Ćņ¦Ć ņ▓£ņŗØņØś ņżæņ”ØļÅäļź╝ ļéśĒāĆļé┤ļŖö ņ¦ĆĒæ£ļĪ£ļÅä ņé¼ņÜ®ļÉśņ¢┤ ņÖöĻ│Ā[13], ļ░öņØ┤ļ¤¼ņŖżņŚÉ ņØśĒĢ£ ņ▓£ņŗØ ņĢģĒÖö, ņĢīļĀłļź┤ĻĖ░ĒĢŁņøÉņØś ļģĖņČ£, ņ¦üņŚģņĀü ļģĖņČ£ ņŗ£ Ļ░£ņØĖņŚÉ ļŗżļØ╝ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØ┤ ņĢģĒÖöļÉśĻĖ░ļÅä ĒĢśļ®░, ņ▓£ņŗØņØś ņ╣śļŻīļŖö ĻĖ░ļźś ņĀ£ĒĢ£Ļ│╝ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØä ĒśĖņĀäņŗ£Ēé¼ ņłś ņ׳ļŗżĻ│Ā ņĢīļĀżņĀĖ ņ׳ļŗż[14]. ņ╣śļŻī Ļ│╝ņĀĢ ņżæ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØś ņżæņÜöņä▒ņØä ņŚ░ĻĄ¼ĒĢ£ ļīĆĒæ£ņĀüņØĖ ņŚ░ĻĄ¼ļĪ£ Sont ļō▒[15]ņØś ļ│┤Ļ│ĀĻ░Ć ņ׳ņ£╝ļ®░, ņŚ░ĻĄ¼ņ×ÉļōżņØĆ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ Ļ░Éņåī ņ¦Ćņ╣©ņŚÉ ļö░ļźĖ ņ╣śļŻīĻĄ░Ļ│╝ ĻĖ░ņĪ┤ ņ¦Ćņ╣©ņŚÉ ļö░ļźĖ ņ╣śļŻīĻĄ░ņØä ļ╣äĻĄÉĒĢśņśĆļŗż. ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ Ļ░Éņåī ņ¦Ćņ╣©ņŚÉ ļö░ļźĖ ņ╣śļŻīĻĄ░ņØĆ Ļ│ĀļåŹļÅäņØś ĒØĪņ×ģņÜ® ņŖżĒģīļĪ£ņØ┤ļō£ļź╝ ņé¼ņÜ®ĒĢśņśĆņ¦Ćļ¦ī, 2ļģä ņØ┤ņāü FEV1 Ē¢źņāüņØ┤ ĒśäņĀĆĒĢśņśĆĻ│Ā, ņ▓£ņŗØņØś ĻĖēņä▒ ņĢģĒÖö ļ╣łļÅäļÅä ļé«ņČöņŚłņ£╝ļ®░, ĻĖ░Ļ┤Ćņ¦Ć ļé┤ņŗ£Ļ▓ĮņŚÉņä£ ĻĖ░ļÅäļ▓Į ļæÉĻ╗śņÖĆ ņŚ╝ņ”Ø ņĀĢļÅäļÅä ļ│┤ļŗż ĒśäņĀĆĒĢśĻ▓ī Ļ░ÉņåīĒĢ£ Ļ▓░Ļ│╝ļź╝ ļ│┤ņśĆļŗż.
ĒĢ£ĒÄĖ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØś ņ×äņāüĻ▓ĮĻ│╝ņŚÉ ļīĆĒĢ£ ņŚ░ĻĄ¼ļŖö ļ¦Äņ¦Ć ņĢŖļŗż. ņåīņĢä ņ▓£ņŗØ ĒÖśņ×ÉņØś ņŚ░ĻĄ¼ņŚÉņä£ ņ▓ŁņåīļģäĻĖ░ņŚÉ ņ×äņāüņĀüņØĖ Ļ┤ĆĒĢ┤ļź╝ ļ│┤ņØĖ ĒÖśņ×É ņżæ ņČöņĀü ļ®öĒāĆņĮ£ļ”░ ĻĖ░Ļ┤Ćņ¦Ćņ£Āļ░£ Ļ▓Ćņé¼ļź╝ ĒåĄĒĢ┤ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØ┤ ņØīņä▒ņ£╝ļĪ£ ņĀäĒÖśļÉśļŖö Ļ▓ĮņÜ░ļŖö ņĢĮ 50%ņśĆļŗż[16]. ņä▒ņØĖ ņ▓£ņŗØ ĒÖśņ×ÉņŚÉņä£ļŖö ņ×äņāüņĀüņ£╝ļĪ£ ņÖäņĀäĒ׳ ņĪ░ņĀłļÉśĻ│Ā ņ׳ļŖö ņ▓£ņŗØ ĒÖśņ×ÉņØś ņČöņĀü ļ®öĒāĆņĮ£ļ”░ ĻĖ░Ļ┤Ćņ¦Ćņ£Āļ░£ Ļ▓Ćņé¼ņŚÉņä£ 14.5%ļ¦īņØ┤ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØ┤ ņØīņä▒ņ£╝ļĪ£ ņĀäĒÖśļÉśņŚłļŗż[17].
ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ ņ▓śņØī ņ▓£ņŗØņØä ņ¦äļŗ©ļ░øĻ│Ā ņ×äņāüņĀüņ£╝ļĪ£ ņĪ░ņĀłņØ┤ ļÉ£ Ļ▓Įņ”Ø ņ▓£ņŗØ ĒÖśņ×É ņżæņŚÉņä£ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØ┤ ņØīņä▒ņ£╝ļĪ£ ņĀäĒÖśļÉśņ¢┤ ņ×äņāüņĀü Ļ┤ĆĒĢ┤ļź╝ ļ│┤ņØĖ Ļ▓ĮņÜ░ļŖö 40.7%ņśĆļŗż. ĻĘĖļ”¼Ļ│Ā ņ▓śņØī ļé┤ņøÉ Ēøä ļ®öĒāĆņĮ£ļ”░ ĻĖ░Ļ┤Ćņ¦Ćņ£Āļ░£ Ļ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢśņŚ¼ ņ▓£ņŗØņØä ņ¦äļŗ©ļ░øņĢśļŹś ĒÖśņ×ÉļōżņŚÉņä£ļÅä ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØ┤ ņØīņä▒ņ£╝ļĪ£ ņĀäĒÖśļÉ£ ļ╣äņ£©ņØĆ 41.1%ļĪ£ ņĀäņ▓┤ ĒÖśņ×ÉĻĄ░Ļ│╝ ņ£Āņé¼ĒĢśņśĆļŗż.
ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØ┤ ņØīņä▒ņ£╝ļĪ£ ņĀäĒÖśļÉ£ ĻĄ░ņØś ĒŖ╣ņ¦ĢņØä ņĪ░ņé¼ĒĢ£ ņŚ░ĻĄ¼ļŖö Ļ▒░ņØś ļ│┤Ļ│ĀļÉ£ ļ░ö ņŚåļŗż. ĻĄŁļé┤ ĒĢ£ ņŚ░ĻĄ¼ņŚÉ ļö░ļź┤ļ®┤ ņČöņĀü ļ®öĒāĆņĮ£ļ”░ ĻĖ░Ļ┤Ćņ¦Ćņ£Āļ░£ Ļ▓Ćņé¼ Ļ▓░Ļ│╝ņŚÉņä£ ņØīņä▒ņ£╝ļĪ£ ņĀäĒÖśļÉ£ 30ļ¬ģĻ│╝ ļ¼┤ņ×æņ£ä ņČöņČ£ĒĢ£ ļ╣äņŖĘĒĢ£ ņŚ░ļĀ╣ļīĆņØś ņØīņä▒ĒÖöļÉśņ¦Ć ņĢŖņØĆ 27ļ¬ģņØä ļīĆņĪ░ĻĄ░ņ£╝ļĪ£ ĒĢ£ ņŚ░ĻĄ¼Ļ▓░Ļ│╝, ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ ņØīņĀäĻĄ░ņØ┤ ļīĆņĪ░ĻĄ░ļ│┤ļŗż ņ▓śņØī ņ¦äļŗ© ļŗ╣ņŗ£ ĒśĖņé░ĻĄ¼ ņłśņ╣śĻ░Ć ļé«Ļ│Ā, FEV1ņØ┤ ļåÆņĢśļŗżĻ│Ā ļ│┤Ļ│ĀĒĢśņśĆļŗż[18]. ļ│Ė ņŚ░ĻĄ¼ņŚÉņä£ļŖö ļæÉ ĻĄ░ Ļ░äņØś ĒśĖņé░ĻĄ¼ ņłśņ╣ś, FEV1ņŚÉļŖö ņ░©ņØ┤Ļ░Ć ņŚåņŚłĻ│Ā, ļŗ©ļ│Ćļ¤ē ļČäņäØņŚÉņä£ ļé©ņä▒, ņ┤łĻĖ░ ĒśĖĒØĪĻ│żļ×Ć, Ļ│ĀļåŹļÅäņØś ĒØĪņ×ģņÜ® ņŖżĒģīļĪ£ņØ┤ļō£ ņé¼ņÜ®ĻĄ░ņŚÉņä£ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØ┤ ņ¦ĆņåŹņĀüņ£╝ļĪ£ ņ¢æņä▒ņ£╝ļĪ£ ņ£Āņ¦ĆļÉśļŖö Ļ▓ĮĒ¢źņØä ļ│┤ņśĆņ£╝ļéś, ļŗżļ│Ćļ¤ē ļČäņäØņŚÉņä£ļŖö ļé©ņä▒ņØä ņĀ£ņÖĖĒĢśĻ│Ā ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØś ĒśĖņĀäņØä ļ¦ēļŖö ņśłņĖĪņØĖņ×ÉļŖö ņŚåņŚłļŗż.
ĒĢ£ĒÄĖ ļé©ņä▒ņØś Ļ▓ĮņÜ░ļÅä ļ│Ė ņŚ░ĻĄ¼ņØś ņĀ£ĒĢ£ņĀÉ ļĢīļ¼ĖņŚÉ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ ĒśĖņĀäņØä ļ¦ēļŖö ņśłņĖĪņØĖņ×ÉļĪ£ ļŗ©ņĀĢņ¦ĆņØä ņłś ņŚåļŗż. ņŚ░ĻĄ¼ ļīĆņāü ĒÖśņ×ÉĻĄ░ņØś ĒÅēĻĘĀ ņŚ░ļĀ╣ņØ┤ 59ņäĖļĪ£ ļ╣äĻĄÉņĀü Ļ│ĀļĀ╣ņØ┤ņŚłĻ│Ā, ĒŖ╣Ē׳ ļé©ņä▒ņØś Ļ▓ĮņÜ░ļŖö ĒØĪņŚ░ļĀź ļō▒ņØś ĒÖĢņØĖņØä ĒåĄĒĢśņŚ¼ ļ¦īņä▒ĒÅÉņćäņä▒ĒÅÉņ¦łĒÖśņØä ļ░░ņĀ£Ē¢łņ¢┤ņĢ╝ ĒĢ£ļŗż. ĻĘĖļ¤¼ļéś ļ│Ė ņŚ░ĻĄ¼ļŖö ĒøäĒ¢źņĀü ņŚ░ĻĄ¼ņØ┤ņŚłĻĖ░ ļĢīļ¼ĖņŚÉ ĒÖśņ×ÉņØś ĒØĪņŚ░ļĀź ņŚ¼ļČĆļź╝ ņ▓ĀņĀĆĒ׳ ņĪ░ņé¼ĒĢśņ¦Ć ļ¬╗ĒĢśņśĆĻ│Ā ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ ĒśĖņĀäņØä ļ│┤ņØ┤ņ¦Ć ņĢŖņØĆ ĒÖśņ×Éļōż ņżæņŚÉņä£ ļ¦īņä▒ĒÅÉņćäņä▒ĒÅÉņ¦łĒÖś ĒÖśņ×ÉļōżņØ┤ ĒżĒĢ©ļÉśņŚłņØä Ļ░ĆļŖźņä▒ņØ┤ ļåÆļŗż. ļ¦īņä▒ĒÅÉņćäņä▒ĒÅÉņ¦łĒÖś ĒÖśņ×ÉļŖö ĻĖ░ļÅäņØś ĻĄ¼ņĪ░ņĀü ļ│ĆĒÖöņÖĆ ņŚ░Ļ┤ĆļÉśņ¢┤ ļ®öĒāĆņĮ£ļ”░Ļ│╝ Ļ░ÖņØĆ ņ¦üņĀæ ņ×ÉĻĘ╣ņŚÉ ņØśĒĢ£ ĻĖ░ļÅä ņłśņČĢļ░śņØæņØ┤ ņ£Āņ¦ĆļÉĀ ņłś ņ׳ņ¢┤ ņ▓£ņŗØņ£╝ļĪ£ Ēś╝ļÅÖļÉśņŚłņØä Ļ░ĆļŖźņä▒ņØ┤ ņ׳ĻĖ░ ļĢīļ¼ĖņØ┤ļŗż.
ļ│Ė ņŚ░ĻĄ¼ Ļ▓░Ļ│╝ ņ▓£ņŗØ ĒÖśņ×ÉņŚÉņä£ ņČöņĀü ļ®öĒāĆņĮ£ļ”░ ĻĖ░Ļ┤Ćņ¦Ćņ£Āļ░£ Ļ▓Ćņé¼ļź╝ ĒåĄĒĢ┤ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØ┤ ņØīņä▒ņ£╝ļĪ£ ņĀäĒÖśļÉśņ¢┤ ņ×äņāüņĀü Ļ┤ĆĒĢ┤ļź╝ ļ│┤ņØĖ ĒÖśņ×ÉļŖö ņĢĮ 40%ņśĆļŗż. ļé©ņä▒, ņ┤łĻĖ░ ĒśĖĒØĪĻ│żļ×Ć, Ļ│ĀļåŹļÅä ĒØĪņ×ģņÜ® ņŖżĒģīļĪ£ņØ┤ļō£ļź╝ ņé¼ņÜ®ĒĢśļŖö Ļ▓ĮņÜ░ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØ┤ ņ¦ĆņåŹņĀüņ£╝ļĪ£ ņ¢æņä▒ņ£╝ļĪ£ ļéśĒāĆļéśļŖö Ļ▓ĮĒ¢źņØä ļ│┤ņśĆĻ│Ā, ļŗżļ│Ćļ¤ē ļČäņäØņŚÉņä£ļŖö ļé©ņä▒ņÖĖņŚÉ ņ×äņāüņĀü Ļ┤ĆĒĢ┤ļź╝ ļ¦ēļŖö ņśłņĖĪņØĖņ×ÉļŖö ĒÖĢņØĖĒĢĀ ņłś ņŚåņŚłļŗż. Ēśäņ×¼ ņ▓£ņŗØņØś ņ╣śļŻī ņ¦Ćņ╣©ņØĆ ņ”ØņāüņØ┤ ņŚåļŹöļØ╝ļÅä 3Ļ░£ņøö ņØ┤ņāü ņĢĮņĀ£ļź╝ ņ£Āņ¦ĆĒĢśĻ│Ā ļŗ©Ļ│äļź╝ ļé«ņČöļ®┤ņä£ ņ╣śļŻīļź╝ ņ£Āņ¦ĆĒĢśļÅäļĪØ ĻČīĻ│ĀĒĢśĻ│Ā ņ׳ņ£╝ļéś, ĒśĖĒØĪĻĖ░ņĀü ņ”ØņāüņØ┤ ņŚåļŖö Ļ▓ĮņÜ░ ļ®öĒāĆņĮ£ļ”░ ĻĖ░Ļ┤Ćņ¦Ć ņ£Āļ░£Ļ▓Ćņé¼ļź╝ ņŗ£Ē¢ēĒĢśņŚ¼ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØ┤ ņŚåļŖö Ļ▓ĮņÜ░ ņĢĮņĀ£ņØś ņżæļŗ©ņØä Ļ│ĀļĀżĒĢĀ ņłś ņ׳ļŗż. Ē¢źĒøä ņ▓£ņŗØ ĒÖśņ×ÉņŚÉņä£ ņ╣śļŻī ĻĖ░Ļ░äĻ│╝ Ļ┤ĆĻ│äņŚåņØ┤ ĻĖ░ļÅäĻ│╝ļ»╝ņä▒ņØ┤ ĒśĖņĀäļÉśņ¢┤ ņĢĮņĀ£ļź╝ ņżæļŗ©ĒĢśļŖö Ļ▓ĮņÜ░ ņןĻĖ░Ļ░ä ņ▓£ņŗØņØś ņ×¼ļ░£ ļśÉļŖö ņĢģĒÖö ņ£Āļ¼┤ļź╝ ĒÖĢņØĖĒĢśļŖö ņČöĻ░Ć ņŚ░ĻĄ¼Ļ░Ć ĒĢäņÜöĒĢśļŗż.
Acknowledgements
This work was supported by a research grant from Jeju National University Hospital in 2012.
REFERENCES
1. The Global Initiative for Asthma. GINA Report: global strategy for asthma management and prevention [Internet]. The Global Initiative for Asthma, c2011 [cited 2011 December 28]. Available from: http://www.ginasthma.org
2. O'Byrne PM, Barnes PJ, Rodriguez-Roisin R, et al. Low dose inhaled budesonide and formoterol in mild persistent asthma: the OPTIMA randomized trial. Am J Respir Crit Care Med 2001;164(8 Pt 1):1392ŌĆō1397.


3. Haahtela T, J├żrvinen M, Kava T, et al. Effects of reducing or discontinuing inhaled budesonide in patients with mild asthma. N Engl J Med 1994;331:700ŌĆō705.


4. Selroos O, Pietinalho A, L├Čfroos AB, Riska H. Effect of early vs late intervention with inhaled corticosteroids in asthma. Chest 1995;108:1228ŌĆō1234.


5. Stoloff SW, Stempel DA, Meyer J, Stanford RH, Carranza Rosenzweig JR. Improved refill persistence with fluticasone propionate and salmeterol in a single inhaler compared with other controller therapies. J Allergy Clin Immunol 2004;113:245ŌĆō251.


6. Boushey HA, Sorkness CA, King TS, et al. Daily versus as-needed corticosteroids for mild persistent asthma. N Engl J Med 2005;352:1519ŌĆō1528.


7. Jeon BH, Lee JC, Kim JH, Kim JW, Lee HS, Lee KH. Atopy and sensitization rates to aeroallergens in children and teenagers in Jeju, Korea. Korean J Asthma Allergy Clin Immunol 2010;30:14ŌĆō20.
8. Cockcroft DW. Direct challenge tests: airway hyperresponsiveness in asthma: its measurement and clinical significance. Chest 2010;138(2 Suppl):18SŌĆō24S.


9. O'Byrne PM, Gauvreau GM, Brannan JD. Provoked models of asthma: what have we learnt? Clin Exp Allergy 2009;39:181ŌĆō192.


10. Ramsdale EH, Roberts RS, Morris MM, Hargreave FE. Differences in responsiveness to hyperventilation and methacholine in asthma and chronic bronchitis. Thorax 1985;40:422ŌĆō426.



11. Verma VK, Cockcroft DW, Dosman JA. Airway responsiveness to inhaled histamine in chronic obstructive airways disease: chronic bronchitis vs emphysema. Chest 1988;94:457ŌĆō461.

12. Cockcroft DW, Murdock KY, Berscheid BA, Gore BP. Sensitivity and specificity of histamine PC20 determination in a random selection of young college students. J Allergy Clin Immunol 1992;89(1 Pt 1):23ŌĆō30.


13. Cockcroft DW, Davis BE. Mechanisms of airway hyperresponsiveness. J Allergy Clin Immunol 2006;118:551ŌĆō559.


14. Busse WW. The relationship of airway hyperresponsiveness and airway inflammation: airway hyperresponsiveness in asthma: its measurement and clinical significance. Chest 2010;138(2 Suppl):4SŌĆō10S.



15. Sont JK, Willems LN, Bel EH, van Krieken JH, Vandenbroucke JP, Sterk PJ. Clinical control and histopathologic outcome of asthma when using airway hyperresponsiveness as an additional guide to long-term treatment: the AMPUL Study Group. Am J Respir Crit Care Med 1999;159(4 Pt 1):1043ŌĆō1051.


16. Koh YY, Kang EK, Kang H, Yoo Y, Park Y, Kim CK. Bronchial hyperresponsiveness in adolescents with longterm asthma remission: importance of a family history of bronchial hyperresponsiveness. Chest 2003;124:819ŌĆō825.


17. Hanxiang N, Jiong Y, Yanwei C, et al. Persistent airway inflammation and bronchial hyperresponsiveness in patients with totally controlled asthma. Int J Clin Pract 2008;62:599ŌĆō605.


18. Park S, Lee YW, Park JW, Hong CS. Clinical characteristics of bronchial asthmatics who showed negative conversion of airway hyperreactivity in the methacholine provocation test. Korean J Asthma Allergy Clin Immunol 2008;28:20ŌĆō25.
Change of AHR in 34 patients diagnosed with asthma by an initial methacholine bronchial provocation test.
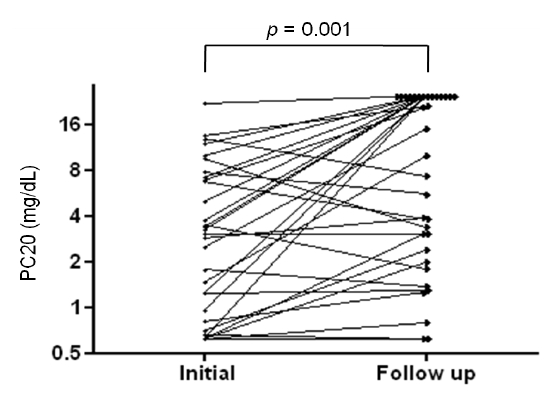
Figure┬Ā1.
Table┬Ā1.
Demographic and clinical characteristics
| Male | 28 (51.8%) |
| Age, median (IQR), yr | 59 (46-69) |
| Skin test positivitya | 14 (77.7%) |
| Symptoms | |
| ŌĆāDyspnea | 19 (35.1%) |
| ŌĆāWheezing | 19 (35.1%) |
| ŌĆāCough | 37 (68.5%) |
| ŌĆāSputum | 27 (50.0%) |
| ŌĆāRhinorrhea | 4 (7.4%) |
| Laboratory findings | |
| ŌĆāPeripheral blood eosinophils %b, median (IQR) | 3.4 (1.0-5.3) |
| ŌĆāPeripheral blood eosinophil count, median (IQR)/╬╝L | 220 (120-363) |
| ŌĆāC-reactive proteinc, median (IQR), mg/dL | 0.15 (0.07-0.15) |
| ŌĆāeosinophilia (eosinophil count > 500/╬╝L), % | 6/43 (13.9%) |
| Spirometry | |
| ŌĆāBaseline FEV1, median (IQR), L | 2.20 (1.67-2.83) |
| ŌĆāBaseline FVC, median (IQR), L | 2.78 (2.23-3.43) |
| Diagnostic methods at initial diagnosis | |
| ŌĆāMethacholine bronchial provocation test | 34 (62.9%) |
| ŌĆāPositive bronchodilator response test | 14 (25.9%) |
| ŌĆāPeak flow meter variability | 1 (1.8%) |
| ŌĆāSymptomatic improvement after asthma medication | 5 (9.2%) |
Table┬Ā2.
Comparison of characteristics and parameters according to the presence or absence (negative conversion) of AHR in mild asthma
| Variables | Absence of AHR (n = 22) | Presence of AHR (n = 32) | p value |
|---|---|---|---|
| Male | 6 (27.2%) | 22 (68.7%) | 0.003 |
| Age, median (IQR), yr | 53 (44-72) | 61 (48-68) | 0.567 |
| Symptoms | |||
| ŌĆāDyspnea | 3 (13.6%) | 16 (50.0%) | 0.006 |
| ŌĆāWheezing | 5 (22.7%) | 14 (43.7%) | 0.112 |
| ŌĆāCough | 18 (81.8%) | 19 (59.3%) | 0.081 |
| ŌĆāSputum | 13 (59.0%) | 14 (43.7%) | 0.268 |
| ŌĆāRhinorrhea | 3 (13.6%) | 1 (3.1%) | 0.293 |
| Peripheral blood eosinophil counta, median (IQR)/╬╝L | 187 (137-437) | 220 (76-351) | 0.825 |
| C-reactive proteinb, median (IQR), mg/dL | 0.22 (0.11-0.54) | 0.15 (0.05-0.38) | 0.231 |
| Baseline FEV1, L | 2.28 (1.74-2.83) | 2.18 (1.62-2.82) | 0.922 |
| Baseline FVC, L | 2.57 (2.13-3.45) | 2.88 (2.44-3.51) | 0.470 |
| Diagnostic method | |||
| ŌĆāMethacholine bronchial provocation test | 13 (59.0%) | 21 (65.6%) | 0.625 |
| ŌĆāPositive bronchodilator response test | 5 (22.7%) | 9 (28.1%) | 0.657 |
| ŌĆāPeak flow meter variability | 1 (4.5%) | 0 (0%) | 0.407 |
| ŌĆāSymptomatic improvement after treatment | 3 (13.6%) | 2 (6.2%) | 0.388 |
| Time interval from diagnosis to MPT follow-up, median (IQR), mon | 9.0 (3.5-12) | 7.0 (5.5-15.0) | 0.986 |
| Initial medication at diagnosis | |||
| ŌĆāLow dose ICS + LABA | 12 (54.5%) | 8 (25.0%) | 0.027 |
| ŌĆāHigh dose ICS + LABA | 9 (40.9%) | 22 (68.7%) | 0.042 |
| ŌĆāOthers | 1 (4.5%) | 2 (6.2%) | 1.000 |
| Medication before follow-up MPT | |||
| ŌĆāSABA, as needed | 1 (4.5 %) | 10 (31.2%) | 0.019 |
| ŌĆāLow dose ICS + LABA | 9 (40.9 %) | 11 (34.3%) | 0.102 |
| ŌĆāHigh dose ICS + LABA | 1 (4.5%) | 0 (0%) | 0.407 |
| ŌĆāLTRA | 2 (9.0%) | 3 (6.2%) | 1.000 |
| ŌĆāNone | 9 (40.9%) | 8 (25.0%) | 0.216 |
Table┬Ā3.
Multivariate logistic regression analysis of predictive factors for AHR remission and follow-up for methacholine bronchial provocation testing
-
METRICS

-
- 1 Crossref
- 0 Scopus
- 7,533 View
- 85 Download



 PDF Links
PDF Links PubReader
PubReader ePub Link
ePub Link Full text via DOI
Full text via DOI Download Citation
Download Citation Print
Print



